Показатели крови при кори
Корь – высококонтагиозное антропонозное острое инфекционное заболевание с воздушно-капельным путем передачи. Возбудитель кори – РНК содержащий вирус (семейство Paramyxoviridae, род Morbillivirus). Только 1% восприимчивых лиц не заболевает корью при первом тесном контакте с больным.
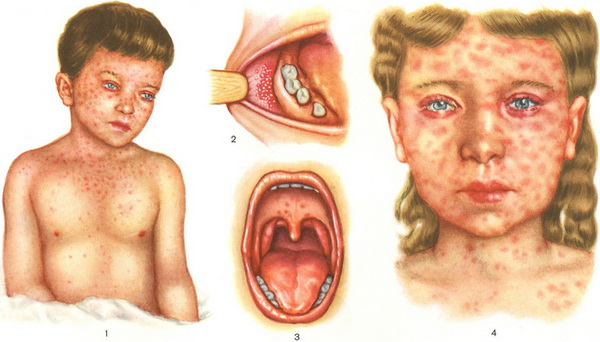
Корь начинается с продромального периода, для которого характерны повышение температуры тела до 38°С и выше, кашель, насморк, чихание, покраснение глаз и светобоязнь, энантема в полости рта (пятна Филатова-Коплика). С 4-5 дня болезни наблюдается поэтапное высыпание пятнисто-папулезной сыпи (на первый день сыпь появляется на лице и шее, на второй день – на туловище, на третий день – на ногах и руках), на месте сыпи остается пигментация и отрубевидное шелушение. Инкубационный период длится в среднем около 10 дней (от 7 до 18 дней) с момента инфицирования дыхательных путей и до повышения температуры.
Несмотря на наличие доступных высокоиммуногенных вакцин, корь все еще остается одной из основных причин детской смертности в развивающихся странах и периодически приводит к возникновению крупных вспышек в индустриально развитых странах. В 2010-2011 годах крупные вспышки кори были зарегистрированы в ряде стран Африки, Юго-Восточной Азии и Европы (Франция, Германия, Болгария, Румыния). Особенно тревожная ситуация сложилась в 2012 году на Украине, где за три месяца заболело более 10000 человек. В Российской Федерации, большинство административных территорий которой в январе 2011 года были сертифицированы на отсутствие эндемичной кори, ситуация осложнилась в 2011-2012 годах в Южном и Северокавказском Федеральных округах, в Москве, Санкт-Петербурге и ряде других городов.
Вирус кори присутствует в крови, носоглоточных выделениях и моче во время продромального периода и в течение 3-4 дней с момента появления сыпи. АТ к вирусу кори впервые можно обнаружить в крови с момента появления сыпи. Максимальный уровень содержания АТ IgM в крови приходится на 4-7 дни после появления сыпи, они сохраняются в течение 28 дней, в редких случаях их можно обнаружить спустя 8 недель с момента появлении сыпи. АТ IgG начинают вырабатываться с момента появления сыпи и достигают максимального уровня через 2 недели; их можно выявить в течение долгих лет после перенесенной инфекции.
Показания к обследованию. Больные с диагнозом «корь», «корь ?» и с другими клиническими диагнозами, имеющие пятнисто-папулезную сыпь и температуру тела 37,5°С и выше.
Дифференциальная диагностика. Заболевания, протекающие с мелкопятнистой экзантемой (краснуха, скарлатина, инфекционный мононуклеоз, лекарственные и аллергические экзантемы, протекающие с повышением температуры тела).
Этиологическая лабораторная диагностика включает выделение вируса кори, выявление РНК вируса кори, обнаружение АТ к вирусу кори.
Материал для исследования
- Сыворотка крови – выявление АТ;
- моча, назофарингиальные смывы, лимфоциты периферической крови – выделение вируса кори;
- мазки из носоглотки и ротоглотки – выявление РНК вируса.
Сравнительная характеристика методов лабораторной диагностики. Лабораторная диагностика коревой инфекции в рамках Программы элиминации кори в РФ проводится только в вирусологических лабораториях Региональных центров по эпидемиологическому надзору за корью с помощью тест-систем, рекомендованных ВОЗ. Для лабораторной диагностики кори применяют главным образом выявление АТ к вирусу (серологическая диагностика). Для диагностики кори используют как обнаружение АТ отдельных классов (IgM и IgG), так и количественное определение специфических АТ в крови для установления их значимого прироста при одновременном исследовании двух проб, полученных от больного в остром периоде и в период реконвалесценции (парные сыворотки).
Для выявления вирусоспецифических АТ IgM и IgG в настоящее время используется преимущественно метод ИФА. Благодаря высокой чувствительности и специфичности, простоте и скорости выполнения, возможности автоматизации исследования, метод доступен любой лаборатории. Для получения корректных результатов и облегчения их интерпретации большое значение имеет правильно выбранное по отношению к появлению клинических симптомов кори время забора образца.
Для выявления изменения уровня суммарных АТ с использованием реакции нейтрализации (РН) цитопатического действия вируса кори, требуется наличие двух образцов сыворотки крови, взятых у больного в остром периоде заболевания и на стадии реконвалесценции. Метод обладает 100% чувствительностью по отношению к клинически подтвержденным случаям. Этот тест не является легким в применении, потому что он требует наличия высококвалифицированного персонала, имеющего опыт работы с культурами клеток. Результаты анализа могут быть получены через 10 дней после получения сыворотки реконвалесцента.
Оценка изменения содержания специфических АТ с использованием метода РТГА также требует наличия двух образцов сыворотки крови, полученных у больного в остром периоде и на стадии реконвалесценции. У вакцинированных лиц метод демонстрирует 98% чувствительность. Этот тест также не является легким в применении, потому что требует высококвалифицированного персонала, а также наличие свежих эритроцитов обезьян. Результаты анализа могут быть получены через 2 дня после получения сыворотки реконвалесцента.
Выделение вируса кори выполняют на культуре клеток Vero. Обнаружение и идентификация вируса кори на культуре клеток может занять несколько недель, поэтому не рекомендуется использовать этот метод для первичной диагностики инфекции, изоляция вируса кори проводится в специализированных лабораториях.
Выявление РНК вируса методом ПЦР с обратной транскрипцией не получило пока широкого распространения. Секвенирование генома вируса кори применяется в целях определения генотипа возбудителя кори. Генетический анализ позволяет сравнивать штаммы, полученные из различных мест в разные годы, что позволяет получить информацию о происхождении вирусов и проследить пути их передачи.
Показания к применению различных лабораторных исследований. Для диагностики кори ВОЗ рекомендует использовать обнаружение вирус-специфических IgM методом ИФА в образце сыворотки крови, взятом после четвертого дня от момента появления сыпи. Взятие крови для исследований осуществляется на 4-7 день с момента появления сыпи.
При выявлении АТ IgМ к вирусу кори у пациентов с лихорадкой и пятнистопапулезной сыпью, обследуемых в рамках активного эпидемиологического надзора за корью, дополнительно проводится исследование для выявления АТ IgG методом ИФА в «парных сыворотках». Взятие крови для исследований осуществляется на 4-7 день с момента появления сыпи (1-я сыворотка) и не ранее чем через 10-14 дней от даты взятия первой пробы (2-я сыворотка).
Для определения напряженности иммунитета к вирусу кори ВОЗ рекомендует применять выявление АТ IgG в сыворотке крови методом ИФА.
Для выявления вируса кори и его РНК используют биоматериалы, взятые в продромальный период заболевания и в первые три дня после появления сыпи. При взятии образцов следует учитывать, что интенсивность экскреции вируса быстро падает.
Особенности интерпретации результатов лабораторных исследований. Вирусоспецифические АТ IgM появляются в течение первых дней с момента высыпания, спустя месяц их уровень начинает быстро снижаться. Их наличие в крови пациента достоверно свидетельствует об острой свежей инфекции. АТ IgM также вырабатываются при первичной вакцинации и, хотя их уровень снижается быстрее, чем уровень АТ IgM, вырабатывающихся в ответ на инфицирование диким вирусом, специфические АТ IgM к дикому или вакцинному вирусу не могут быть разделены используемыми в рутинной диагностике методами. В этом случае для интерпретации полученных результатов следует обратиться к истории вакцинации конкретного пациента.
Поскольку исследование АТ IgM методом ИФА обладает максимальной чувствительностью между 4-м и 28-м днями от момента появления сыпи, то исследование образца крови, полученного в эти сроки, считается адекватным для диагностики кори. Повторное взятие образца крови может понадобиться в случае отрицательного результата выявления АТ IgM в первом образце крови, полученном в течение первых трех дней от момента появления сыпи. Повторное взятие крови для выявления АТ IgG выполняют через 10-14 дней после взятия первого. Нарастание титра специфических АТ IgG в 4 и более раза при одновременном исследовании обеих проб с использованием стандартных тестов является основанием для постановки диагноза «корь».
Источник
Корь – одна из самых контагиозных болезней: практически все контактировавшие с больным заражаются. Инфицирование корью происходит воздушно-капельной аэрозолью, выделяемой больным при чихании или кашле. Болезнь характеризуется сильной лихорадкой, кашлем, болью в горле, интоксикацией и специфической сыпью. Переболевший корью приобретет пожизненный иммунитет. В своё время, это болезнь считали детской, но, с каждым годом регистрируются всё больше случаев заболевания взрослых. Корь у детей и взрослых становится опасным заболеванием. Согласно статистике ВОЗ, каждый час от кори умирает 15 человек на Земле, а за год это число достигает внушительных размеров, приблизительно 165 тысяч человек.
Симптомы
Инкубационный период продолжается от одной до двух недель. Хотя, характерным симптомом кори считают сыпь, начинается болезнь как ОРЗ: слабость, сухой кашель, высокая температура и насморк. Сыпь появляется дня через три после первых признаков заболевания. Пятна сыпи сначала появляются за ушами, или на лбу, потом они сливаются в пятна неправильной формы и распространяются по всему телу.
Высыпание кори по телу сопровождается высокой температурой и продолжается до недели, затем происходит очищение кожи. Но болезнь на этом не заканчивается.
Развивается конъюнктивит, протекающий достаточно тяжело. На внутренней стороне щёк появляются образования, напоминающие манную крупу. При аномальном протекании кори, проявляются не все симптомы кори, и её важно не спутать с другими заболеваниями. Главный отличительный признак кори у детей и взрослых — это наличие, либо отсутствие характерной сыпи.
 Внешние и внутренние проявления кори
Внешние и внутренние проявления кори
Главными симптомами кори у детей являются:
- Лихорадка;
- Акинетическое возбуждение. Плаксивость, плохой сон;
- Насморк и кашель;
- Конъюнктивит и светобоязнь, как признак воспаления слизистой глаз;
- Одутловатое лицо;
- Покраснение нёба и горла;
- Пятна Вельского;
- Боли в животе;
- Высыпание сыпи, «грязная кожа». Кожа шелушится.
Главными симптомами кори у взрослых являются:
- Лихорадка;
- Тахикардия сердца;
- Интоксикация;
- Сухой кашель и насморк. Пропадает голос;
- Артериальная гипотензия;
- Конъюнктивит с гнойными выделениями и светобоязнью;
- Лимфаденит. Воспаляются шейные железы;
- Жидкий стул;
- Пятна Вельского;
- Сыпь на слизистых оболочках и коже. Геморрагический диатез;
- Пигментация и шелушение кожи.
Диагностика
Затруднения при диагностировании возникают у маленьких детей при мигрированной кори. То есть, вакцинацию сделали, но, антитела против кори по какой-то причине не образовались. Или вирусная инфекция протекает в аномальной форме. В таких случаях информативны сведения о контактах с больными. Тем не менее, пренебрегать эпидемиологическими данными, а также лабораторными анализами, нельзя.
Лабораторная диагностика кори стартует с общего анализа крови. Выявляют следующие изменения:
- Лейкоцитопения. Понижено содержание лимфоцитов, нейтрофилов, эозинофилов и моноцитов;
- Повышение СОЭ.
При помощи иммунофементного анализа крови идентифицируют антигнены кори-реакции РТГА, РН, РГР и РИФ. Количественные определения иммуноглобулинов М и G выявляют наличие антител к крои в крови у человека.
Для отбора проб для анализа крови на корь дополнительная подготовка не требуется. Делают забор крови из вены натощак.
Лечение и профилактика
Лечат корь у детей и взрослых, преимущественно амбулаторно. В особых случаях больного госпитализируют в инфекционное отделение. Показаниями к госпитализации служат тяжелые осложнения, острое течение болезни с сильной интоксикакцией, и в тех случаях, когда изоляция заболевшего от других людей невозможна, например, в армии.
Лечение кори проводят по трём направлениям:
 Строгое соблюдение постельного режима
Строгое соблюдение постельного режима
- Соблюдение режима. Постельный режим необходимо соблюдать, пока держится высокая температура. Больному необходима отдельная комната, свежий воздух и влажная уборка не менее двух раз в сутки. Освещение не должно быть ярким. Показан послеобеденный сон.
- Диета. Если нарушено пищеварение, назначают диету№2, если нет, то №15. Следует пить как можно больше жидкости для ускоренного выведения токсинов из организма. Восстанавливать запасы солей и воды в организме поможет препарат «Регидрон» или его аналоги. Употребление полезных продуктов — овощей и фруктов приветствуется, причём в любом виде: сыром, варёном или тушёном.
Температура пищи не должна быть ни холодной, ни горячей, приветствуется употребление супов-пюре. Полезной для больного пищей станут паровые блюда из мяса или рыбы, кисломолочные продукты. Следует исключить из рациона питания жёсткое и жирное мясо, специи, сало, жареные блюда.
- Медикаментозное лечение. Лейкинферон и противокоревой гамма глобулин используют при лечении или экстраординарной профилактики, если установлен контакт с больным корью. Основное лечение направлено на ликвидацию симптомов и борьбу с вторичной микрофлорой.
Против сыпи используют антигистаминные препараты. Против лихорадки применяют жаропонижающие средства. Рекомендуют использовать лекарства, снижающие температуру, и, одновременно, избавляющие от головной боли и обладающие противовоспалительным эффектом.
 Антигистаминные препараты
Антигистаминные препараты
Вирус кори, как и прочие возбудители болезней повышают потребность организма в витаминах. Показан приём пищевых добавок , богатых витаминами А и С.
С конъюнктивитом помогут справиться глазные капли, а с кашлем противокашлевые сиропы или таблетки.
Вирус, ослабляя организм делает его уязвимым для вторичной микрофлоры, постоянно присутствующей в организме. Поэтому, без антимикробных средств, при лечении кори не обойтись. Прежде всего, следует применять антибиотики пролонгированного действия, которые принимаются в форме капсул или таблеток один раз в день, в течение трёх суток подряд.
Надёжной профилактикой против кори является прививка. С целью формирования надёжного иммунитета, детей вакцинируют дважды. первый раз в годовалом возрасте, второй раз в шесть лет. В году 2014 В РФ введена обязательная вакцинация всех взрослых от кори.
Возможные осложнения
Осложнения после кори у детей и взрослых неодинаковы.
У детей различают:
Осложнения связанные с вирусом. К ним относят трахеобронхиты и ларингиты.
Осложнения, связанные со вторичной микрофлорой. Они подразделяются на;
- Болезни органов дыхания. Включают все виды воспалений, в том числе, пневмонию;
- Болезни органов пищеварения. По большей части стоматиты.
У взрослых различают воспаления следующих органов и тканей:
- Лёгких;
- Бронхов;
- Уха-отит, евстахиит;
- Печени;
- Носовых пазух;
- Глаз. Кератит, приводящий к слепоте;
- Почек. Пиелонефрит;
- Мозговых оболочек. Менингит, энцефалит.
Переболев корью, организм человека вырабатывает устойчивый иммунитет на всю жизнь.
Источник
Анализ на антитела к кори проводят взрослым и детям, у которых имеется повышенный риск инфицирования. Поэтому важна знать какие их значения считаются нормой. Это исследование имеет большое значения, так как корь может стать причиной летального исхода пациента, во время беременности инфекция возможно приведет к выкидышу или преждевременным родам.
Определение
Антитела к кори (норма у взрослых контролируется реже, чем в детском возрасте) по своей природе являются белками. Они связываются с вирусами кори, которые являются антигенами — чужеродными или потенциально опасными веществами для организма.
Если человек заболел, то возбудитель инфекции попадает в организм через слизистые оболочки дыхательных путей. Также попасть антигены в организм могут после прививки, так как они входят в состав препаратов для вакцинации.
Корь относится к острым вирусным заболеваниям. Инфекция характеризуется высокой степенью заразностью, но если человек переболел ей, то иммунитет к ней остается обычно на всю жизнь и повторное заражение бывает редко и, как правило, у людей с различными иммунодефицитами. После прививки от кори, он сохраняется на несколько лет, именно поэтому врачи рекомендуют проходить ревакцинацию раз в 10 лет.
Отвечают за появление специфического иммунитета антитела к вирусу кори, которые могут начать вырабатываться в острой период инфекции, после вакцинации. Бывает, что они продуцируются в организме, когда вирусное заболевание протекает в скрытой форме и у пациента отсутствуют признаки болезни.
Антитела к болезни продуцируются В-лимфоцитам, хранятся они или в их мембране, или в плазме крови, где выполняют свою главную задачу защищают от повторного заражения.
К одним вирусным инфекциям, к таким как корь, краснуха обычно после перенесенной болезни иммунитет вырабатывается пожизненный, к другим заболеваниям, к примеру, к гриппу он не развивается, поэтому человек может болеть им часто.
В зависимости от возбудителя болезни биосинтез антител в организме начинается или тотчас после инфицирования или по прошествии инкубационного периода.
Врачи различают 5 классов антител:
- IgG или иммуноглобулины G. Обнаружение их в анализе свидетельствует о том, что у человека выработался стойкий иммунитет. Они начинают синтезироваться в организме через 14—21 сутки после начала инфекции и могут сохраняться до конца жизни.

- IgЕ или иммуноглобулины Е. Если они обнаружены в ходе обследования, то это свидетельствует о присутствие в организме паразитов и аллергенов.
- IgА или иммуноглобулины А. Эти антитела в организме образуются при ОРЗ, а также при патологиях печени инфекционного и неинфекционного генеза. Они начинают синтезироваться спустя 1—2 недели после заражения и перестают продуцироваться спустя 2—3 месяца. Когда они постоянно присутствуют в организме, то это свидетельствует о том, что инфекция перешла в хроническую форму.
- IgМ или иммуноглобулины М. Когда они обнаружены в крови, то это значит, что человек или болен в настоящее время или только, что выздоровел.
- IgD или иммуноглобулины D. В настоящее время эти антитела изучены плохо и в диагностике они не применяются.
Значимость
После попадания возбудителя кори на слизистые дыхательных путей, он начинает размножаться и с током крови разносится по всему организму. В ответ на это иммунитет начитает синтезировать антитела, которые обнаружив чужеродные агенты, вступают с ними в контакт и нейтрализуют их.
Когда в крови изначально большое содержание иммуноглобулинов, то они быстрее очистят организм от вирусов и осложнения не возникнут. Механизм действия ответной реакции на попадания микроорганизмов основывается на системе, которая называется «замочка и ключика».
Иммунная система вырабатывает нужное количество антител и придает им специальную структуру, позволяющую иммуноглобулинам словно ключикам «встраиваться» в соответствующие скважины замочков вирусов и ликвидировать их.
Антитела имеет хорошую память, благодаря которой однажды, столкнувшись с патогенными агентами, они навсегда запоминают как выглядят чужеродные агенты, поэтому при повторном попадании их в организм иммуноглобулины сразу реагируют на опасность и ликвидирует инфекцию до начала ее развития.
 А так как вирус кори почти не меняется, то при попадании его в организм антитела начинают сразу его атаковать. Обычно, когда возбудитель попадает в организм в первый раз, то антитела начинают вырабатываться не очень быстро и во время иммунного ответа возрастает риск инфицирования людей аэрозольным путем.
А так как вирус кори почти не меняется, то при попадании его в организм антитела начинают сразу его атаковать. Обычно, когда возбудитель попадает в организм в первый раз, то антитела начинают вырабатываться не очень быстро и во время иммунного ответа возрастает риск инфицирования людей аэрозольным путем.
Когда необходимо сдавать анализ
Антитела к кори (норма у взрослых, как правило, проверяется в случаях возможного заражения или после излечения) возникают в результате прививок, либо перенесенной болезни. Направление на анализ осуществляется, исходя из клинической картины и собранного анамнеза.
Корь вызывает РНК-содержащий вирус из рода морбилливирусов относящиеся к семейству парамиксовирусов. Он имеет сферическую форму. Его размеры от 120 до 230 нм. Возбудитель кори не теряет своей активности на воздухе и на различных поверхностях до 2 ч.
Он быстро погибает вне организма человека под действием различных химико-физических факторов, в т. ч. во время кипячения и при обработки антисептическими растворами. Но хотя вирусы кори малоустойчивы в окружающей среде, были случаи, когда возбудитель инфекции распространялся на больше расстояние с воздухом по вентиляционной системе в одном здании в холодное время.
Основной путь передачи болезни является аэрозольный. Вирус кори выделяется в окружающую среду от инфицированного человека вместе со слизью при кашле и чихании. Заболевание считается одним из самых заразных, и каждый больной человек заражает 9 из 10 людей, контактирующих с ним и не имеющих иммунитета к кори. Инфекция передается только от человека к человеку.
Пациент с корью заразен для людей за 4 суток до окончания инкубационного периода и до 4-х суток с начала появления сыпи. На 5-е сутки с момента появления высыпания пациент становится незаразным. До того, как была разработана вакцина от кори и ее стали массово применять болели в основном дети 2—5 лет, реже заражались взрослые, которые ранее не болели.
Когда мать ранее переболела вирусной инфекцией, то у новорожденного младенца развивается врожденный или колостральный иммунитет. Это приобретенный пассивный иммунитет, который развивается при передаче иммуноглобулинов от матери к ребенку во время внутриутробного развития или вместе с молозивом.
Такой иммунитет сохраняется в течение 6—9 месяцев жизни младенца. А если женщина была привита в детстве и не болела в более позднем возрасте, то пассивный иммунитет у младенца сохраняется на меньший сорок. Также возможны случаи заражения корью через плаценту от больной матери к плоду.
Вспышки заболевания наблюдаются зимой и весной с декабря по май.
Обычно инкубационный период варьирует от 7 до 14 суток, (но бывает, что он продолжается до 17 дней) во время него признаки болезни отсутствует.
Далее у человека появляются следующие симптомы инфекции:
- температура повышается до 38—40 градусов;

- слабость;
- быстрая утомляемость;
- головные боли;
- отсутствие аппетита;
- насморк, сопровождающийся слизисто-гнойным выделениями;
- сухой кашель;
- фотофобия;
- чихание;
- потеря голоса;
- покраснение зева;
- отечность век;
- воспаление конъюнктивы;
- появление красных пятен на твердом и мягком небе.
Детей могут беспокоить боль в животе, они становятся плаксивым, у них ухудшается сон. У взрослых пациентов учащается сердцебиение, понижается давление, воспаляются лимфатические узлы. На 2-й день инфекции во рту в районе моляров можно заменить небольшие белесые пятна, которые окружены красной каймой.
Они называются пятнами Бельского-Филатова-Коплика, которые являются характерным признаком кори. Высыпания появляются на 1-е сутки болезни сначала на шее, лице, за ушами, на волосистой части головы. На следующий день элементы сыпи появляются на теле. На 3-й день они покрывают разгибательную поверхность верхних и нижних конечностей.
Высыпания представляют собой небольшие папулы, которые окружены пятнами, склонными к слиянию. На 4-е сутки сыпь бледнеет, начинает шелушится, кожа темнеет, ее пигментация сохраняется до 1,5 недель.
Если лечение кори будет несвоевременным, то инфекция может стать причиной следующих осложнений:
- воспаление гортани;
- круп;
- воспаление уха и легких;
- коревой энцефалит;
- воспаление оболочек головного мозга.
Часто направляют на анализ на антитела к кори женщин в положении, у которых нет информации болели ли они раньше, были ли они привиты, и при этом существует вероятность инфицирования. Заболевание в период беременности может стать причиной выкидыша и преждевременных родов.
Антитела к кори необходимо контролировать системно, в частности, норма у взрослых может контролироваться врачом после перенесенной инфекции или вакцинации потому, что:
- примерно у 10% иммунитет после вакцинации не развивается;
- где-то у 20—30% людей иммунитет к кори утрачивается из-за антибиотикотерапии, лечением иммуносупрессивными препаратами.
Сдавать кровь на антитела к кори необходимо во время эпидемиологического обследования, когда:
- неизвестно была ли проведена вакцинация;
- нужно подтвердить диагноз;
- был контакт с инфицированным человеком.

При проникновении возбудителя в организм начинают синтезироваться антитела разных классов. Первыми образуются иммуноглобулины класса М, которые можно выявить уже через несколько суток после появления сыпи.
Их рост наблюдается примерно до 14—21 суток от момента появления признаков болезни. И где-то, начиная с 4 недели уровень иммуноглобулина класса М начинает снижаться. Примерно у 50% пациентов, которые переболели корью уже спустя 4—5 месяцев антитела класса М в крови не выявляются.
После них в организме начинают образовываться антитела класса G к возбудителю кори. Они сохраняются в организме до конца жизни.
Когда человек повторно сталкивается с вирусом кори, титр к антителам класса G начинает расти, не давая возбудителю болезни размножаться. Также они начинают синтезироваться после введения прививки от кори.
Поэтому чтобы подтвердить диагноз корь анализ крови на иммуноглобулин класса G нужно проводить дважды с перерывом в 10—14 суток. Это позволит обнаружить не только их наличие в организме, но и отследить динамику их изменения.
Взять направление на обследование можно у инфекциониста, терапевта и педиатра. Чтобы диагностировать корь, а также для выявления причины воспаления легких и бронхов, энцефалита, которые часто являются осложнений инфекции проводят анализ на иммуноглобулины М и G.
Чтобы выявить имеется ли поствакцинальный иммунитет нужно обнаружить антитела класса G. Проводить исследования с целью определения IgG необходимо не раньше, чем на 4—7 суток с момента появления высыпания, а чтобы обнаружить IgM, анализ нужно делать на 2 дня раньше.
Подготовка
Антитела к кори (норма у взрослых и детей выявляется клиническим анализом) достоверно будут выявлены только при корректной подготовке к сдаче пробы:
- Проводить клиническое исследование нужно на голодный желудок, последний прием пищи должен быть за 8 часов до забора биоматериала.
- За 24 часа нельзя употреблять алкоголь.

- За 24 часа нужно исключить из меню жирновляетсяе, жареное и соленое. Так как они нарушают свертываемость крови. Кроме этого, они влияют на качество сыворотки.
- За 24 часа до анализа нужно избегать чрезмерных физических нагрузок и эмоциональных переживаний.
- Нельзя курить в день сдачи анализов.
- Некоторые медикаменты могут изменять результаты исследования, поэтому нужно сообщать врачу обо всех применяемых препаратах. Если есть возможность, то за 24 ч до забора крови необходимо прекратить использовать эти лекарства.
- За 15 мин. до сдачи крови нужно посидеть и отдохнуть.
- В день анализа не рекомендуется пить сок, кофе, чай, газированную воду. Можно пить воду без газа.
Анализ крови на корь
Забор биоматериала осуществляется в любой лаборатории, процедурном кабинете или стерильной перевязочной.
Как сдавать
Процедурной сестрой производится стандартный забор венозной крови. Процедура осуществляется, согласно действующих рекомендаций, в первой половине дня.
Нормы
Антитела к кори (норма у взрослых и детей одинакова) характеризуются следующими нормативными показателями:
- титр антител к кори меньше 0,12, что означает результат отрицательный;
- когда он находится в пределах 0,12—0,18 значит результат сомнительный;
- когда значения больше 0,18, то это значит положительный результат.
Расшифровка
Расшифровка анализа может занимать до 2-х суток.
 Антитела к кори. Норма и когда их нет
Антитела к кори. Норма и когда их нет
В крови определяются иммуноглобулины класса G и M:
| Результаты IgG | Результаты IgМ | Расшифровка |
| Отрицательный | Отрицательный | Иммунитет к кори отсутствует и человек здоров. |
| Положительный | Положительный | Инфекция перешла в завершающую стадию и к вирусу кори выработался иммунитет. |
| Положительный | Отрицательный | Иммунитет к болезни у человека есть, а инфекции нет. |
| Отрицательный | Положительный | Инфекция только началась, иммунитета к вирусу нет. |
Если в крови обнаружены антитела к кори IgG это может указывать на перенесенную инфекцию или на то, что человек болен в настоящее время, а также на выработанный иммунитет против вирусного заболевания.
Когда они выявлены после прививки, то это значит, что иммунитет после вакцинации выработался. При развитии инфекции они в крови начинают появляться где-то через 21 день после заражения, за 48 часов до появления высыпания.
Когда из-за угасания иммунитета проводят ревакцинацию, то уровень антител IgG в крови повышается быстро, и они защищают от инфекции. У младенцев младше 6—7 мес. их содержание высокое, так как антитела от кори передаются им от матери, но со временем иммунитет угасает.
Когда в крови выявлены антитела IgМ, то значит, что человек только заболел и опасен для окружающих. А также он нуждается в неотложной помощи, что позволить избежать осложнений кори. После выздоровления в крови эту группу антител можно обнаружить в течение нескольких месяцев, что позволяет понять, что человек недавно болел корью.
Характерные изменения в ОАК
При кори могут быть следующие изменения в общем анализе крови:
- уменьшение числа моноцитов, лимфоцитов, нейтрофилов, лейкоцитов;
- уменьшение содержания эозинофилов;

- небольшое повышение СОЭ.
Чтобы обнаружить эти изменения нужно знать не только какой уровень содержания антител в крови, но и нормальные показатели ОАК в зависимости от возраста.
Что делать, если результат сомнительный
Сомнительными результаты считаются, когда титр антител находится в пределах от 0,12 до 0,18 единиц. В этом случае исследование рекомендуется повторить спустя 7—14 суток.
Стоимость анализа
Цена анализа на антитела к кори в рублях следующая:
| Город | Стоимость (руб.) |
| Москва | 1040 |
| Санкт-Петербург | 1130 |
| Екатеринбург | 740 |
| Ростов-на-Дону | 840 |
| Казань | 925 |
Как у взрослых, так и у детей норма концентрации антител в крови одинакова и позволяет узнать, имеется ли у человека иммунитет к кори. Это позволяет избежать заражения и вспышки инфекции.
Видео об антителах к кори
Анализ на иммунитет к кори:
Источник


