Покажет ли бронхоскопия астму
Просмотр полной версии : Всегда ли ФВД и бронхоскопия показывают астму?
Вот решила создать отдельную тему. Уже спрашивала тут кому как диагностировали астму. А может быть такое что эти 2 анализа не показывают астму,а она есть?
Если ФВД и бронхоскопия не показали астму, значит ли что это не она?
В НИИ пульмунологии сказали что пока такой диагноз мне поставить они не могут, конечно с одной стороны хорошо,а с другой…легче то мне не становится…:005:
Никак с апреля не могут поставить диагноз что за фигня, как ком в горле и кашель с апреля, ощущения не из приятных, был и ночной кашель надрывный,но во время сильной простуды, теперь понимаю что надо было тогда скорую вызвать,но теперь то что делать понятия не имею, врачи меня «шпыняют» от одного к другому,а легче мне не становится, и все бы ничего,но мы с мужем планируем ребенка и все откладываем, откладываем из за этого
Вот решила создать отдельную тему. Уже спрашивала тут кому как диагностировали астму. А может быть такое что эти 2 анализа не показывают астму,а она есть?
Если ФВД и бронхоскопия не показали астму, значит ли что это не она?
В НИИ пульмунологии сказали что пока такой диагноз мне поставить они не могут, конечно с одной стороны хорошо,а с другой…легче то мне не становится…:005:
Никак с апреля не могут поставить диагноз что за фигня, как ком в горле и кашель с апреля, ощущения не из приятных, был и ночной кашель надрывный,но во время сильной простуды, теперь понимаю что надо было тогда скорую вызвать,но теперь то что делать понятия не имею, врачи меня «шпыняют» от одного к другому,а легче мне не становится, и все бы ничего,но мы с мужем планируем ребенка и все откладываем, откладываем из за этого
Ну, ФВД вне обострения астму, имхо, не покажет. Если я, например, пойду сегодня и сделаю ФВД, она у меня будет нормальной.
Вообще есть такое понятие — диагностика по эффекту лечения. Если при кашле попробовать ингалятор с сальбутамолом, и станет явно легче — значит, оно.
Меня, например, в Вашем письме смущает фраза про «ком в горле». Может, попробовать попить омепразол по паре капсул, например, с неделю? Опять-таки, если ощущения уйдут, то можно констатировать, что Вам нужен не пульмонолог, а гастроэнтеролог.
Удачи!
У моего сына -астматика ФВД всегда отличная и бронхоскопия великолпная — все чисто. Но астма — есть!
Автор ,а лечение вам помогает?
Ощущение комка в горле и кашель могут давать расшатанные нервы.Проходила,знаю:)
Алена Сероглазая
25.10.2010, 01:08
У моего сына -астматика ФВД всегда отличная и бронхоскопия великолпная — все чисто. Но астма — есть!
Можете более подробно рассказать как поставили этот диагноз. Может мы не к тому врачу ходим? У ребенка приступы удушья были несколько раз, аллергия на клещей сильная(пробы делали), бронхитами болели часто(потом стали пропивать бронхомунал и болеет несравнимо реже и легче), ФВД делали. Но астма под вопросом.
Хотя реально приходится ограничивать его в посещении друзей, музеев, я уж не говорю про поездки в лагерь. Спорт тоже отменили, т.к. именно на тренировках и случались приступы. Дома уже сменили все что могли. Теперь получается, что если приступов нет, то мы здоровы?
Согласна насчёт Омепразола (или Париета, или Нексиума) — только не препаратов отечественного производства. Заброс кислого содержимого желудка в пищевод с попаданием на голосовые связки — вторая по частоте причина хронического кашля. По стандартам положено ФГДС делать, но мы добрые ))), пробное лечение предлагаем )).
Я надеюсь, что на бронхоскопии обратили внимание на состояние голосовых связок. (Правда, если делали в НИИ пульмонологии, то наверное обратили )).
Евлампия
25.10.2010, 10:25
ФВД в норме, ФВД с пробами сальбутамола в норме. Стоит диагноз астма. т.к. жесткое дыхание, на нагрузку физическую или после смеха закладывает в груди и свистит. Также на запахи начинается кашель со свистом,или если что-то съем. Периодически ни с того ни сего бывает тяжело дышать. Хотя сказать, что на ВЫДОХЕ или ВДОХЕ есть разница, не могу. Назначены два препарата, которые надо брызгать всегда (пульмонологами 2 х поликлиник). Я не пользуюсь пока. Диагноз стоит несколько лет.
То что это не нервное — это точно, нервное у меня по другому проявляется:)
Если совсем прихватывает, пью супрастин, пока помогало.
Так что , сама не знаю, все таки астма у меня или нет…
У моего сына -астматика ФВД всегда отличная и бронхоскопия великолпная — все чисто. Но астма — есть!
тоже самое у моего сына. Бронхоскопию вообще-то делали чтобы не астму доказать, а проверить на дискинезию трахеи и бронхов
Можете более подробно рассказать как поставили этот диагноз. Может мы не к тому врачу ходим? ….
После 2 месячного безостановочного кашля в прошлом году, поняв, что доктор в поликлинике просто прописывает все известные ей микстуры по порядку и так дальше нельзя, легли на аллергическое отделение во 2дет.больницу на В.О. на обследование. Затем встали на учет в аллергоцентре Радуга (из поликлиники направили после больницы) и там уже окончательно поставили диагноз. Там и наблюдаемся каждые 2 месяца
Алена Сероглазая
25.10.2010, 13:46
тоже самое у моего сына. Бронхоскопию вообще-то делали чтобы не астму доказать, а проверить на дискинезию трахеи и бронхов
После 2 месячного безостановочного кашля в прошлом году, поняв, что доктор в поликлинике просто прописывает все известные ей микстуры по порядку и так дальше нельзя, легли на аллергическое отделение во 2дет.больницу на В.О. на обследование. Затем встали на учет в аллергоцентре Радуга (из поликлиники направили после больницы) и там уже окончательно поставили диагноз. Там и наблюдаемся каждые 2 месяца
Спасибо.:flower:
Хочу на каникулах попробовать записаться по вашей ссылочке.
Девочки, я только с работы, раньше времени не было написать.
Касательно лечения пишу подробнее.
Значит так: сначала побежала я с кашлем к ЛОРу тк решила что моё вечно больное горло всему виной, ЛОР сказала что по её части все в порядке и направила к пульмонологу (ходила в НИИ Пульмунологии), пульмонолог сделал ФВД — норма, дыхание нормальное (не жесткое, без свистов, хрипов, никогда не задыхалась) и выписала от аллергии (цетрин вроде), мне не помог, это было в мае и я заболела(простыла сильно с температурой 38), терапевт лечила как от простуды, на мои жалобы на кашель и «комок» в горле ставила глоточный затек (та еще история, в поликлинике ставили гайморит,лечили, лечили, в итоге я пошла к своему ЛОРу в 1 мед у которого всегда наблюдаюсь и она сказала чушь все это темболее что и не болит нос и воспаления нет и тд и тп), сдала клинику крови (уже стала сама так сказать искать причины) показала повышенные базофилы и эозофилы, направили к аллергологу, сдала кровь на аллергены (42 штуки) все по нулям, сдала расширенный ФВД показал такую ну ооооооооочень слабенькую астму, практически норма, сдала на лямблии, выявили очень малое количество, лечили лямблии и одновременно выписали симбикорт (от астмы препарат,но выписали малую дозу), уехали с мужем на море, вернулись и я сразу слегла (простуда с температурой 38) и тут начался приступ кашля такой силы как еще до этого не было, кашель ночной (жуткая «шекотка» в горле, как будто проглотила волосок и его не выплюнуть), кашель был ночной пятница-суббота, суббота-воскресенье, в понедельник с утра поскакала к аллергологу, сделали ФВД-норма,но продлили симбикорт (от астмы) на месяц, через недели 2-3 на фоне вроде травесила (сосульки от горла), хотя не факт конечно, опять кашель ночной очень сильный с «шекоткой», схватило сердце (ну я так думаю), онемело левое плечо, но к утру вроде все прошло, удалось записаться в НИИ Пульмунологии только через неделю, сделали ФВД- выше нормы, Бронхоскопия показала дифузный катаральный эндобронхит (спросила я врача который делал бронхоскопию видит ли он астму-сказал не видит) провели санацию бронхов и лекарством каким-то промыли (в карточке не отражено каким) после чего у меня на 2 недели ВСЕ ПРОШЛО(через две недели началось все снова, этот комок в горле )направили на гастроскопию и экг (тк в районе сердца еще неприятно давило), гастроскопия показала недостаточность кардии (пищевод не до конца закрывает желудок) и гастрит, ЭКГ показала синусовую тахекардию и нагрузка на правое предсердие под ?, направили к гастроэнтерологу, предположили рефлюкс, выписали от рефлюкса и гастрита препараты (не помогли от комка и гастроэнтеролог сказал раз не помогли дело не в желудке)
, сделали узи брюшной полости, показало что то с желчью (как мне объяснили очень густая), сдала опять на лямблии обнаружили в Очень большом количестве, в итоге сейчас продолжаю лечить свой гастрит, лямблиоз и пью желчегонные.ЧУвствую себя с переменным успехом, в основном не кашель,а именно ощущения комка в горле (для ясности, если пальцем надавить на яремную впадину,но не слишком сильно, там где ключицы у горла и держать, вот такие ощущения).
Про жесткое дыхание сказала только терапевт когда я заболела после моря, после лечения простуды прошло и жесткое дыхание, больше никто не слышал ничего.
В общем у меня уже сил никаких нет, не знаю что делать и что это вообще за фигня такая. Все ФВД делала на фоне этого самого «комка» в горле, тк с апреля он у меня каждый день, то сильнее, то слабее. Знать бы что это такое и как с ним справляться, а то ребеночка все откладываем, ужас как обидно, а заводить при всем этом страшно после последнего ночного кашля, когда схватило сердце и все такое, это ж для него не слишком то хорошо. Так что я ломаю голову астма это или нет для начала, если нет, надо искать дальше.
Ощущение комка в горле может давать шейный остеохондроз,от него же может и сердце якобы прихватывать.
Щитовидку проверяли?
Можете более подробно рассказать как поставили этот диагноз. Может мы не к тому врачу ходим? У ребенка приступы удушья были несколько раз, аллергия на клещей сильная(пробы делали), бронхитами болели часто(потом стали пропивать бронхомунал и болеет несравнимо реже и легче), ФВД делали. Но астма под вопросом.
Хотя реально приходится ограничивать его в посещении друзей, музеев, я уж не говорю про поездки в лагерь. Спорт тоже отменили, т.к. именно на тренировках и случались приступы. Дома уже сменили все что могли. Теперь получается, что если приступов нет, то мы здоровы?
Обследовались на Чайковского.
Там и поставили диагноз.
Но у нас пневмонии были до 4 раз в год. И приступы.
По шитовидке делала только УЗИ, маленькая,но в пределы нормы укладывается (в общем то я и сама небольшая), какие гормоны по щитовидке сдавать уже не помню просто поэтом не сдавала, полностью (гормоны+узи) щитовидки делала за месяц до того как все это началось,но анализ лежит где у терапевта от работы, все было в норме, посмотреть на какие именно гормоны сдавать никак. Остеохондроз верхнего отдела есть,но он с детства, да и кашель с комком как то очень резко начались и если мыслями вернуться что изменилось тогда, то очень много, всю зиму по вечерам температура 37.2 и слабость были, так и не нашли в чем дело,в начале весны все само прошло, горло стало часто болеть, ЛОР сказала мазать Люголем (может я чего и переборщила), тогда же умер друг (так что возможно что то изменилось и на нервной почве), а в один «прекрасный день» кааааааааак закашляла, сначала думала само пройдет ерунда какая,а через месяц поняла что с этим надо что то делать и побежала по врачам.
Где б еще обследоваться чтоб уже точно определить что это?
vBulletin® v3.8.7, Copyright ©2000-2020, Jelsoft Enterprises Ltd.
Источник
Комментарии
Опубликовано в журнале:
Детский Доктор »» № 2’99
Пульмонология
Е.В. Климанская
Всероссийский детский научно-методический и консультативный центр эндоскопии при клинике детских болезней ММА им. И.М. Сеченова
Оставляя в стороне неоспоримую роль эндоскопии в дифференциальной диагностике заболеваний, проявляющихся обструктивным синдромом, отождествляющим их развитие с астмой, — инородные тела, новообразования, врожденные пороки трахео-бронхиального дерева и т.п., — следует подчеркнуть, что мнения о целесообразности проведения бронхоскопии у больных бронхиальной астмой расходятся.
Одни авторы [1-3], придавая большое патогенетическое значение эндобронхиальному воспалению и уже с 60-х годов достаточно широко используя бронхоскопическую санационную терапию, указывают на высокую эффективность метода. Другие [4, 5] — осторожно подходят к решению этого вопроса, ссылаясь на небезопасность бронхоскопии при бронхиальной астме.
Наряду с этим, с позиций современного понимания бронхиальной астмы как хронического персистирующего воспаления дыхательных путей, чрезвычайно важно своевременное распознавание и адекватное лечение воспалительного процесса в бронхах. Все это обосновывает необходимость четкого определения роли и места бронхоскопии, пределов и перспектив ее диагностических и терапевтических возможностей при бронхиальной астме.
Бронхоскопия относится к наиболее информативным методам диагностики патологического процесса в нижних дыхательных путях. Более чем 30-летний опыт бронхологических исследований при бронхиальной астме у детей, которым располагает клиника детских болезней ММА им. И.М. Сеченова, позволяет сформулировать показания к бронхоскопии при бронхиальной астме, при определении которых мы выделяем диагностические и терапевтические аспекты.
Диагностическая бронхоскопия показана:
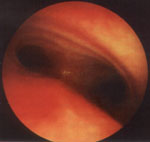
1) при терапевтически резистентном обструктивном синдроме, когда следует исключить наличие дополнительного препятствия вентиляции необратимого характера (инородное тело, новообразование, пороки развития трахео-бронхиального дерева) (рис. 1);

Рис. 1. Выбухание задней стенки надбифуркационной зоны трахеи (эндофото).
Ребенок 9 лет с клиническим диагнозам: бронхиальная астма, среднетяжелое течение. Диагноз после бронхоскопии: врожденный порок — двойная дуга аорты, сосудистый стеноз трахеи.
2) при откашливаний гнойно-слизистой мокроты для уточнения характера и степени эндобронхиального воспаления.
Лечебная бронхоскопия при бронхиальной астме имеет целью улучшение вентиляционной функции бронхов и легочного газообмена и проводится:
1) у больных с обильной секрецией, когда есть риск застоя содержимого бронхов и обтурационной непроходимости;
2) при ателектазах легких;
3) при гнойном эндобронхите;
4) при резистентном к терапии астматическом статусе с угрозой асфиксии.
Противопоказанием к проведению бронхоскопии являются острые воспалительные и инфекционные заболевания, сердечная недостаточность, нарушения свертывающей системы крови, непереносимость анестетиков и препаратов для общего обезболивания. Однако эти противопоказания могут быть относительными, если бронхоскопия применяется при угрозе асфиксии, обусловленной трахеобронхиальной непроходимостью (инородные тела, опухоли, врожденные пороки развития легких).
Использование бронхоскопии с целью диагностики бронхиальной астмы всегда вызывает большие сомнения, поскольку визуально определяемые изменения слизистой оболочки неспецифичны и присутствуют при различных обструктивных и необструктивных заболеваниях легких. Наши многолетние наблюдения свидетельствуют, что постоянным эндоскопическим признаком атопической бронхиальной астмы является отек слизистой оболочки бронхов; он выявляется у 94% обследованных детей. Наибольшая интенсивность отека отмечается в приступном периоде заболевания, и, как показали гистологические исследования, экссудация не ограничивается только собственно слизистой оболочкой, она проникает глубоко в стенку бронха, расслаивая мышечные пучки. Цвет слизистой оболочки варьирует от бледного с легким цианотичным оттенком до ярко-красного. Покраснение слизистой оболочки обусловлено присоединением инфекции. Секреторные нарушения зависят от фазы течения заболевания и определялись у 88% больных. Видимое сужение просвета бронхов наблюдается в детском возрасте у 70% обследованных детей, больных бронхиальной астмой. Непосредственной причиной обструктивного синдрома у детей младшего возраста следует считать отек и гиперсекрецию (см. рис. 2, 3).
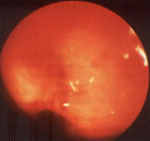
Рис. 2. Правый главный бронх. Выраженный отек слизистой оболочки, суживающий устье верхнедолевого бронха (эндофото).
Ребенок 3 лет, диагноз: бронхиальная астма.
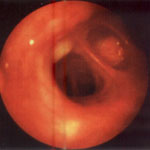
Рис. 3. Гнойно-катаральный эндобронхит с застоем содержимого в сегментарных бронхах (эндофото).
Ребенок 6 лет. Диагноз: бронхиальная астма, послеприступный период.
Для длительно и тяжело болеющих бронхиальной астмой детей характерны утолщение бронхиальных шпор (место деления бронхов) и выраженная складчатость слизистой оболочки, являющиеся проявлением длительного бронхоспазма и утолщения гиалиновой мембраны бронхов.
Помимо визуальной оценки, решающими в уточнении природы эндобронхита являются результаты лабораторных исследований субстратов, получаемых во время эндоскопии. Обнаружение в аспирате большого количества нейтрофилов и патогенных микробов в этиологически значимых концентрациях свидетельствует в пользу инфекции, стимулирующей бронхоконстрикцию и удушье при бронхиальной астме. Визуально определяемые диффузный отек, светлый без примеси гноя секрет, содержащий в большом количестве эозинофилы, кристаллы Шарко-Лейдена, спирали Куршмана, с известной осторожностью позволяют говорить об аллергическом, абактериальном воспалении.
Трудную диагностическую проблему представляет бронхиальная астма у детей раннего возраста, так как многие заболевания нижних отделов респираторного тракта сопровождаются у них симптомами, сходными с бронхиальной астмой. Исследование функции внешнего дыхания и тесты на гиперчувствительность бронхов у этой группы больных трудны по исполнению и в практике не проводятся. Это ведет к запоздалой диагностике, оттягивает сроки противоастматической терапии и ухудшает исход болезни, что расширяет показания к бронхоскопии у этой категории больных.
Подтвердить или исключить аллергическую этиологию эндобронхиального воспаления может бронхоскопия с биопсией слизистой оболочки из нижних отделов дыхательных путей с дифференциально-диагностической целью. При гистологическом и гистохимическом исследовании бронхобиоптатов, по нашим данным [6], наиболее типичными для бронхиальной астмы изменениями оказались отек слизистой оболочки и мышечных пучков, утолщение и гомогенизация базальной мембраны, ее гофрированность. Электронномикроскопические и гистохимические исследования констатировали увеличение содержания коллагена в базальной мембране. Более поздние наши исследования показали, что клеточный состав инфильтрата слизистой оболочки при бронхиальной астме характеризуется достоверно большим количеством на 1 мм2 клеток-продуцентов IgЕ, IgА, дегранулированных тучных клеток и эозинофилов, чем при необструктивном бронхите.
Основными задачами бронхоскопии при лечении бронхиальной астмы являются:
1) ликвидация обтурационных нарушений бронхиальной проходимости;
2) подавление активности инфекционно-воспалительного процесса в нижних дыхательных путях путем прямого воздействия антибиотиками на этиологически значимую микробную флору.
Тактика лечебного воздействия, объем и характер бронхологического пособия зависят от фазы течения заболевания, степени выраженности обструктивного синдрома и обусловленной им дыхательной недостаточности. При обострении бронхиальной астмы легкой и средней тяжести иногда осуществляют бронхиальный лаваж (БЛ) — промывание бронхов, дробными введениями 15-20 мл (и более в зависимости от возраста ребенка) теплого физиологического раствора в долевые и сегментарные бронхи с последующей аспирацией содержимого. По окончании процедуры логически обосновано интрабронхиальное введение антибиотиков, если доказана роль инфекционного фактора в поддержании бронхоконстрикции у удушья. Оптимизация эндобронхиальной антибиотикотерапии достигается оригинальными, разработанными в нашей клинике, режимами введения антибиотиков [7, 8]. При гнойном эндобронхите с высокой степенью активности бронхиальной инфекции курс лечения включает 3-5 процедур в течение 3 недель.
Чрезвычайно сложным представляется вопрос об эффективности и безопасности проведения бронхоскопии при тяжелом обострении бронхиальной астмы, переходящем в астматический статус. С одной стороны, в развитии терминального состояния и генеза смертельного исхода у больных в астматическом статусе на первый план выступает острая дыхательная недостаточность, вызванная закупоркой терминальных бронхов плотными сгустками слизи. С другой — инструментальное вмешательство на определенных этапах именно у этой категории больных может осложняться бронхоспазмом и ларингоспазмом, поэтому высок риск гипоксических нарушений, представляющих угрозу жизни больного. В этой связи использование БЛ при затянувшихся приступах удушья и выраженной дыхательной недостаточности представляет терапевтическую дилемму, в решении которой должны участвовать квалифицированные анестезиологи-реаниматологи, бронхологи и клиницисты, имеющие опыт в лечении больных бронхиальной астмой.
Накопление опыта по применению бронхоскопии у больных, находящихся в status asthmaticus, еще продолжается. Поэтому вопросы повышения эффективности и безопасности бронхоскопии, а также уточнение показаний и противопоказаний к ее применению в астматическом статусе остаются актуальными [9, 10].
Методологические аспекты бронхоскопии при бронхиальной астме.
В целях повышения терапевтической эффективности и снижения риска возможных осложнений необходимо соблюдение определенных принципов.
Во-первых, это касается выбора аппарата и метода анестезии. При обострении легкой степени у детей школьного возраста, эмоционально устойчивых и контактных в общении с врачом, бронхоскопия может быть выполнена под местной анестезией фибробронхоскопом. При обострении астмы средней и тяжелой степени, независимо от возраста больного, оптимальные условия для осуществления полноценного бронхиального лаважа, хорошей оксигенации и достаточной элиминации углекислоты в течение всей процедуры обеспечиваются только при использовании ригидного инжекционного бронхоскопа и наркоза с мио-релаксантами при непрерывной искусственной вентиляции легких [8].
Во-вторых, перед предстоящей бронхоскопией целесообразно насыщение организма больного жидкостью, регидратация, поскольку это способствует размягчению бронхиальных сгустков и повышает эффективность бронхоаспирации.
Больным, находящимся в тяжелом обострении и в астматическом статусе, необходимо проведение интенсивной медикаментозной и инфузионной терапии, так как даже временное ослабление бронхоспазма и гипоксемии снижает риск бронхологического вмешательства. Лаваж бронхов у этого контингента больных является реанимационным пособием и должен проводиться в условиях реанимационного отделения опытными специалистами.
Лиетратура
1. Климанская Е.В.; Сосюра В.Х. Бронхоскопия под наркозом у детей с бронхиальной астмой// Педиатрия. 1968. N9. С. 39-42.
2. Tbal W. Kinderhronchologie. Leipzig, 1972. S. 260-264.
3. Hofmann A. Stellenwert der Bmnchiallalage undder broncho-alveolaren avage beim Asthma broncbiale im Kindesalter/ /Kindercbir. 1988. Bd 43. Supp. 1. S. 16-18.
4. Балаболкин И.И. Бронхиальная астма у детей// Болезни органов дыхания у детей. М., 1987. С. 77-81.
5. Каганов С.Ю., Розанова Н.Н., Голикова Т.М. и др. Хронические заболевания легких у детей и критерии их диагностики. М., 1979. С. 211-217.
6. Климанская Е.В. Кодолова И.М., Сосюра В.Х., Тюрин Н.А. Клинико-морфологические сопоставления при бронхиальной астме и хронической неспецифической пневмонии у детей// Педиатрия. 1974. N7. С. 12-16.
7.Клячкин Л.М., Шварцман А.Б., Чушинский С.А. Клинико-эндоскопические варианты бронхоастматического статуса и его дифференцированное лечение// Клин. медицина. 1984. Т. 62. N12. С. 33-37.
8. Лукомский Г.И., Вайсберг Л.А. и др. Бронхологическое пособие при астматическом cтатуce// Coв. медицина. 1974. N2. С. 37-40.
9.Апоян B.Е., Подольский Г.А. Особенности санации трахеи и бронхов при тяжелом течении бронхиальной астмы// Вестн. хирургии им. И.И. Гpекoвa. 1979. Т. 122. N1. С. 80-82.
10. Бориско А.С. Интенсивная терапия и реанимация при астматическом состоянии// Анестезиология и реаниматология. 1978. N4. C. 77-81.
Комментарии
(видны только специалистам, верифицированным редакцией МЕДИ РУ)
Источник


