Полипозный риносинусит бронхиальная астма
Комментарии
Д. м. н., проф. А.Ю. Овчинников, к. м. н И.Г. Колбанова
ФПДО МГМСУ, кафедра оториноларингологии, ГКБ им. С.П. Боткина
На сегодняшний день взаимосвязь между заболеваниями верхних и нижних дыхательных путей можно считать доказанной. Особенное беспокойство вызывает тот факт, что такие болезни, как полипозный и полипозно-гнойный риносинусит при переходе их в хроническую форму не только являются фактором риска развития бронхиальной астмы (БА) сами по себе, но даже лечение этих заболеваний может негативно повлиять на течение уже имеющейся у пациента астмы. Ситуация осложняется непереносимостью антибиотиков, нередко встречающейся у пациентов с БА. Все это ставит перед лечащим врачом непростую задачу подбора эффективной и безопасной терапии.
Болезни верхних и нижних дыхательных путей
Полость носа и околоносовые пазухи представляют собой высокоорганизованную структуру с тонкими и сложными механизмами регуляции, обладающую множеством специфических функций. Подобная морфофункцио-нальная сложность обеспечивает создание первого барьера на пути проникновения инфекции. Очевидна тонкая функциональная связь полости носа и околоносовых пазух с другими органами и системами, в первую очередь с бронхолегочной [1, 2, 3].
Медицинская статистика последних лет убедительно свидетельствует о росте числа заболеваний носа и околоносовых пазух, причем увеличиваются как общая заболеваемость риносинуситами, так и удельный вес этой патологии в структуре ЛОР-болезней. Наличие тесной анатомической и физиологической взаимосвязи между верхними и нижними дыхательными путями приводит к тому, что рост числа риноси-нуситов происходит синхронно с увеличением заболеваемости бронхитами и бронхиальной астмой, и эту тенденцию пока не удается изменить, несмотря на совместные усилия ведущих специалистов всего мира [4].
Доказано, что хронические воспалительные процессы в верхних и нижних дыхательных путей имеют сходную этиологию [5, 6]. Это обусловлено тем, что слизистая оболочка воздухоносных путей от носовой полости до средних бронхов имеет сходное анатомическое и гистологическое строение.
Полипозный риносинусит (ПРС) является одним из наиболее распространенных хронических заболеваний полости носа и околоносовых пазух. Безусловно, ПРС не является угрожающим жизни заболеванием, но он существенно ухудшает качество жизни пациентов и играет определенную роль в патогенезе БА. [7, 8]. Именно поэтому ПРС рассматривается многими исследователями как фактор риска развития такого серьезного, тяжелого и иногда даже смертельного заболевания, как астма, распространенность которой, согласно статистике, растет повсеместно.
Адекватное и эффективное лечение ПРС часто приводит к улучшению течения БА при их сочетанном течении.
Успех лечения больных ПРС во многом обусловлен выраженностью патологического процесса в полости носа.
Лечение таких больных всегда должно оставаться комплексным, включающим применение различных групп лекарственных препаратов (топические глюкокортикостероиды, анти-лейкотриеновые препараты, блока-торы Н1-гистаминовых рецепторов последних поколений и др.) и проведение хирургического лечения. Диапазон хирургических методов лечения ПРС очень широк — от традиционной полипотомии носа до полисинусотомии.
Однако хирургическое лечение ПРС у больных БА является мощным провоцирующим фактором, в результате которого могут развиться нежелательные явления со стороны бронхолегочной системы: от обострения БА до присоединения пневмоний. Подобные осложнения возникают благодаря существованию ринобронхиального рефлекса [9, 10]. Это обстоятельство заставляет искать оптимальные методы предоперационного и послеоперационного лечения, разрабатывать методы щадящей хирургии для предотвращения ухудшения со стороны бронхолегоч-ной системы и, по возможности, сокращать число оперативных вмешательств за счет увеличения эффективности консервативного лечения.
Инфекционный процесс и развитие гнойного риносинусита
Известно, что одним из факторов, способствующих развитию БА либо ее обострению, служит бактериальная инфекция. Получены убедительные доказательства связи между характером хронической бактериальной инфекции дыхательных путей и тяжестью БА и числом ее обострений [11-14]. Это, безусловно, необходимо учитывать при лечении больных с сочетанной патологией верхних и нижних отделов дыхательного тракта. Сочетание ПРС с БА в перспективе очень часто приводит к более тяжелым поражениям дыхательных путей, особенно при присоединении инфекционного процесса [15]. Инфекционно-воспалительный процесс, возникший на неблагоприятном аллергическом фоне, приводит к формированию полипозно-гнойного рино-синусита (ПГРС) — патологического состояния верхних дыхательных путей, способного в еще большей степени вызывать и поддерживать легочные заболевания и оказывать негативное влияние на бронхолегочную систему [16]. Последнее может быть объяснено следующим образом: во-первых, гнойный воспалительный процесс, идущий в пазухах, оказывает токсическое воздействие на другие структуры организма; во-вторых, отсутствие нормального носового дыхания отрицательно сказывается на состоянии бронхолегочной системы; в-третьих, под влиянием гнойного воспаления происходит снижение иммунитета и развивается дополнительная сенсибилизация организма. Подтверждена высокая распространенность полипозно-гнойных риносинуситов у больных инфекционно-зависимой бронхиальной астмой, что указывает на агрессивное влияние инфекционного агента на состояние как верхнего, так и нижнего отдела дыхательного тракта. Существуют непрямые доказательства того, что инфекционный риносинусит утяжеляет течение БА, т. к. его лечение антибактериальными препаратами облегчает течение БА.
По-видимому, одной из причин низкой эффективности лечения и частого рецидивирования полипозно-гнойного процесса или его латентного течения, является отсутствие сведений об особенностях микробного пейзажа конкретного больного. Подобная ситуация, в свою очередь, может привести к обострению БА или стать причиной развития осложнений.
Поэтому непосредственными результатами разрабатываемых схем ведения больных с полипозно-гнойным риносинуситом в сочетании с бронхиальной астмой должно стать создание комплексных методов обследования и лечения, учитывающих и распространенность полипозного процесса, и его длительность, и характер возбудителя и степень тяжести бронхиальной астмы.
Таким образом, перед современной оториноларингологией стоит задача создания комплексных эффективных методов обследования, консервативного и хирургического лечения с адекватной дооперационной подготовкой и послеоперационным ведением больных с сочетанной патологией верхнего и нижнего отделов дыхательного тракта для предупреждения обострения БА и увеличения сроков ремиссии полипоз-ного и полипозно-гнойного процессов.
При ПГРС воспаление слизистой оболочки носа и околоносовых пазух, практически всегда вызвано застоем секрета, нарушением аэрации пазух и, как следствие, колонизацией слизистой и пазух инфекционными агентами.
Для возникновения инфекционного процесса ведущее значение, наряду с вирулентными свойствами возбудителя, имеет состояние макроорганизма. Оно определяется сложным комплексом факторов и механизмов, тесно связанных между собой, и характеризуется как чувствительность и резистентность к инфекции. Не менее важное значение в развитии синусита имеют аномалии строения внутриносовых структур и решетчатого лабиринта. Особенно большое влияние они оказывают на хронизацию патологического процесса. Нарушение нормальных анатомических взаимоотношений в полости носа изменяет аэродинамику, способствуя попаданию неочищенного воздуха в околоносовые пазухи и повышая риск развития воспаления. Полипы, отечная слизистая оболочка, искривленная перегородка носа, шипы и гребни перегородки носа, расположенные на уровне среднего носового хода, и тому подобные анатомические аномалии нарушают проходимость естественных отверстий околоносовых пазух и приводят к стагнации секрета и снижению парциального давления кислорода в околоносовых пазухах.
Тактика лечения ПГРС до настоящего времени была жестко предопределена и предусматривала обязательное хирургическое лечение. Однако любое оперативное вмешательство в полости носа и ОНП у больных БА является мощным провоцирующим фактором благодаря существованию ринобронхиального рефлекса, результат которого — ухудшение состояния бронхолегочной системы: от обострений БА до присоединения пневмоний. Кроме того, логичнее и безопаснее проводить оперативное вмешательство в период ремиссии воспалительного процесса при ПГРС.
При хронических синуситах микробная флора отличается большим разнообразием, причем микробный пейзаж варьирует в зависимости от тяжести и продолжительности заболевания, по мере развития болезни спектр возбудителей несколько смещается в сторону анаэробной флоры. Одним из наиболее значимых факторов возникновения инфекционного процесса является неблагоприятный аллергический фон, частые полипотомии носа, нерациональное назначение антибактериальных препаратов в виде как местной, так и общей терапии. Самой рациональной позицией антибактериальной терапии остается учет всех наиболее вероятных возбудителей или определение возбудителя в каждом конкретном случае синусита.
Непереносимость антибиотиков и антибактериальная терапия
Однако на практике все чаще возникают ситуации, когда назначение, точнее, выбор метода лечения синусита осложняется непереносимостью антибиотиков. И таких пациентов становится все больше. Это, с одной стороны, связано с увеличением аллергической нагрузки на организм, с другой стороны — с неаллергическими факторами, которые потенцируют действие аллергенов, например большая загазованность крупных промышленных городов, курение, все более широкое применение различных химических иммунотропных веществ. Все эти факторы усиливают аллергический ответ на этапе сенсибилизации, изменяя структуру заболеваемости инфекционными/неинфекционными болезнями. Также в последнее время изменилась иммунологическая реактивность населения, появились так называемые транзиторные иммунодефицитные состояния, на фоне которых легко развиваются острые и хронические инфекционно-воспалительные заболевания. Данные обстоятельства и стали стимулом к поиску нового решения описанной выше проблемы.
Карбоцистеин — единственный из мукоактивных препаратов, который обладает одновременно мукорегулирующим и муколитическим эффектом. Препарат нормализует количественное соотношение кислых и нейтральных муцинов бронхиального секрета, восстанавливая вязкость и эластичность слизи. Данный эффект достигается за счет активации фермента сиаловой трансферазы, вырабатываемого бокаловидными железами слизистой оболочки.
На фоне применения препарата восстанавливается секреция IgA, улучшается мукоцилиарный транспорт, происходит регенерация структур слизистой оболочки. Действие препарата распространяется на слизистую оболочку всех отделов дыхательного тракта.
Одновременное назначение карбо-цистеина и антибиотиков потенцирует лечебную эффективность последних при воспалительных процессах в области как верхнего, так и нижнего отделов дыхательного тракта. Кроме того, карбоцистеин взаимно повышает эффективность глюкокортикостероиднойтерапии, усиливает бронхолитический эффект теофиллина. Активность карбоцистеина ослабляют противокашлевые и атропиноподобные средства.
Исследование эффективности карбоцистеина
Под нашим наблюдением находились 32 пациента, страдающих ПГРС необ-турирующей степени и БА, с длительностью заболевания не превышающей 10 лет и непереносимостью некоторых групп антибактериальных препаратов. Дизайн исследования предусматривал осмотр врачом оториноларингологом. Выраженность жалоб регистрировалась по 5-балльной визуально-аналоговой шкале (ВАШ). Всем больным проводилось: компьютерная томография носа и околоносовых пазух, стандартное клиническое обследование, включающее сбор жалоб, анамнеза жизни и заболевания, физикальный осмотр, лабораторная диагностика (клинический и биохимический анализ крови), осмотр врача пульмонолога, исследование функции внешнего дыхания (ФВД) на 1-й и 28-й день.
В связи с непереносимостью некоторых групп антибактериальных препаратов, наблюдавшейся у пациентов, больным этой группы проводилось лечение, включающее мометазона фуроат (Назонекс) по 200 мкг 2 раза в сутки (суточная доза 400 мг) и карбоци-стеин (Флюдитек) по 1 столовой ложке 3 раза в день. Курс комплексной терапии составил 10 дней. Монотерапия мометазона фуроатом продолжалась до 28-го дня. Всем больным проводилась базисная терапия по поводу БА.
Итоговая оценка результата лечения проводилась по следующим параметрам:
• «Положительный» — значительное уменьшение всех симптомов заболевания (улучшение самочувствия, регрессия симптоматики), положительная динамика данных инструментальных исследований;
• «Удовлетворительный» — незначительное улучшение общего состояния и умеренно положительная динамика показателей инструментальных исследований;
• «Отсутствие эффекта» — отсутствие динамики всех симптомов заболевания, показателей инструментальных исследований, а также, при невозможности оценить эффект, в случаях прекращения лечения;
• «Ухудшение» — утяжеление общего состояния и отрицательная динамика показателей инструментальных исследований, потребность в дополнительном лечении.
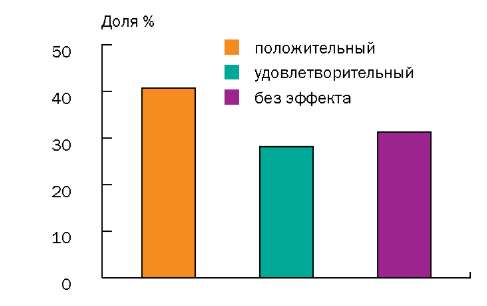
По окончании лечения положительный результат был отмечен у 13 (40,62%) человек из 32, удовлетворительный — у 9 (28,12%) человек, у 10 (31,25%) больных эффект отсутствовал, ухудшения состояния не отмечено ни у одного пациента (рис.).

Результаты риноманометрии показали, что в данной группе среднее значение суммарного объемного потока (СОП) до лечения (420 ± 144,1 см3/с) было достоверно меньше (р < 0,05), чем среднее значения СОП после лечения (523 ± 228,3 см3/с).
У 10 (31,2%) пациентов отмечено улучшение течения БА, выражавшееся в исчезновении приступов удушья, кашля, одышки и других признаков бронхиальной обструкции, а также в достоверном повышении показателей ФВД (табл.).
Таблица. Изменение средних значений показателей ФВД до и после комплексного лечения (Флюдитек, ГКС)
ОФВ1 (%) | МОС 25 (%) | МОС 50 (%) | МОС 75 (%) | ||||
До лечения | После лечения | До лечения | После лечения | До лечения | После лечения | До лечения | После лечения |
65 ± 2,24 | 76 ± 2,21 | 44 ± 2,17 | 72 ± 2,15 | 47 ± 2,27 | 60 ± 2,23 | 63 ± 4,23 | 73 ± 4,32 |
р < 0,01 | р < 0,05 | р < 0,01 | р = 0,055 (тенденция) | ||||
На основании вышеизложенного мы пришли к выводу, что в терапии полипозно-гнойного риносинусита для достижения ремиссии воспалительного процесса, необходимой для подготовки к хирургическому лечению, у больных БА при непереносимости антибактериальных препаратов целесообразно использовать комплексное лечение, включающее топические глюкокортикостероиды и карбоцистеин (Флюдитек).
Комментарии
(видны только специалистам, верифицированным редакцией МЕДИ РУ)
Источник
Несмотря на очевидные достижения последнего десятилетия в области фармакотерапии бронхиальной астмы (БА), врачи нередко сталкиваются с пациентами, у которых казалось бы оптимальное лечение, соответствующее современным рекомендациям, не приводит к желаемым результатам: сохраняются симптомы заболевания, потребность в короткодействующих бета-агонистах (КДБА), сниженная толерантность к физической нагрузке и, как результат, — низкое качество жизни. Помимо возможных дефектов фармакотерапии одной из важных причин недостаточной эффективности лечения БА является коморбидная патология и, в частности, сопутствующие заболевания верхних дыхательных путей: аллергический ринит (АР), синусит и полипозный риносинусит (ПРС) [1, 2, 3].
Взаимосвязи АР и БА в последнее десятилетие уделяется очень большое внимание. Достаточно сказать, что экспертами ВОЗ разработана программа ARIA (Аллергический ринит и его влияние на бронхиальную астму) [1], всесторонне освещающая эту проблему, в том числе и вопросы эффективного лечения АР, сочетающегося с БА. Крупное отечественное многоцентровое эпидемиологическое исследование НАБАТ (НАциональное исследование Бронхиальной Астмы Тяжелого течения) подтвердило, что АР оказывает неблагоприятное влияние на течение в том числе и тяжелой БА [4]. Наконец, следует привести данные Crystal-Peters J. et al. [5], показавших на материале более четырех с половиной тысяч больных, что терапия АР сокращает почти в три раза частоту обострений БА.
В отличие от АР взаимоотношениям ПРС и БА уделяется гораздо меньше внимания. Вместе с тем ПРС относится к широко распространенным заболеваниям, а его частая ассоциация с БА выводит эту патологию за рамки только оториноларингологии, обусловливая междисциплинарной подход с участием ЛОР-специалистов, пульмонологов, аллергологов. Популяционные исследования, проведенные в различных странах, свидетельствуют о наличии ПРС у 1–2,7% населения, а среди обращающихся к оториноларингологам или аллергологам удельный вес пациентов с ПРС составляет 4–5% [6,7]. У больных БА частота ПРС значительно выше, чем в популяции, составляя 7–15% и, наоборот, среди пациентов с ПРС астма диагностируется в 29–70% случаев [8, 9]. Однако только частым сочетанием ПРС и БА проблема их коморбидности не исчерпывается. Хорошо известная связь между этими заболеваниями длительное время рассматривалась с позиции ринобронхиального рефлекса, что определяло целесообразность полипэктомий при БА. Современные данные, касающиеся механизмов воспаления при ПРС и, прежде всего, активной роли эозинофилов и провоспалительных цитокинов, дополнили и углубили представления о патогенезе ПРС и его взаимосвязях с БА.
Несмотря на значительное количество опубликованных материалов, вопросы этиологии ПРС во многом остаются нерешенными. Имеющиеся в настоящее время сведения о возможных причинах и патогенетических механизмах развития ПРС позволяют считать его многофакторным заболеванием. В качестве этиологически значимых факторов рассматриваются врожденные или приобретенные нарушения мукоцилиарной системы, местный иммунодефицит, инфекция, в том числе вирусная, бактериальная, грибковая. Большое число работ посвящено роли аллергии в патогенезе ПРС, и хотя не все исследователи отводят ей значимую роль, в ряде публикаций придается существенное значение аллергии в развитии данного заболевания [10, 11]. Наши исследования также подтверждают возможную роль аллергии при ПРС у значительной части больных [12]. При обследовании 112 пациентов, включающем назальные провокационные тесты с различными аэроаллергенами, аллергический характер заболевания был подтвержден в 62,4% случаев. При этом у 42,8% больных респираторная аллергия сочеталась с непереносимостью Аспирина. В целом же непереносимость ацетилсалициловой кислоты и других нестероидных противовоспалительных препаратов среди больных ПРС составила 61,6%.
Характеризуя патогенез ПРС, следует отметить, что, независимо от его этиологии, ключевое значение принадлежит эозинофильному воспалению. В рекрутировании и активировании эозинофилов основная роль отводится цитокинам (IL-5, IL-3, ФНО-a), под влиянием которых происходит активация эозинофилов в костном мозге, ингибирование их апоптоза, увеличение ими продукции провоспалительных медиаторов и, в частности, эозинофильного катионного протеина [13, 14]. Важное значение придается также дисбалансу ферментных систем, регулирующих метаболизм арахидоновой кислоты. Нарушение обмена арахидоновой кислоты сопровождается накоплением в слизистой оболочке носа лейкотриенов, простагландинов, тромбоксанов, фактора некроза опухоли (ФНО-a) и некоторых хемокинов, которые, в свою очередь, стимулируют миграцию в очаг воспаления эозинофилов, нейтрофилов, базофилов, лимфоцитов. Являясь источником провоспалительных медиаторов, обладающих выраженным токсическим действием на мерцательный эпителий, активированные клетки играют важную роль в персистировании воспалительных изменений при ПРС.
Показано, что медиаторы воспаления, продуцируемые эозинофилами и другими эффекторными клетками в полипозной ткани, могут инициировать или усиливать воспаление в нижних дыхательных путях, формируя или усиливая тем самым бронхиальную гиперреактивность. Предполагается, что своего рода «воспалительный ринобронхиальный рефлекс» может быть обусловлен либо гравитационными механизмами попадания назального содержимого в нижние отделы дыхательных путей, либо за счет системного эффекта цитокинов, способствующих вторичному рекрутированию эозинофилов и других клеток воспаления в бронхиальное дерево [2]. Приведенные данные хорошо согласуются с известными клиническими особенностями астмы, сочетающейся с ПРС: тяжелым, часто неконтролируемым течением и резистентностью к терапии [15].
Для оценки возможного влияния ПРС на течение БА нами проведено сравнительное исследование в 2 группах больных. В 1-ю группу вошли 84 больных с тяжелым персистирующим течением БА без ПРС и во 2-ю — 47 больных, аналогичных по степени тяжести астмы, но с сопутствующим ПРС. Полученные результаты показали, что на фоне ПРС у больных достоверно чаще регистрируются симптомы БА и ее обострения, больные с ПРС чаще и на более продолжительный срок госпитализируются, им чаще назначаются системные кортикостероиды (СКС), в том числе и на постоянной основе (рис. 1). Таким образом, проведенное исследование хорошо согласуется с представлениями о том, что ПРС в значительной степени утяжеляет течение БА, увеличивает частоту и выраженность ее симптомов, способствует формированию стероидозависимого фенотипа заболевания.
Представление о ключевой роли воспаления в патогенезе ПРС явилось предпосылкой для его лечения топическими назальными кортикостероидами (НКС). Контролируемые исследования, основанные на клинико-функциональных, эндоскопических и рентгенологических методах оценки, доказали их высокую эффективность. Более того, сравнительные исследования эффективности хирургического и медикаментозного лечения ПРС показали, что во многих случаях терапия НКС может рассматриваться как альтернативный метод лечения [16, 17]. Только отсутствие эффекта от полноценной консервативной терапии должно являться показанием для оперативного лечения, которое, в свою очередь, должно дополняться НКС [6, 18].
Как показали наши наблюдения, на фоне применения Фликсоназе (флутиказон) наблюдается статистически достоверное снижение наиболее выраженных симптомов ПРС [19]. В значительной степени это касается проявлений назальной обструкции, которая после лечения регистрировались в 12 раз реже, уменьшения частоты и интенсивности патологических выделений из носа (в 9 раз), парестезий в полости носа, чихания, глазных симптомов (в 1,5–2 раза). Следует подчеркнуть, что регресс субъективной симптоматики в процессе лечения ПРС сопровождается положительной динамикой показателей назальной вентиляции. При этом наблюдалось увеличение в 1,5 раза объемного и скоростного назальных потоков и двукратное снижение носового сопротивления (р
Анализ эффективности лечения ПРС, рассматриваемого в качестве фактора риска неконтролируемого течения астмы, не должен ограничиваться только назальной симптоматикой, важное значение имеет оценка влияния НКС и на течение БА. Однако этому аспекту проблемы уделяется недостаточное внимание, что затрудняет выработку единых подходов к ведению больных с сочетанной патологией — БА и ПРС — врачами разных специальностей: аллергологами, пульмонологами, терапевтами и оториноларингологами. Исходя из сказанного, в нашей клинике проведено изучение влияния терапии ПРС Фликсоназе на течение БА [12]. В исследование были включены 73 больных 18–69 лет со среднетяжелым или тяжелым течением БА, сочетающейся с ПРС. Атопическая БА была у 47 больных (67,1%), интолерантность к ацетилсалициловой кислоте и/или другим нестероидным противовоспалительным препаратам отмечена у 50 пациентов (71,4%), при этом в 36 случаях (51,4%) она сочеталась с атопией. Таким образом, только у 9 (12,8%) пациентов астма и ПРС не имели аллергического характера или не сочетались с непереносимостью Аспирина и других нестероидных противовоспалительных препаратов. Несмотря на регулярное лечение различными ингаляционными кортикостероидами (ИКС) в суточной дозе 400–1200 мкг, у всех пациентов сохранялись ежедневные дневные симптомы и/или ночные — не реже 1 раза в неделю.
Обследование больных включало оценку клинического, аллергологического и функционального статуса. Анализировались частота дневных и ночных симптомов, потребность в КДБА, характер предшествующей терапии. Диагностика ПРС осуществлялась ЛОР-врачом и помимо риноскопии включала рентгенографию или компьютерную томографию придаточных пазух носа. Назальные симптомы (блокада носового дыхания, снижение обоняния, ринорея, чихание, зуд в носу) оценивались по 4-балльной шкале. Нарушения носового дыхания изучались с помощью передней активной риноманометрии, позволяющей количественно оценить назальный объемный поток (НОП) и назальное сопротивление (НС). Для определения уровня эозинофилии назального секрета анализировалась риноцитограмма.
Исследование проведено в 2 этапа (рис. 2): первый — вводный период на протяжении 3 месяцев и второй — период поддерживающей терапии длительностью 12 месяцев. Больным во вводном периоде назначались назальный КС Фликсоназе 400 мкг в сутки и ингаляционный КС Фликсотид 500 мкг в сутки в сочетании с длительно действующим b2-агонистом Cеревентом (салметерол) в суточной дозе 100 мкг. Фликсотид и Серевент назначались или раздельно, или в одном ингаляторе в виде комбинированного препарата Серетид (флутиказон/салметерол). По потребности использовались КДБА и интраназальные деконгестанты (ИнД). Во время лечения больные вели дневники для ежедневного мониторинга астматических и назальных симптомов, частоты использования КДБА и ИнД, пиковой скорости выдоха (ПСВ), измеряемой пикфлоуметром. На 2-й этап исследования не включались больные, у которых во вводном периоде имели место обострения БА или ПРС, требующие назначения системных КС.
В зависимости от согласия/несогласия на 12-месячную комбинированную терапию назальными и ингаляционными КС, больные, включенные на второй этап исследования, были подразделены на 2 группы. В 1-ю вошли 42 человека, получающие лечение Фликсоназе и Фликсотидом в сочетании с Серевентом, во 2-й группе 19 больных получали только противоастматическую терапию Фликсотидом и Серевентом без НКС. Суточная доза Фликсоназе в период поддерживающей терапии была снижена до 200 мкг. Дозовый режим Фликсотида пересматривался каждые 3 месяца: при сохранении критериев контролируемой БА не менее 1 месяца перед очередным визитом, суточная доза препарата снижалась до 375–250 мкг, при отсутствии хорошего контроля — увеличивалась до 750–1000 мкг. Эффективность терапии анализировали каждые 3 месяца: учитывали динамику симптомов БА и ПРС, потребность в симптоматических средствах, показатели ПСВ, ОФВ1, НОП и НС, назальную эозинофилию. Кроме того, в качестве критерия эффективности лечения оценивались дозы Фликсотида, обеспечивающие достаточный контроль БА в сравниваемых группах.
Результаты. Проводимое 3-месячное лечение во вводном периоде сопровождалось положительной динамикой клинико-функциональных показателей как со стороны ПРС, так и БА. На фоне Фликсоназе достоверно снижалась интенсивность всех симптомов ПРС и уменьшалась потребность в ИнД более чем в 12 раз. Следует подчеркнуть высокий эффект Фликсоназе в отношении одного из наиболее тяжелых проявлений ПРС — блокады носового дыхания, степень которой снизилась в среднем в 2,2–2,5 раза. В целом же к окончанию вводного периода отмечено более чем двукратное снижение выраженности симптомов ПРС. Анализ параметров назальной вентиляции подтвердил клинический эффект Фликсоназе: по сравнению с исходными значениями НОП увеличился более чем в 1,5 раза (р
Наблюдение за больными в период 12-месячной поддерживающей терапии показало, что при исходно близких клинико-функциональных показателях в дальнейшем между сравниваемыми группами формируются отчетливые различия. Так, если в 1-й группе больных терапия Фликсоназе не только поддерживает результаты, достигнутые во вводном периоде, но и существенно их улучшает, то совершенно иная ситуация складывается у больных 2-й группы. У них нарастает выраженность симптомов ПРС и частота использования ИнД, снижается НОП и возрастает НС уже в течение первых 3 месяцев после прекращения приема Фликсоназе. К окончанию наблюдения перечисленные клинико-функциональные параметры существенно не отличались от таковых в период включения больных в исследование. Следует подчеркнуть, что за весь период наблюдения у больных 1-й группы по сравнению со 2-й выраженность симптомов ПРС была достоверно ниже, а показатели назальной вентиляции выше, что безусловно подтверждает эффективность Фликсоназе. На это же указывают и низкие показатели назальной эозинофилии у больных 1-й группы и четырехкратно возрастающие во 2-й группе.
Произошли ли изменения в течении БА у больных после отмены Фликсоназе? Из видно, что на старте поддерживающей терапии и по клиническим, и по функциональным параметрам, и по дозам Фликсотида различия между сравниваемыми группами больных отсутствовали. Однако уже через 3 месяца утренние значения ПСВ становились более низкими у больных, не получающих Фликсоназе. Через 6 месяцев различия нарастали: кроме более низкого уровня ПСВ в этой же группе больных снижался ОФВ1, чаще регистрировались дневные и ночные симптомы БА. Отмеченная закономерность — более низкий контроль БА у больных, не получающих Фликсоназе, сохранялась на протяжении всего периода поддерживающей терапии. Следует особо подчеркнуть еще одно важное обстоятельство. При сочетанной терапии Фликсоназе и Фликсотидом последний поддерживает контролируемое течение БА в значительно меньших дозах по сравнению с таковыми во 2-й группе больных. К окончанию исследования в период поддерживающей терапии доза Фликсотида у больных, получающих Фликсоназе, была снижена относительно исходных значений в среднем на 29%, тогда как в сравниваемой группе она возросла на 32%.
Итак, данная работа еще раз показала высокую эффективность Фликсоназе при ПРС, что обусловлено местным противовоспалительным действием препарата. Однако только интраназальным эффектом терапия топическими КС не ограничивается. Полученные результаты демонстрируют влияние Фликсоназе и на течение БА, сочетанной с ПРС (рис. 3). Помимо локального действия — восстановления носового дыхания и снижения назальной эозинофилии — терапия НКС увеличивает эффект противоастматического лечения, оказывая своего рода аддитивное действие: у больных, получающих Фликсоназе, достоверно ниже частота симптомов БА и выше показатели бронхиальной проходимости. При этом лучший контроль БА обеспечивают меньшие дозы Фликсотида.
Каковы же механизмы «противоастматического» эффекта Фликсоназе? Исходя из данных о патогенетическом влиянии заболеваний верхних дыхательных путей на БА, наиболее вероятным представляется подавление «воспалительного» ринобронхиального рефлекса. Уменьшая воспаление в слизистой оболочке носа, придаточных пазух и полипозной ткани, НКС ингибируют продукцию ряда провоспалительных медиаторов, поддерживающих воспаление не только верхних, но и нижних дыхательных путей [2, 8]. Косвенным подтверждением этих представлений является снижение уровня назальной эозинофилии в наших наблюдениях у больных, получающих Фликсоназе.
Таким образом, рассматривая подходы к лечению коморбидных заболеваний респираторного тракта — ПРС и БА — можно сделать вывод о том, что длительное применение НКС и Фликсоназе, в частности, оптимизирует лечение астмы и способствует достижению ее контролируемого течения. Неадекватная терапия ПРС, а тем более ее отсутствие, напротив, приводит к обострению и более тяжелому течению БА.
Литература
1. ARIA. Аллергический ринит и его влияние на бронхиальную астму // Аллергология. 2001 (Приложение). № 3. С. 43–56.
2. The Nose and Lung Diseases / Ed. By B. Wallaert, P. Chanez, P. Godard. Eur. Resp. Monograph. 2001. 183 p.
3. Larsen K. The clinical relationship of nasal polyps to asthma // Allergy Asthma Proc. 1996. Vol. 17. Р. 243–249.
4. Чучалин А. Г., Огородова Л. М., Петровский И. Ф. и др. Мониторирование и лечение тяжелой бронхиальной астмы у взрослых: результаты Национального многоцентрового исследования НАБАТ // Терапевтический архив. 2005. № 3. С. 36–43.
5. Crystal-Peters J., Neslusan C., Crown W. H. Treating allergic rhinitis in patients with comorbid asthma: the risk of asthma-related hospitalizations and emergency department visits // J. Allergy Clin Immunol. 2002. № 1. P. 57–62.
6. Лопатин А. С. Медикаментозное лечение полипозного риносинусита // Consilium medicum. 2002. № 9. С. 461–468.
7. Slavin R. G. Nasal polyps and sinusitis // JAMA. 1997. № 22. P. 1849–1854.
8. Samolinski B., Szczesnowicz-Dabrowska P. Relationship between inflammation of upper and lower respiratory airways // Otolaryngol. Pol. 2002. Vol. 56. Р. 49–55.
9. Grigoreas C., Vourdas D., Petalas K. et al. Nasal polyps in patients with rhinitis and asthma // Allergy Asthma Proc. 2002. Vol. 23. P. 169–174.
10. Suzuki M., Watanabe T., Suko T. Comparison of sinusitis with and without al lergic rhinitis: characteristics of paranasal sinus effusion and mucosa // Am J. Otolaryngol. 1999. № 3.
P. 143–150.
11. Togias A. Rhinitis and asthma: evidence for respiratory system integration // J. Allergy Clin Immunol. 2003. № 6. P. 1171–1183.
12. Черняк Б. А., Секретарева Л. Б., Воржева И. И. Оптимизация терапии бронхиальной астмы, сочетающейся с полипозным риносинуситом // Российский аллергологический журнал. 2004. № 4. С. 17–23.
13. Rudack C., Stoll W., Bachert C. Cytokines in nasal polyposis, acute and chronic sinusitis // Am J. Rhinol. 1998. № 12. P. 383–388.
14. Singh H., Ballow M. Role of cytokines in nasal polyposis // J. Investig Allergol Clin Immunol. 2003. № 1. P. 6–11.
15. Magnan A., Romanet S., Vervloet D. Rhinitis, nasosinusal poliposis and asthma: clinical aspects // The Nose and Lung Diseases / Ed. By B.Wallaert, P. Chanez, P. Godard. Eur. Resp. Monograph. 2001. P. 101–115.
16. Filiaci F., Passali D., Puxeddu R. A randomized controlled trial showing efficacy of once dally intranasal budesonide in nasal polyposis // Rhinology. 2000. Vol. 38. P. 185–190.
17. Blomqvist E. H., Lundbland L., Anngard A. et al. A randomized controlled study evaluating medical treatment versus surgical treatment in addition to medical treatment of nasal poliposis // J. All. Clin. Immunol. 2001. Vol. 107. P. 224–228.
18. European Position Papper on Rhinosinusitis and Nasal Poliposis. Rhinology, Supplement 20, 2007.
19. Черняк Б. А., Носуля Е. В., Секретарева Л. Б., Ким Е. А. Влияние продолжительности терапии назальными КС на ее эффективность при полипозном риносинусите // Пульмонология. 2005. № 2. С. 107–112.
Подписывайтесь на наш Telegram, чтобы быть в курсе важных новостей медицины
Источник


