После кори болят глаза
19.12.2011
Корь является типичной вирусной инфекцией, но, тем не менее, вирус кори имеет удивительные отличия от других вирусов. Прежде всего, это очень высокая заразность. Если человек не болел никогда корью и не прививался, то при контакте с больным вероятность заболевания почти 100%. Вирус кори передается по воздуху и с воздушными потоками может распространяться по всему помещению и даже между этажами. До того, как начались массовые прививки, очень трудно было встретить человека, который бы не болел
корью.
В организм человека вирус кори попадает через слизистую глаз и верхние дыхательные пути. Инкубационный период (от заражения до первых признаков) длится не менее 7 дней, но в отдельных случаях может быть и три недели.
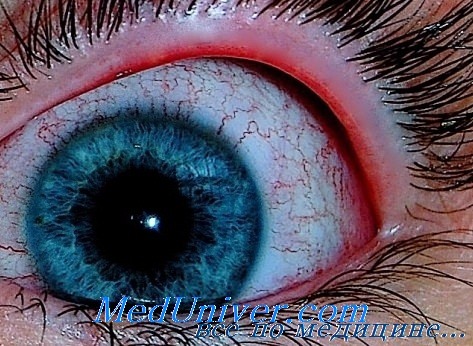
Симптомы кори: высокая температура, кашель, насморк, головная боль. Характерным симптомом кори является поражение глаз. Глаза слезятся, воспаляется слизистая оболочка век. Внешне первые симптомы кори напоминают ОРЗ и продолжаются около двух-трех дней. После чего появляются собственно главные симптомы кори: розовая сыпь сначала на голове, а затем розовыми пятнышками покрывается все тело. В течении нескольких дней сыпь добирается до ног.
Корь является довольно тяжелой инфекцией. До начала массовых прививок от кори умирало 2-3% заболевших. Прививки необходимо делать в обязательном порядке.
Корь резко снижает иммунитет заболевшего человека. И поэтому во время кори можно подхватить еще и другую инфекционную болезнь. Поэтому главное внимание во время лечения больного корью необходимо уделить окружающей его чистоте и максимально ограничить круг людей, с которыми он может контактировать.
Обязательно нужно употреблять при заболевании корью витамины А и С. Дело в том, что во время заболевания корью уровень содержания этих витаминов в организме больного снижается. Поэтому витамины надо начинать принимать уже тогда, когда только возникает угроза заражения. Например, если кто-то из детей в детском садике заболел корью.
Больной корью может заразить окружающих за пару дней до появления симптомов кори и через 5 дней после появления розовой сыпи больной перестает быть заразным.
Что же такое прививка от кори? Это искусственное заражение вирусом кори, но этот вирус очень слабый. Примерно у каждого десятого ребенка после прививки могут появиться слабые симптомы заболевания корью: повышение температуры и небольшие высыпания на коже. Симптомы появляются с 6 по 20 день после прививки и продолжаются 2-3 дня. Но ребенок в эти дни полностью не заразен и может посещать детское учреждение. Шансы заболеть корью после прививки достаточно низкие и составляют примерно 0,5-1%.
Хотя смертность от кори и не очень высока, но велика вероятность осложнений.
Среди осложнений чаще всего встречаются такие заболевания как воспаление среднего уха, бронхопневмония, ларингит, энцефалит, воспаление шейных лимфоузлов.
Специальное лечение кори отсутствует. Для противостояния бактериальным инфекциям прописывают антибиотики. Кроме прививки ослабленным вирусом кори существует и пассивная иммунизация. Сразу после контакта с больным для профилактики вводят гамма-глобулин, который активизирует антитела, и организм сам справляется с вирусом.
В последние годы значительно чаще встречается корь у взрослых людей. Связано это с упущениями в проведении массовой иммунизации населения. Корь у взрослых протекает в более тяжелой форме, чем у детей. Очагами заболевания корью у взрослых являются учебные заведения (ПТУ, вузы, техникумы) и даже воинские подразделения.
Корь у взрослых характеризуется более обильной сыпью, чем у детей. Пятна более крупные, часто сливаются между собой. У взрослых также встречается митигированная корь. Это атипичная форма кори, ею болеют люди после прививки или те, кто уже болел корью ранее. Характеризуется легким течением, почти полным отсутствием интоксикации и одновременным появлением сыпи по всему телу. Легкие формы кори лечат дома. Госпитализацию применяют при наличии тяжелых осложнений. С интоксикацией во время кори борются
с помощью большого количества принимаемой жидкости и применением специальных абсорбентов. Например, такого лекарства как Полисорб МП.
Полисорба МП разводят водой и дают по 3 грамма (1 столовая ложка) взрослым и по 1 грамму (1 чайная ложка) детям 3 раза в сутки. Принимать лекарственный препарат нужно в виде водной суспензии за один час до еды или приема лекарственных препаратов, либо после. Полисорб эффективно снимет симптомы интоксикации больного корью и улучшит состояние организма в целом. Кроме того, его уникальный состав – природный кремнезем – делает лекарственный препарат безопасным для детей прямо с рождения.
Источник
12 ноября 201815133 тыс.
Что такое корь
Корь (см. дополнительную информацию в Базе Знаний) является классическим детским инфекционным заболеванием, вызываемым вирусом. В прежние времена корь встречалась чрезвычайно часто, но теперь заболеваемость снизилась до редких случаев благодаря массовой вакцинации. Корь проявляется кашлем, насморком, конъюнктивитом, болью в горле, лихорадкой и красной пятнистой сыпью на коже.
Корь может иметь тяжелое течение, особенно, у детей раннего возраста и даже приводить к смерти. Глобальная смертность от кори снижается каждый год, поскольку все больше детей получают вакцину, однако до сих пор ежегодно от этого заболевания погибает более 100 000 человек, большинство из них в возрасте до 5 лет.
Корь распространена по всему миру. В довакцинальную эпоху к 15 годам корью переболевало более 90% населения земли. Смертность превышала 2-2,5%
В 2000 году по приблизительным оценкам корю переболело от 31 до 40 млн. человек, смертность составила 773 000 777 000 человек — т.е., 2,1% заболевших. Высокая заболеваемость и контагиозность делают корь пятой причиной детской смертности.
Симптомы кори
Инкубационный период при кори составляет от 10 до 14 дней. Симптомы кори включают в себя:
- Лихорадку
- Сухой кашель
- Насморк
- Боль в горле
- Конъюнктивит
- Маленькие белые пятна с голубовато-белым центром на красном фоне, располагающиеся на слизистой щек (так называемые пятна Коплика-Филатова)
- Кожная сыпь (см. также: Корь. Описание элементов сыпи.), в виде больших плоских пятен, которые часто сливаются; имеет этапность – начинается с лица и далее распространяется постепенно вниз, на туловище и конечности.
Заболевание имеет определенную этапность и занимает 2-3 недели:
- Заражение и инкубационный период: В первые 10 — 14 дней от контакта с зараженным человеком – нет никаких симптомов.
- Период неспецифических симптомов. Первым симптомом кори обычно является легкая или средней интенсивности лихорадка, которая нередко сопровождается постоянным кашлем, насморком, конъюнктивитом и болью в горле. Эта стадия является относительно легкой и продолжается два-три дня.
- Период сыпи. Сыпь состоит из маленьких красных пятен, некоторые из которых слегка приподняты над уровнем кожи (папулы). Скопления пятен и папул при кори придают коже диффузно-гиперемированный внешний вид. Сыпь сначала появляется на лице, особенно много ее за ушами и вдоль линии роста волос.
В течение следующих нескольких дней сыпь распространяется вниз: на руки, туловище, затем на бедра, голени и стопы. Одновременно с появлением сыпи резко нарастает лихорадка, достигая 40-41 градуса. Сыпь длится до шести дней и постепенно исчезает, начиная с лица, затем с рук, туловища и в последнюю очередь – с бедер и стоп.
Больной корью заразен около восьми дней: вирус начинает выделяться в окружающую среду за четыре дня до появления сыпи и заканчивает через четыре дня от появления первых элементов сыпи.
Когда обращаться к врачу
Позвоните своему врачу, если вы считаете, что Вы, или Ваш ребенок были в контакте с больным корью или уже заболели корью. Обсудите с врачом полноценность календаря прививок Вашего ребенка перед его поступлением в начальную школу, в колледж или до предстоящей международной поездки.
Причины заболевания корью
Причиной кори является вирус, который размножается в носу и горле зараженного ребенка или взрослого.
Когда больной корью человек кашляет или чихает, инфицированные капельки распыляются в окружающий воздух, после чего другие люди могут их вдохнуть. Зараженные капельки также могут осесть на поверхностях и оставаться активными на них в течение нескольких часов. Если здоровый человек прикоснется руками сперва к этим поверхностям, а затем потрет свой нос или глаза, он также может заразиться.
Факторы риска
- Отсутствие вакцинации. Если Ваш ребенок не имеет вакцины против кори, его риск заболеть при контакте с больным человеком гораздо выше, чем у привитых детей.
- Международные поездки. Если Вы путешествуете в развивающиеся страны, где корь является более распространенной, Вы подвержены более высокому риску инфицирования.
- Наличие дефицита витамина А. Если Ваш рацион беден витамином А, Вы подвержены более высокому риску заражения, а также более высокому риску тяжелого течения болезни.
Осложнения кори
- Ушная инфекция (средний отит). Одним из самых распространенных осложнений кори является бактериальная инфекция среднего уха.
- Бронхит, ларингит или ложный круп. Корь может привести к воспалению голосовых связок (гортани) или бронхов, так же выделяется коревой круп
- Пневмония. Воспаление легких является частым осложнением кори. Особенному риску подвержены люди с ослабленной иммунной системой. Иногда коревая пневмония приводит к смерти пациента.
- Энцефалит. Это осложнение развивается с частотой примерно 1: 1000 заболевших. Это воспаление вещества головного мозга, которое может вызвать рвоту, судороги, кому или даже смерть. Коревой энцефалит может начаться одновременно с самой корью, а может быть отсроченным на несколько месяцев.
- Проблемы при беременности. Если Вы беременны, Вам нужно проявлять особую осторожность, чтобы избежать кори, потому что это заболевание способно приводить к прерыванию беременности (смерти плода), преждевременным родам, грубым аномалиям развития плода или низкому весу при рождении.
- Снижение содержания тромбоцитов (тромбоцитопения). Корь может привести к снижению тромбоцитов – клеток крови, которые необходимы для свертывания крови.
Частота осложнений кори в развитых странах:
Общая частота осложнений — 22,7%
Диарея — 9,4%
Средний отит — 6,6%
Пневмония — 6,5%
Энцефалит — 0,1%
Смерть — 0,3%
Частота осложнений кори выше в развивающихся странах и странах с высоким процентом отказов от вакцинации.
Подготовка к визиту врача
Готовясь к визиту врача, Вы можете сделать некоторые полезные приготовления:
- Запишите все симптомы, которые испытываете Вы, или Ваш ребенок, включая те, которые не кажутся Вам связанными с этим заболеванием
- Запишите ключевую личную информацию, в том числе — любые недавние поездки
- Составьте список всех лекарств, витаминов и пищевых добавок, которые принимаете Вы или Ваш ребенок
- Составьте список вопросов, которые хотели бы задать своему врачу.
Ваш врач, вероятно, задаст вам ряд вопросов, таких как:
- Вы или Ваш ребенок вакцинированы против кори? Когда и сколько раз вводились вакцины?
- Вы недавно путешествовали за пределы страны?
- Кто еще проживает в вашем доме? Все ли они привиты от кори?
Что Вы можете сделать, в ожидании приема врача?
Убедитесь, что Вы или ваш ребенок получаете достаточно жидкости. Оптимально пить не просто воду, а растворы электролитов, такие как Регидрон, Гидровит, Хумана Электролит и тд.
Если лихорадка доставляет выраженный дискомфорт или достигает высоких цифр (выше 39 градусов), следует принимать парацетамол (15 мг/кг) или ибупрофен (10 мг/кг).
Не давайте детям аспирин для снижения лихорадки, поскольку он может вызывать грозное и опасное для жизни осложнение – синдром Рейе.
Диагностика кори
В большинстве случаев Вашему врачу потребуется лишь осмотр и сбор анамнеза, чтобы безошибочно поставить диагноз кори. При необходимости диагноз может быть подтвержден анализом крови.
Лечение кори
Не существует никакого специфического лечения против кори, противовирусные и антибактериальные препараты неэффективны при этом заболевании. Заболевание проходит самостоятельно, лечение состоит лишь в уменьшении симптомов и своевременном выявлении осложнений. Тем не менее, некоторые меры все же могут быть предприняты у лиц, имеющих высокий риск тяжелого и осложненного течения инфекции:
- Постконтактная иммунизация. Непривитые пациенты, включая младенцев, могут получить прививку от кори в течение 72 часов после контакта с больным человеком. В большинстве случаев это позволяет значительно смягчить тяжесть болезни и улучшить прогноз.
- Внутривенный иммуноглобулин. Беременные женщины, младенцы и люди с ослабленной иммунной системой (например, ВИЧ-инфицированные люди), которые были в контакте с инфицированным пациентом, но не могут получить живую вакцину – обычно получают инъекции иммуноглобулина. Этот препарат должен быть введен в течение шести дней после контакта с вирусом. Донорские антитела, содержащиеся в препарате, могут предотвратить корь или сделать симптомы болезни менее серьезными.
Лекарственные препараты
- Жаропонижающие. Используйте только парацетамол или ибупрофен. Не используйте аспирин у детей до 18 лет!
- Антибиотики. Если во время кори развивается вторичное бактериальное осложнение, такое как пневмония или средний отит, Ваш врач может назначить антибактериальный препарат.
- Витамин А. Люди с низким уровнем витамина А, чаще всего, имеют более тяжелое течение кори. Назначение витамина A может уменьшить тяжесть кори. Обычно он вводится в большое дозе (200 000 международных единиц) в течение двух дней.
Изменение образа жизни и домашние средства
Если у Вас или у Вашего ребенка диагностирована корь, Вам следует быть в контакте с врачом, чтобы он мог наблюдать за течением болезни и следить за развитием осложнений. Кроме того, следующие советы помогут вам облегчить симптомы болезни:
- Отдыхайте. Соблюдайте постельный или полупостельный режим
- Пейте много воды, фруктовых соков и травяного чая, чтобы восполнить жидкость, потерянную при лихорадке и активном потоотделении
- Увлажняйте воздух в доме. Используйте для этого увлажнитель воздуха, или мокрые ткани.
- Дайте отдых глазам. Сохраняйте приглушенный свет в комнате или носите солнцезащитные очки. Как можно меньше читайте и смотрите на мониторы (компьютер, телефон и тд). Чтобы заполнить досуг, вы можете, например, слушать аудиокниги.
Профилактика кори
Если кто-то в Вашей семье болеет корью, соблюдайте следующие меры предосторожности:
- Изоляция. Поскольку корь является очень заразной за 4 дня до начала сыпи, и 4 дня после ее начала – больной человек должен находиться в максимальной изоляции в этот период времени. Никаких посещений, визитов и встреч.
- Особенно важно изолировать непривитых людей от зараженного человека
- Вакцинация и введение иммуноглобулина. Задайте своему семейному врачу вопросы о необходимости специфической экстренной защиты каждого члена семьи.
Предотвращение новых инфекций
Если Вы уже переболели корью ранее, то Ваш организм имеет пожизненный иммунитет, и Вы не можете заболеть во второй раз.
Для всех остальных людей введение вакцины имеет крайне важное профилактическое значение. Вакцинация формирует и сохраняет так называемый коллективный иммунитет против кори.
Как только коллективный иммунитет против кори ослабевает, начинает увеличиваться частота заболеваемости.
Вакцина против кори входит в состав дивакцины «корь + эпидемический паротит», или тривакцины «Приорикс» (корь + эпидемический паротит + краснуха). В развитых странах используют тетравакцину Приорикс-тетра (корь + эпидемический паротит + краснуха + ветряная оспа). Согласно российскому нацкалендарю прививок, вакцинация против кори проводится в 1 год (вводится одна доза) и в 6 лет (вводится вторая доза). Дополнительная вакцинация проводится женщинам, планирующим беременность, учителям, медицинским работникам, а также некоторым другим людям, имеющим, по роду своей профессии, высокий риск заражения корью.
Источник
Поражение глаз при кори, краснухеКорь — острая инфекционная вирусная болезнь, характеризующаяся лихорадкой, общей интоксикацией, поражением конъюнктив, верхних дыхательных путей, специфической энантемой и пятнисто-папулезной сыпью. Воротами инфекции является эпителий верхних дыхательных путей, откуда вирус кори распространяется к ретикулоэндотелиальной системе, размножается, накапливается и гематогенно разносится по всему организму. В связи с выраженной эпителиотропностыо он поражает слизистые оболочки и кожу. В местах их поражения, гиперплазированных лимфоидных тканях выявляются гигантские многоядерные эпителиоидные клетки с цитоплазматическими и ядерными включениями (клетки Уортина-Финкельдея), патогномоничными для кори. Существенную роль в развитии поражений имеют иммунные реакции на вирус в эндотелиальных клетках капилляров кожи и слизистых оболочек. После перенесенной кори развивается стойкий пожизненный иммунитет. Прививки обеспечивают невосприимчивость к заболеванию около 10 лет, но не во всех случаях. В тяжелых случаях кори появляется блефароспазм, слезотечение, светобоязнь в связи с поверхностным эпителиальным кератитом, точечными эрозиями конъюнктивы и роговицы. При присоединении вторичной инфекции отделяемое становится гнойным.
Быстрое подтверждение диагноза кори можно получить иммунофлюоресцснтным исследованием мазков из носа, ротоглотки или мокроты мечеными флюоресцеином антителами к вирусу кори. В окрашенных мазках можно также обнаружить многоядерные гигантские клетки. Серологически диагноз кори подтверждается выявлением специфических IgM иммуноферментным методом в острый период заболевания или нарастанием титра IgG в парных сыворотках, определяемым иммуноферментным методом. Антитела класса IgM определяются через 1—2 дня с начала высыпания и сохраняются в течение месяца с последующим снижением их количества. Для серологического исследования могут использоваться реакция торможения гемагглютинации и реакция связывания комплемента, но они менее чувствительны, особенно РСК. Поражение глаз при краснухеВозбудитель краснухи является РНК-вирусом семейства тогавирусов, имеет липидную оболочку. Известен только один иммунологический тип возбудителя. Вирус поражает, прежде всего, лимфатическую ткань, вызывая увеличение лимфатических узлов уже в конце инкубационного периода. Он обладает и дерматотропными свойствами. Поражения кожи развиваются в связи с иммунными реакциями на вирус в эндотелиальных клетках капилляров кожи. Иммунитет после перенесенной краснухи не очень прочный, возможны повторные заболевания. Прививки обеспечивают невосприимчивость к заболеванию около 10 лет. При врожденной краснухе могут наблюдаться врожденные пороки сердца, глухота, катаракта, микрофтальмия, ретинит, иридоциклит, помутнение роговицы, косоглазие, нистагм, обструкция слезноносового канала, вирусный дакриоаденит. Так как краснуха может быть спутана с другими болезнями, протекающими с экзантемами, у беременных диагноз должен быть подтвержден серологически. Наличие в крови специфических IgM при однократном исследовании или нарастание титров IgG в 4 и более раз в парных сыворотках через 7 дней подтверждает диагноз. Ранее преимущественно использовалась реакция торможения гемагглютинации. Этими исследованиями специфические антитела начинают выявляться со 2-го дня высыпания. В последующие 10—21 день их количество увеличивается. Реакцией связывания комплемента антитела выявляются на 3-7 дней позже. После перенесенного заболевания антитела сохраняются длительно, иногда в высоких титрах. — Также рекомендуем «Поражение глаз при лейшманиозе» Оглавление темы «Инфекции глаз»:
|
Источник