Презентация корь краснуха паротит

1. Корь. Краснуха.
Кафедра педиатрии с курсом детской
хирургии и педиатрии ФДПО доцент
Ткаченко Т.Г.
2.
Корь — острое инфекционное
заболевание вирусной этиологии,
характеризующееся общей
интоксикацией, поражением верхних
дыхательных путей и глаз, экзантемой в
виде пятнисто-папулезной сыпи,
цикличным течением.
Вирус кори передается от человека к
человеку воздушно-капельным путем.
3.
Исторический аспект
Первое описание кори относится к 10 веку, британский врач Сиденхэм
выделил ее в самостоятельную форму. В России изучение кори
проводилось Н.Ф.Филатовым, А.И. Доброхотовой и др.
Первое дошедшее до нас
классическое описание кори
было сделано иранским ученым
Рази в 915 н.э.
В 17 в. Т. Сиденхем разграничил
симптомы кори и скарлатины.
4. П. Панум опубликовал результаты анализа эпидемии кори на Фарерских островах и точно определил продолжительность инкубационного
и контагиозного периодов
кори.
5. Этиология.
Возбудитель кори – РНК-содержащий вирус
из семейства пара-миксовирусов. Антигенная
структура стабильная. Штаммы вируса кори,
выделенные в различных странах , идентичны в
антигенном отношении, что учтено в прогамме
возможности ликвидации кори.
В последние годы отмечаются различия отдельных
штаммов на генетическом уровне, в частности
выявлены отклонения в генетической структуре
«диких» штаммов вируса кори (Маркушин С. Г. с
соавт., 2002). Вирус нестоек во внешней среде,
чувствителен к инсоляции, высокой температуре,
дезинфицирующим средствам.
6. Эпидемиология.
Источник инфекции — больной человек с
последних 1-2 дней инкубационного периода
до 5 дня с момента появления сыпи. Вирус в
эти дни можно выделить из крови, слизи
носоглотки.
Путь передачи’ инфекции воздушнокапельный, распространяется на большие
расстояния с потоками воздуха, через
отопительные и вентиляционные системы.
7.
Восприимчивость повсеместная.
Индекс контагиозности 95-96%
При наличии иммунитета у матери дети
первых 3 месяцев жизни корью не болеют.
При заболевании беременной корью за неделю
до родов возможно внутриутробное заражение
.
После перенесенной кори вырабатывается
пожизненный иммунитет.
8.
Смертность от кори с 1900 по 1910 г. в Европе
составили около миллиона человек.
После введения вакцинации к 2000 г. удалось
ликвидировать корь во многих странах.
В 2013 г в мире умерло от кори 145000
человек.
Принято решение ВОЗ полностью
ликвидировать корь к 2011г.
9.
550
365
1193
231
14025 (6)
2261
1128
243
1619 (1)
1500
10. АФРИКА
По состоянию на сентябрь 2014 года
крупные вспышки кори
регистрируются в Демократической
Республике Конго, Нигерии, Замбии и
Эфиопии.
11.
12.
Однако, в 2009-2012 гг. наблюдался глобальный рост
заболеваемости, затронувший и Российскую Федерацию.
В настоящее время корь регистрируется в основном среди
взрослого населения и удельный вес от общего числа заболевших
составляет 78,4%.
В 2010г.-129 случаев кори, 2011 году в РФ зарегистрировано 627
случаев кори. В 2012 г по РФ переболело 2106 человек
Случаи кори были завезены в Российскую Федерацию из
Великобритании, Германии, Италии, Франции, Финляндии,
Украины, Узбекистана, Индии, Малайзии, КНР.
. В Саратовской области выявлено 39 случаев заболевания, в
Московской -20 случаев, все случаи – у непривитых,
источником инфекции являлись мигранты, туристы, цыганское
население.
Ситуация с корью в России показывает, что наибольшее
значение, наряду с охватом различных возрастных групп
вакциниций, приобретает миграционный фактор.
Как в мире, так и в РФ были предприняты дополнительные
меры, заключающиеся в проведении дополнительной
вакцинации населения.
13.
14.
15.
16.
«Случаи кори зарегистрированы в Рязанской
области впервые за последние 5 лет (2007-2011) в
Рязанской области — 2 случая в 2012г.
В 2013 г в городе Рязани зафиксирован очаг из 18
случаев кори среди мигрирующего непривитого
цыганского населения.
В 2014- 2016 г. заболеваний корью не было.
17. По данным Всемирной Организации здравоохранения на планете осложнилась неблагоприятная эпидемиологическая ситуация по кори.
ВОЗ лишила Россию статуса
территории, свободной от кори
(норма: 1% на 1 млн людей, у
нас же сейчас: 2,49% на 1 млн)
18. Патогенез
Входные ворота инфекции — слизистые оболочки
верхних дыхательных путей, возможно коньюнктивы
глаз. Размножение — в регионарных лимфатических
узлах.
Период вирусемии с 3-4 дня инкубационного периода,
(может быть нейтрализован введением
иммуноглобулина.)
Затем вирус оседает в лимфатических узлах печени,
сенлезенке, размножается – вторичная вирусемия.
Вирус кори эпителиотропен (кожа, слизистые
дыхательного и пищеварительного тракта),
нейротропен, лимфотропен.
19. Патогенез
Коревая сыпь-представляет очаговый воспалительный процесс
в эпидермисе, который сменяется дистрофией, некрозом,
ороговением с последующим отторжением (шелушением).
Подобные изменения наблюдаются на слизистых оболочках
полости рта с образованием очагов поверхностного некроза
(пятна Бельского — Филатова-Коплика).
Специфические антитела на начальных стадиях
вырабатываются в составе иммуноглобулинов М, затем G ,
уровень которых нарастает к 15 дню с момента высыпания.
Вирус способен вызывать состояние анергии, снижение общего
и местного иммунитета.
20. Классификация
Корь типичная: легкая, средне тяжелая,
тяжелая;
Осложненная, неосложненная.
Корь атипичная: геморрагическая,
абортивная, стертая,
Митигированная – ослабленная у детей,
подвергшихся серопрофилактике.
21. Клиника
Инкубационный период 9-17 дней. У детей получивших,
иммуноглобулин в период инкубации может удлиняться до 21
28дней. В клинической картине кори различают 3 периода:
катаральный , высыпания и пигментации.
Катаральный период начинается с повышения
температуры тела до 38,5-39 С и катаральных явлений
(ринит, сухой кашель), конъюнктивита. Возможно
развитие подсвязочного ларингита. Отмечается
светобоязнь.
Катаральный период длится 3-4 дня. Патогномонично
для этого периода появление пятен Бельского-ФилатоваКоплика на слизистой оболочке щек у коренных зубов
или на слизистой оболочке губ, десен, конъюнктиве
(серо-беловатые точки величиной с маковое зерно,
окруженное красным венчиком).
22.
23. Период высыпания
Период высыпания начинается на 4-5 день
болезни с нового повышения температуры до 3940 гр., усилением симптомов интоксикации,
нарастанием кашля.
Первые элементы папулезно -пятнистой сыпи
высыпают за ушами, на спинке носа, имея
вначале вид розовых пятен, которые быстро
увеличиваются в размере, сливаются, имеют
неправильну форму.
Длясыпи характерна этапность высыпания в
течение 3-4 суток.
24. Папулезно — пятнистой сыпь на 1 сутки покрывает все лицо, шею и распространяется на грудь и верхнюю часть спины. Общее
состояние наиболее
тяжелое в 1-2 день высыпания, интоксикация,
гипертермия, сонливость, бред.
25. На 2 сутки сыпь полностью покрывает туловище и верхнюю часть рук.
26. На 3 сутки она распространяется на ноги и руки, в том числе ладони и подошвы.
27. Период пигментации
Сыпь начинает темнеть, буреть, затем становится
коричневой. Период пигментации начинается с лица,
постепенно спускаясь к конечностям и держится 1-2
недели, сопровождаясь мелким отрубевидным
шелушением.
В период реконвалесценции кори длительно остается
состояние анергии и астении.
28.
29. Осложнения
Ранние осложнения в период катаральный и
высыпаний ( обусловлены вирусом. кори) ларингит,круп, бронхит, пневмония, блефарит
,кератит.
Коревой энцефалит развивается на 3-5 день болезни,
проявляется нарастающими общемозговыми и
очаговыми симптомами. Летальность достигает 25%.
Поздние в период пигментации-обусловлены
вторичной флорой: пневмония, отит, апендицит,
стоматит, пиодермия, флегмона, инфекция мочевой
системы.
30. Диагноз
Диагноз устанавливается по совокупности
эпидемиологических и клинических данных:
Контакт с больным за 9-17 дней до начала катаральных
явлений (при митигированной кори за 9-21 день)
Появление пятен Бельского- Филатова- Коплика на фоне
катара верхних дыхательных путей и коньюнктивита.
Пятнисто-папулезная сыпь, появляющаяся на 3-4 день
болезни, сопровождающаяся второй волной лихорадки,
и усилением насморка и. кашля
Этапность высыпаний, пигментация элементов сыпи,
отрубевидное шелушение. |
31. Диагноз
В общем анализе крови лейкопения
нейтропения, лимфоцитоз, ускоренная СОЭ
Цитологическое исследование отделяемого из
носа обнаруживает многоядерные гигантские
клетки.
С помощью РТГА и РПГА в крови, выявляют
специфические AT и определяют их титр. Метод
ИФА позволяет определить AT, Jg класса М,
указывающие на острую инфекцию и Jg класса G
на перенесенную.
32. Дифференциальный диагноз
В катаральном периоде
ОРВИ, аденовирусной инфекции.
В период сыпи
краснуха (сыпь преимущественно на разгибательных
поверхностях конечностей, увеличение затылочных,
заднешейных и заушных лимфатических узлов),
энтеровирусной экзантемы (пятнистая сыпь на верхней
части туловища. на высоте .лихорадки), скарлатина
(мелко-точечная сыпь в сгибательных поверхностях на
фоне ангины), аллергических экзантем (связь
полиморфной, уртикарной, зудящей сыпи с
погрешностью в диете, приемом лекарств)
33. Лечение
Лечение проводят дома, за исключением тяжелых
вариантов болезни.
Госпитализируют больных также по
эпидемиологическим, и социальным показаниям.
Постельный режим до снижения температуры тела.
Пища должна быть механически и термически щадящая.
Показано обильное питье, витамины, уход за
слизистыми оболочками полости рта и кожей,
полоскание зева.
Лекарственная терапия при неосложненной кори
симптоматическая: жаропонижающие средства
(парацетамол, нурофен). Виферон.
При осложнениях антибактериальное лечение.
34. Профилактика
Вакцинацию проводят живой ослабленной вакциной, вводят в
дозе 0,5 мл подкожно под лопатку или в область плеча.
Вакцинацию проводят здоровым детям 12 месяцев и повторно в
6 лет. Живая вакцина Л 16 (РФ), Эуварс (Франция),
комбинированные вакцины против
кори,краснухи,эпидемического паротита ММR 11, Приорикс.
Мероприятия в очаге: изоляция больного до 5 дня высыпаний,
при осложненных формах – до 10 дня. Экстренная вакцинация
или пассивная иммунизация контактных детей не болевших, и
не привитых.
Для экстренной иммунизации в детских учреждениях после
заноса кори используют живую вакцину в первые 5 дней
контакта для не болевших и неиммунизированных, не имеющих
противопоказаний к вакцинации.
Пассивную иммунизацию иммуноглобулином в дозе 1,5-3 мл не
позже 5 дня после контакта проводят детям не акцинированным
и имеющим противопоказания к прививке.Ревакцинация по
эпидпоказаниям проводится до 35 лет.
35. КЛИНИЧЕСКИЙ СЛУЧАЙ
Больной мальчик, 3 года,
житель г.
Рязани, поступил на 3 день болезнив
детское инфекционное отделение ГКБ №
11 с диагнозом: ОРВИ
неуточненной
этиологии. 01.02
Заболел остро. Повышение температура
тела до 380C., Появление сыпи на лице и
белого налета на щеках.
36. Анамнез жизни
Родился от второй беременности. Роды
физиологические, срочные. Вес при рождении 3750 г,
рост 56см. Оценка по шкале Апгар 7/8. Естественное
вскармливание до 2 месяцев.
Нервно-психическое
развитие соответствует возрасту. Перенесенные
заболевания: ОРВИ, гайморит, дисбактериоз, с 2008 г.
тромбоцитопеническая пурпура.
Аллергологический анамнез: появление кожной
аллергической реакции на свечи «Виферон».
Сведения о профилактических прививках:
медицинский отвод профилактических прививок с 11
месяцев (манифест тромбоцитопенической пурпуры).
37. ЭПИДЕМИОЛОГИЧЕСКИЙ АНАМНЕЗ
С 29 декабря по 6 января ребенок вместе с семьей
находился на Украине в Львовской области.
19 января у отца повысилась температура тела до 39,30C,
появились катаральные явления. С 22 января –
высыпания на туловище.
С 25 января по 31 января отец находился на
стационарном лечении в инфекционном отделении
больницы имени Семашко с диагнозом: ОРВИ. При
обследовании в анализе крови от 26.01.12 – IgM к кори
3.235 (положительный), IgM к краснухе отрицательный.
38.
Пятна Бельского — Филатова — Коплика
39. ПРИ ПОСТУПЛЕНИИ(4 день болезни,1 день высыпаний)
Т 38,10C. Общее состояние средней тяжести.
Явления конъюнктивита. Дыхание через нос
затруднено. На слизистой щек белые точечные
налеты (пятна Бельского — Филатова — Коплика).
Зев гиперемирован, отечен.
На коже лица, шеи, пятнисто-папулезная сыпь. В
легких дыхание жесткое, хрипов нет. Тоны сердца
звучные, ритм правильный. Систолический шум во
II межреберье слева.
40.
2 день высыпаний На лице, за ушами, на верхней
половине туловища пятнистая сыпь с тенденцией к
слиянию (за ушами, на шее сыпь слилась). На животе,
спине, руках мелкая пятнистая сыпь без слияния
Влажный, продуктивный кашель., Кипферон 1 суп. 2 р/д,
Сумамед 125 мг 1р/д, Нурофен 5 мл (при температуре
выше 38,5 град)
6 день . На лице, туловище сыпь побледнела, на коже лба
– пигментация. На руках, ногах сыпь побледнела, но
сохраняется.
8 день Сыпь регрессирует, на лице пигментация.
Пятнисто-папулезные «гаснущие» элементы на туловище,
конечностях. Единичные петехии на мочке уха, на
локтевых сгибах.
41.
42.
43.
44. ОБЩИЙ АНАЛИЗ КРОВИ
3.02
7.02
8.02
ГЕМОГЛОБИН, Г/Л
143
139
132
ЭРИТРОЦИТЫ, *1012/л
5,2
5,1
4,98
ТРОМБОЦИТЫ, *109/л
149
117
26,1
ЛЕЙКОЦИТЫ, *109/л
3,2
3,38
3,4
НЕЙТРОФИЛЫ П/Я, %
1
2
1
НЕЙТРОФИЛЫ С/Я, %
35
33
35
ЭОЗИНОФИЛЫ, %
1
2
1
ЛИМФОЦИТЫ, %
54
58
69
СОЭ, мм/ч
4
10
8
СЕРОЛОГИЧЕСКАЯ ДИАГНОСТИКА
IgM к кори 3,232 (положительный)
IgM к краснухе отрицательный
45. ЗАКЛЮЧИТЕЛЬНЫЙ ДИАГНОЗ
Основной: Корь, средней тяжести, типичное
течение.
Сопутствующий: Хроническая
идиопатическая тромбоцитопеническая
пурпура, обострение.
46. Краснуха
Вирусная инфекция, протекающая в виде
приобретенной (с вохдушно-капельным
механизмом передачи), легкими клическими
проявлениями и с благоприятным
исходом
Врожденным (с трансплацентарным механизмом
передачи) и развитием тяжелых пороков развития
плода и генерализованныхформах заболевания.
47. Этиология. Патогенез
Вирус относится к группе тогавирусов
Содержит РНК
Термолабилен, инактивируется действием
эфира, хлороформа, фреона.
Входные ворота лимфоидные структуры
ротоглотки.
Виремия.
Вирус эпителиотропен, лимфотропен,
нейротропен.
48. Клиника приобретенной краснухи.
Источник инфекции- больные ( они заразны за6-7
дней до начала болезни и в течеие 7-8 днй после
исчезновения сыпи).
Инкубационный период – 15-23 дня (18 суток)
У детей краснуха протекает очень легко, и в
большинстве случаев, без каких-либо
продромальных явлений начинается прямо с сыпи.
Сыпь бледно-розового цвета, мелко-пятнистая или
розеолезная, не возвышающаяся над поверхностью
кожи, иногда папулезная. Элементы круглой или
овальной формы, размером 2-5 мм. в диаметре.
49. Клиника приобретенной краснухи
Высыпание, как правило, начинается с лица. Затем
быстро, в течение нескольких часов, без какой-либо
последовательности распостраняется по всему телу.
Особенно обильны высыпания на спине, ягодицах и на
различных поверхностях ладоней. Сыпь исчезает
обычно так же внезапно, как и появилась, не оставляя
после себя пигментации и шелушения. Высыпание при
краснухе сопровождается непродолжительной
лихорадкой (3-4 дня), слабо выраженными
симптомами интоксикации
Характерным симптомом при краснухе является
системное увеличение лмфатических узлов
(особенно затылочных, заушных и заднешейных).
50.
51. Осложнения.
— Поражение суставов в виде артритов и
артралгий (особенно у девочек – подростков и
женщин).
— Энцефалит (длительное и тяжелое течение).
— Тромбоцитопеническая пурпура
Дифференциальный диагноз
Корь
2. Инфекционный мононуклеоз
3. Скарлатина
4.Энтеровирусная инфекция
5. Аллергические состояния
52. Лечение
Специфической терапии нет.
Проводятся мероприятия, направленные на снятие
интоксикации, десенсибилизирующая и
симпатическая терапия.
Эпидемиологические мероприятия
-Госпитализация больного не обязательна и
необходима для лиц из декретированного
контингента.
— Беременные женщины изолируются от больного на
10 дней от начала заболевания
— Изоляция больного на дому прекращается через 4
дня после появления сыпи
53. Врожденная краснуха
Источник инфекции больная беременная. Путь
передачи – трансплацентарный.
Воздействие вируса на плод зависит от срока
беременности:
1 триместр –инфицирование в 80-100%
Выкидыш, аномалии развития плода, СВК –
синдром врожденной краснухи.
11 триместр – Мертворожденный, СВК.
111 триместр – врожденная краснушная инфекция.
54. Клиника.
Триада Грегга: катаракта,пороки сердца, глухота
гепатоспленомегалия, тромбоцитопеническая
пурпура, поражение нервной системы
(микроцефалия, хронические менингоэнцефалиты,
сонливость и возбуждение, гиперкинезы , судороги и
параличи).
Дети с врожденной краснухой имеют низкую массу
тела и малую длину при рождении.
Врожденные пороки при краснухе редко встречаются
изолировано.
Чаще это сочетание различных аномалий развития.
Больные врожденной краснухой могут быть заразны
в течение 1-2 лет.
55.
56.
57.
58. Профилактика.
Вакцинацию проводят живой ослабленной
вакциной, вводят в дозе 0,5 мл подкожно под
лопатку или в область плеча. Вакцинацию
проводят здоровым детям 12 месяцев и
повторно в 6 лет. Живая вакцина Рудивакс,
комбинированные вакцины против кори,
краснухи,эпидемического паротита ММR 11,
Приорикс.
Селективная вакцинация у девочек 13 лет и
женщин перед планируемой беременностью.
Источник
1.
Лекция
Лабораторная
диагностика кори,
краснухи,
эпидемического
паротита.
лектор — к.мед.н., доцент
Колычева
Наталья
Леонидовна
Worldwide deaths
2.
1. Классификация возбудителей:
Семейство
Род
Paramyxo- Paramyxovirus
viridae
Rubivirus
Togaviridae
Вирус
Эпидемический
паротит
Клиника
Ларингит
вирус краснухи
Ринофарингит
Herpesviridae
Подсемейст
во
a-herpesvirinae
Varicella-zoster
virus
Ветряная оспа
b-herpesvirinae
Cytomegalovirus
Цитомегалия
Gamma-herpes
virinae
Вирус ЭпштейнаБарр
Инфекционный
мононуклеоз
3.
PARAMYXOVIRUSES
pleomorphic
HN/H/G glycoprotein
SPIKES
F glycoprotein
SPIKES
helical nucleocapsid (RNA plus
NP protein)
lipid bilayer membrane
polymerase
complex
M protein
4.
Оболочка вириона
содержит шипы — два
гликопротеина:
1. белок слияния (F —
англ. fusion),
который вызывает
слияние мембран
вируса и клетки;
2. прикрепительный
белок
(гемагглютинин• Вирион парамиксовирусов
нейраминидаза
имеет диаметр 150-300 нм,
{HN}, гемагглютинин
окружен оболочкой с
{Н} или {G} белок).
гликопротеиновыми шипами.
• Под оболочкой находится
спиральный нуклеокапсид,
состоящий из
нефрагментироваиной
линейной однонитевой минус
РНК
5. Эпидемический паротит: патогенез
Вирус эпидемического паротита: свойства
• малоустойчив во внешней среде, имеется один серотип, при
культивировании на курином эмбрионе снижает свою инфекционность
(таким путём получают аттенуированный вакцинный штамм)
* Эпидемический паротит: патогенез
эпителий
*носоглотки
*околоушных слюнных желез
кровь
железистые органы
*яички
*яичники
*поджелудочная железа
*щитовидная железа
*мозг (менингит)
6.
* Эпидемический паротит у ребенка.
Основное проявление эпидемического
паротита — воспаление околоушных
слюнных желез. В 70% случаев
поражаются обе околоушные железы.
Заболевание начинается с недомогания и
лихорадки; возможна боль при жевании и
глотании. В течение суток околоушная
железа припухает, ямка позади угла
нижней челюсти сглаживается, а отек
распространяется в клетчатке над ветвью
нижней челюсти.
* Сосочек протока околоушной железы
при эпидемическом паротите.
Покраснение сосочка протока
околоушной железы — ранний
диагностический признак. Из сосочка
выделяется прозрачная жидкость.
* Сосочек протока околоушной железы
при гнойном паротите. При гнойном
паротите из протока околоушной железы
выделяются или выдавливаются капли
гноя. Эта форма паротита чаще
встречается у ослабленных больных.
7.
* Эпидемический паротит у
взрослого. 60% взрослых знают о
том, что перенесли эпидемический
паротит, однако серологические
исследования свидетельствуют о
еще более широкой
распространенности заболевания. У
взрослых эпидемический паротит,
как правило, протекает тяжелее, с
болевым синдромом. У пожилых
паротит чаще обусловлен
попаданием бактерий в проток
околоушной железы.
* Эпидемический паротит (острый
период): отек тканей. Увеличение
околоушной железы может
сочетаться с отеком окружающих
тканей, который распространяется
на дно рта и шею, доходя до места
прикрепления глубокой шейной
фасции к рукоятке грудины. Отек
часто имеет студенистую
консистенцию.
* Тот же юноша после
выздоровления
8.
*Поражение поднижнечелюстной
железы. Поднижнечелюстные
железы поражаются в 10% случаев
эпидемического паротита. При
одновременном увеличении
околоушных желез диагноз не
вызывает сомнения, в противном
случае диагностика затруднена.
*Орхит. Орхит при эпидемическом
паротите у подростков и взрослых
встречается в 20—25% случаев, у
детей значительно реже. Обычно
орхит сочетается с поражением
слюнных желез, но может быть и
единственным проявлением болезни.
В 80% случаев процесс
односторонний. Орхит может
осложняться отеком мошонки и
водянкой яичка.
9. Эпидемический паротит: вирусологическая диагностика
*
1.
2.
Эпидемический паротит:
вирусологическая
диагностика
Экспресс-диагностика
*
Ag в патологическом
материале (РИФ)
Вирусологический метод
патологический материал
(слюна, н/глоточный смыв, моча,
ликвор)
культура клеток
ЦПД
РН, РТГА, РСК, РИФ
3.
Серологический метод
*
антитела в «парных
сыворотках» (РН, РТГА, РСК)
Эпидемический паротит:
специфическая
профилактика
Аттенуированная
вакцина:
1. моновакцина
2. дивакцина (+ корь)
3. тривакцина (+ корь
+ краснуха)
Входит в календарь
обязательных
прививок
10. Вирус кори: свойства
*Вирус кори: свойства
*нет нейраминидазы
*Ig против Н и F вызывает
цитотоксическое действие на
поражённые клетки
*неустойчив во внешней среде
(после кори дезинфекцию не
проводят)
*одна из самых распространенных
причин болезни в непривитой
популяции — 30-40 миллионов
случаев ежегодно, 1-2 миллиона
смертельных случаев ежегодно
*один серотип
*пожизненный иммунитет
*Индекс контагиозности – 100%
Measles induced syncytia
11. Корь –острая вирусная инфекция
* Корь –острая
вирусная
инфекция
Это вирусное
заболевание, которое
характеризуется
* лихорадкой,
* интоксикацией,
* энантемой,
* макулопапулезной
сыпью,
* конъюнктивитом и
* поражением верхних
отделов
респираторного тракта
Входные ворота инфекции –
слизистые оболочки дыхательных
путей
1.Инкубационный период (3-4 дня) –
размножение вируса в эпителиальных
клетках вдп и региональных лифоузлах,
проникновение из крови (виремия) в
лимфоидную ткань
2.Катаральный период (2-4 дня) –
поражение слизистой вдп и полости рта
(участки некротизированного эпителия,
например пятна Коплика-Филатова),
конъюнктивы, ЦНС
3.Период высыпания (около 5 дней) пятнисто-папулезная сыпь как следствие
развития периваскулярного воспаления
капилляров
4.Период пигментации – появление
бурого оттенка на месте элементов сыпи и
далее мелкое отрубевидное шелушение
5. В отдельных случаях вирус переносится
в головной мозг с развитием коревого
энцефалита
12. Корь: патогенез
*Корь: патогенез
аэрозольный путь
эпителий верхних дыхательных путей
кровь
клетки РЭС
подавление
Т-лимфоцитов
кровь
персистенция
ЦНС (редко)
вторичные
инфекции
энцефалит
сыпь
эндотелий
капилляров
13. Симптоматика и осложнения
*Симптоматика и
осложнения
*Коревая экзантема характеризуется
поэтапностью высыпаний:
*в 1-й день – на лице, шее,
*во 2-й день – на туловище, руках и бедрах,
*На 3-й день – голени и стопы
*Элементы сыпи склонны к слиянию с
проявлением кровоизлияний (петехии)
*Характерен конъюнктивит
*Возможно развитие пневмонии
*Может появляться диарея
14.
*пятна Бельского — Филатова — Коплика на
внутренней поверхности щеки – “крупинки
соли”
15. Энантема – сыпь на слизистых оболочках
*Энантема – сыпь на
слизистых оболочках
*Появляется всегда раньше, чем на коже
Коревая энантема
Скарлатина
“малиновый язык”
16.
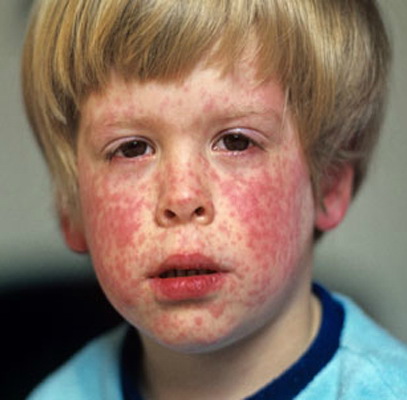
• Корь. Пятнистопапулезная сыпь
Measles rash
17.
* Пятна Коплика и сыпь. Пятна Коплика
почти всегда присутствуют в
продромальном периоде и полностью
исчезают через 1—2 дня после
появления сыпи. У этой девочки сыпь
уже появилась, а пятна Коплика еще
не исчезли.
* Лицо больного корью. Гиперемия
слизистой рта и конъюнктив в
сочетании с темно-красной пятнистой
сыпью на коже — такая картина почти
наверняка указывает на корь.
* Сыпь: первый день. Иногда в
продромальном периоде на коже по
является преходящая
скарлатиноподобная сыпь, однако при
тщательном осмотре рта обычно
выявляют пятна Коплика. Истинная
сыпь, появляясь сначала за ушами и
вдоль линии роста волос, быстро
покрывает лицо и в дальнейшем
распространяется по телу сверху вниз.
В первый день сыпь на лице обильна,
тогда как на других участках тела
видны лишь отдельные элементы
18.
385. Сыпь: крупный план. Сыпь состоит из
крупных пятен или небольших папул.
Элементы сыпи сливаются, образуя пятна
неправильной формы.
386. Сыпь: второй день. Во второй день
периода высыпаний на туловище
появляются крупные пятна. По характеру
распространения по телу (сверху вниз)
истинную сыпь отличают от кореподобной
лекарственной сыпи.
387. Сыпь: третий день. На третий день
периода высыпаний элементы сыпи
сливаются на большей части тела;
местами, главным образом на
конечностях, остаются отдельные пятна.
19.
* Корь. Через три дня после
подъема температуры
появилась красная пятнистопапулезная сыпь. На лице
элементы сыпи сливаются. У
больной выявлены также
конъюнктивит и пятна
Коплика
Корь. Сыпь сначала появляется на лице
и шее, а через 2—3 сут распространяется
на туловище и руки. К этому моменту на
лице и шее элементы сыпи сливаются;
на туловище же и руках видны
отдельные красные папулы. При
краснухе сыпь тоже сначала появляется
на лице, но в отличие от кори
распространяется на туловище в течение
суток
20.
* Головной мозг при коревом
энцефалите. Через 3—4 дня после
появления сыпи может развиться
коревой энцефалит. Это осложнение
встречается примерно в 1 из 1000
случаев кори. Вещество головного
мозга отечно, полнокровно; основные
структурные изменения связаны с
демиелинизацией, которая
сопровождается пролиферацией
микроглии. На снимке — выраженное
воспаление мозговых оболочек, отек и
полнокровие коры и белого вещества.
* Пятна Коплика.
Пятна Коплика патогномоничны для
кори. Они образуются в продромальном
периоде и располагаются на слизистой
щек напротив коренных зубов. На фоне
воспаленной слизистой они выглядят
как крупные кристаллики соли.
Гистологически пятна Коплика
представляют собой очаги некроза в
базальных отделах слизистой.
21.
* Тяжелая корь. При тяжелой кори
элементы сыпи могут сливаться,
захватывая обширную поверхность; иногда
развивается мелкое отрубевидное
шелушение. Обратите внимание на
красные гноящиеся глаза, отек губ.
* Коревой энцефалит. Коревой энцефалит
проявляется разнообразными симптомами:
от продолжительной сонливости до
глубокой комы, приводя к тяжелой
инвалидности или смерти. У этого ребенка
(снимок) на фоне коревого энцефалита
возникла тетраплегия с гипертонусом
разгибателей. Основное поражение при
этом — демиелинизация,
сопровождающаяся пролиферацией
микроглии.
*
Подострый склерозирующий
панэнцефалит — редкое заболевание,
развивающееся через несколько лет после
перенесенной кори. Вирус персистирует в
головном мозге и вызывает тяжелые
повреждения ткани с пролиферацией
микроглии и незначительной
демиелинизацией. Болезнь неуклонно
прогрессирует, приводя к смерти в
течение 2 лет
22. Корь: вирусологическая диагностика
* Корь:
1.
2.
вирусологическая диагностика
Экспресс-диагностика
*
Ag в патологическом материале (РИФ)
Вирусологический метод
патологический материал
(н/г смыв, сыпь, кровь, моча, мозг)
культура клеток
ЦПД
РИФ, РН, РТГА
3.
Серологический метод
*
Ig в «парных сыворотках» (ИФА, РН, РТГА)
Корь: иммунопрофилактика
• живая вакцина (Смородинцев и Чумаков), входит в число
обязательных прививок
• нормальный человеческий иммуноглобулин
23. Вирус краснухи: классификация
* Рубивирус:
*Вирус краснухи:
классификация
1.
тератогенное
действие
гибель плода
(нетипично)
патология плода
*Семейство Togaviridae
2.
*Род Rubivirus
*
*вирус краснухи
Рубивирус:
структура и свойства
кубический тип симметрии
один серотип
гемолизирующая активность
культивируется в культуре
клеток, но ЦПД не вызывает
*
транзиторная
*
*
*
снижение массы тела
тромбоцитопеническая
пурпура
пневмония и др.
*
*
*
*
катаракта
пороки сердца
микроцефалия
глухота
пороки развития (в 50
% случаев
в/утробного
инфицирования)
24. Краснуха: патогенез
*Краснуха: патогенез
*аэрозольный
*контактный
лимфатические узлы
(увеличение, болезненность)
лимфа
кровь
сыпь
трансплацентарная передача
25.
Зев. Приобретенная краснуха, как правило
протекает легко. Могут возникнуть боли в горле
и незначительное воспаление зева, налеты
образуются редко. Слизистая рта при этом
чистая, бледная, насморк отсутствует. Пятен
Коплика при краснухе не бывает. У детей
младшего возраста краснуха часто протекает без
сыпи и клинически неотличима от многих
вирусных инфекций. Такие дети нередко
являются источником инфекции для
беременных.
Конъюнктивит. Конъюнктивит при краснухе
протекает легче, чем при кори, без выделений.
При диф. диагнозе между краснухой, корью и
скарлатиной следует учитывать степень
гиперемии конъюнктивы и слизистой рта. При
кори гиперемия конъюнктивы сочетается с
гиперемией слизистой рта; при скарлатине
гиперемирована только слизистая рта, а при
краснухе — только конъюнктива.
Сыпь: первый день. Сыпь вначале представлена
отдельными бледно-розовыми пятнами, но
иногда встречаются пятнисто-папулезные
элементы и кровоизлияния. Сыпь бывает
различной интенсивности, порой ее можно не
заметить. Подобные высыпания появляются при
многих вирусных инфекциях, особенно
вызванных ЕСНО-вирусами. По клиническим
проявлениям диагноз краснухи установить очень
трудно, при серологическом исследовании он
подтверждается менее чем в половине случаев.
Краснуха
26.
* Корь или краснуха? Бледно-розовую
пятнистую сыпь, как правило, легко
отличить от пятнисто-папулезной
темно-красной сыпи при кори. Однако
если сыпь состоит из крупных
пятнисто-папулезных элементов, могут
возникнуть сомнения. Короткий
продромальный период и отсутствие
катарального воспаления дыхательных
путей помогают поставить диагноз
краснухи. Если сомнения остаются,
диагноз может быть подтвержден при
обнаружении антител к вирусу
краснухи класса IgM либо
четырехкратного нарастания титра
антител.
* Сыпь: второй день. Развитие сыпи
может остановиться на стадии пятен,
но чаще отдельные элементы на
туловище сливаются в сплошной
розовый фон. Сыпь приобретает
сходство с сыпью при скарлатине, но
без присущей ей мелкоточечной
пятнистости.
27.
*Rash of
rubella on skin
of child’s back
28.
* Краснуха. Красная пятнисто-
папулезная сыпь сначала появилась
на лице и в течение суток
распространилась на туловище,
руки и ноги. Когда делали этот
снимок, высыпания на лбу исчезли,
а на щеках произошло слияние
элементов и сыпь стала напоминать
скарлатинозную. Увеличены
заушные и заднешейные
лимфоузлы.
Краснуха.
Сыпь появилась на лице и в
течение 24 ч распространилась на
туловище
29.
* 405. Сыпь на бедрах: второй день. Хотя на
туловище элементы сыпи сливаются, на
конечностях они остаются разрозненными;
иногда на стопах появляются свежие высыпания.
На третий день сыпь обычно бледнеет и
исчезает без гиперпигментации или шелушения.
* 406. Геморрагическая сыпь. В острой стадии
или на стадии выздоровления, после того как
сыпь побледнеет, на коже могут появиться
петехии, а иногда — экхимозы. На прогноз
геморрагическая сыпь не влияет.
* Врожденная краснуха
* 407. Геморрагическая сыпь. При врожденной
краснухе геморрагическая сыпь встречается
гораздо чаще, чем при приобретенной.
Кровоизлияния могут быть уже при рождении
либо развиваются в последующие 48 часов.
Сыпь бывает различной интенсивности и иногда
сопровождается кровотечениями из слизистых.
Чаще всего геморрагическая сыпь возникает у
новорожденных, зараженных между 4 и 8
неделями внутриутробного развития.
Летальность составляет 30%.
* 408. Геморрагическая сыпь и гепатомегалия.
Геморрагическая сыпь часто сочетается с
тяжелой патологией других органов. Иногда
развивается тяжелая анемия с гиперплазией
эритроидного ростка, которая может
продолжаться несколько месяцев. Нередко
встречаются гепатомегалия, спленомегалия,
врожденные пороки сердца и поражения глаз.
30.
* 409. Печень при врожденной краснухе:
гистологический препарат (окраска
гематоксилином и эозином). Гепатомегалия и
спленомегалия — частые проявления
врожденной краснухи, их выявляют сразу после
рождения или позже — на втором-третьем
месяце жизни. В течение нескольких часов
после рождения может появиться желтуха.
Повышенный уровень аминотрансфераз в
сыворотке сохраняется в течение нескольких
месяцев.
* 410. Врожденный порок сердца:
рентгенограмма грудной клетки. Если плод
заражается на втором месяце внутриутробного
развития (время закладки сердца), может
сформироваться тяжелый порок сердца. Чаще
всего обнаруживают открытый артериальный
проток — изолированный, а также в сочетании со
стенозом клапана легочной артерии или
легочного ствола. Сочетание врожденного
порока сердца, катаракты и глухоты
при врожденной краснухе называется
фетальным синдромом краснухи; при нем
также встречаются пороки многих других
органов и задержка развития.
* 411. Сердце при врожденной краснухе:
гистологический препарат (окраска
ематоксилином и эозином).
* 412. Помутнение роговицы при врожденной
краснухе. Как правило, помутнение постепенно
исчезает в первые несколько недель жизни.
Врожденная краснуха
31.
*Спасибо за
внимание
Источник