При бронхиальной астме блокировать


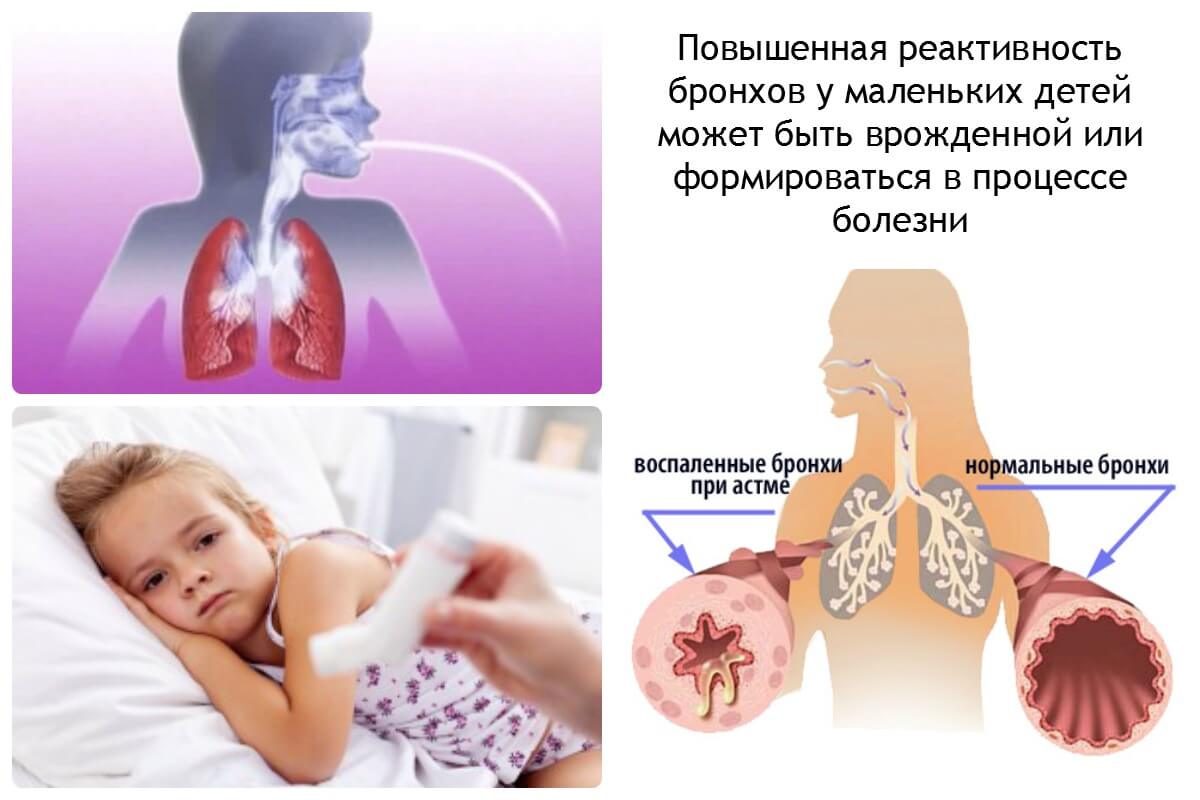
Бронхиальная астма – тяжелое заболевание, сопровождающееся поражением дыхательных путей. Для поддержания достойного уровня жизни больному требуется постоянное наблюдение со стороны лечащего врача. Для экстренного купирования начинающегося приступа больному приходится всегда носить с собой баллончик с лекарством.
Чаще всего это препарат из группы бета2-агонистов, способный расширить бронхи и облегчить состояние. Но эти лекарства не обладают селективным действием. Помогая снять симптомы астмы, они увеличивают риск заболеваний сердца, которым особенно подвержены люди пожилого возраста.
Для лечения сердечно-сосудистых заболеваний чаще всего назначают бета-блокаторы, которые при бронхиальной астме способны вызвать сужение бронхов.
Задачей лечащего врача в этом случае является правильно подобрать препараты, чтобы обеспечить улучшение состояния, одновременно купировав симптомы обоих заболеваний.
Бета-блокаторы: механизм действия
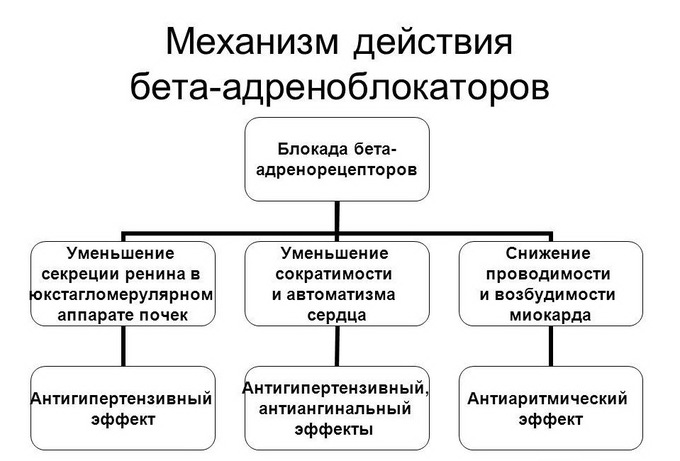
Выделяют бета1- и бета2-аденорецепторы, на которые воздействуют бета-блокаторы.
Бета1-рецепторы находятся в сердце, кишечнике, жировой ткани, почках и в незначительном количестве в легких. Бета2-аденорецепторы можно обнаружить в гладкой мускулатуре сосудов и бронхов, в ЖКТ, в поджелудочной железе и в малом количестве в сердце.
Лекарственные средства, активирующие работу адренорецепторов, принято называть бета-агонистами, а имеющие обратный эффект – бета-блокаторами.
Препараты, обладающие описанными свойствами, могут быть как неселективного (воздействующие на все рецепторы), так и избирательного действия. Важно понимать, что селективность в данном случае условная. Большие дозы препарата влияют на рецепторы обоих типов.
По строению бета-блокаторы сходны с катехоламинами. Именно поэтому они являются их конкурентными антагонистами. Эффект бета-блокаторов напрямую зависит от концентрации катехоламинов в крови человека.
Попадая в организм человека, бета-блокаторы:
- Благотворно влияют на работу сердца, уменьшая аритмию.
- Снижают активность ренин-ангиотензиновой системы.
- Влияют на симпатическую активность вазоконстрикторных нервов, что приводит к снижению сердечного выброса.
- Стимулируют расширение сосудов.
- Уменьшают содержание кальция в клетках сердца.
При этом наблюдаются следующие положительные эффекты:
- снижение частоты сердечных сокращений;
- уменьшение потребности сердца в поступлении кислорода;
- снижение артериального давления;
- минимизация риска расслоения аорты;
- уменьшение вероятности развития инфаркта;
- нормализация ритма сердца.
Бронхиальная астма и заболевания сердечно-сосудистой системы

У сердечно-сосудистых заболеваний и астмы разные факторы риска и механизмы развития. Однако на практике эти заболевания часто встречаются вместе. Именно это заставило ученых более подробно изучить взаимосвязь между астмой и болезнями сердца.
Были установлены общие признаки, объединяющие пациентов, страдающих одновременно двумя болезнями. К ним относят:
- пожилой возраст больного;
- избыточный вес;
- прием медикаментов, побочным действием которых является развитие гипертензии.
Рассматривая гипертензию, следует выделить ее характерную особенность. На фоне астмы увеличен риск развития нарушения кровообращения (мозгового и коронарного). Также отмечено, что в ночной период, когда пациент засыпает, давление остается недопустимо высоким. А когда случается острый астматический приступ, одновременно с ним может развиться гипертонический криз.
Одной из причин, объясняющих это состояние, является бронхоспазм, при котором наблюдается ухудшение поступления в организм кислорода. При этом в кровь выделяется значительное количество сосудосуживающих веществ. Постоянно повторяясь, это состояние приводит к повреждению стенок сосудов, ухудшению их тонуса и эластичности.
Установлено, что длительный прием бета-адреномиметиков при бронхиальной астме пагубно влияет на состояние сердечно-сосудистой системы, вызывая стойкое повышение артериального давления. Например, часто назначаемые больным астмой препараты, содержащие фенотерол и сальбутамол, только в самом начале лечения и в малых дозах не вызывают побочных эффектов. При увеличении концентрации в крови их селективность действия резко падает.
При этом увеличивается частота сердечных сокращений и растет артериальное давление. Все это негативно сказывается на работе сердечно-сосудистой системы, приводит к нарушению кровообращения.
К основным признакам, указывающим на развитие повышенного артериального давления на фоне бронхиальной астмы, относятся:
- головная боль, не имеющая четкой локализации или же сконцентрированная в висках и затылке;
- тяжесть в голове:
- слабость и быстрая утомляемость;
- тошнота;
- проблемы со сном;
- увеличение частоты сердечных сокращений;
- повышенная потливость;
- дрожание и онемение конечностей.
Появление одного или нескольких этих признаков для больного БА должно быть сигналом срочно обратиться к врачу.
Бета-блокаторы при бронхиальной астме
Важно отметить, что для лечения сердечно-сосудистых заболеваний требуется применение бета-блокаторов. Их действие направлено на снижение потребности сердечной мышцы в кислороде. При этом наблюдается снижение артериального давления, риск развития стенокардии или аритмии существенно снижается.
Но если у больного бронхиальная астма, прием неселективных бета-блокаторов может стать смертельным, ведь они вызывают сужение просвета бронхов. Это приводит к нарушению вентиляции легких, одышке и другим проблемам с дыханием.
Побочным эффектом от приема некоторых препаратов является кашель, ухудшающий общее состояние больного. Кардиолог, назначая лечение, должен знать обо всех сопутствующих заболеваниях пациента, чтобы выбрать нужные медикаменты.
Лечение сердечно-сосудистых заболеваний при астме

При наличии проблем с сердечно-сосудистой системой астматикам обычно назначают бета-блокаторы, воздействующие только на один вид рецепторов. Фармацевтическая промышленность выпускает достаточно широкий ассортимент лекарств, удовлетворяющих этим требованиям.
Чтобы нанести минимальный вред дыхательной системе, требуются препараты, влияющие на бета1-блокаторы, так как они находятся в основном в сердечной мышце и почти не встречаются в бронхах.
Для лечения гипертонии, если в анамнезе у больного значится БА, назначают препараты следующих групп:
- Антагонисты кальция.
- Альфа-адреноблокаторы.
- Антагонисты ангиотензина-2.
При назначении бета-блокаторов нужно учитывать, что они в любом случае сужают просвет бронхов, вызывая их спазм. Может появиться затрудненность дыхания и одышка. Даже незначительные симптомы дыхательной недостаточности требуют незамедлительной отмены лекарственного препарата.
Легче всего переносятся больными препараты селективного действия, назначаемые в малых дозах.
Если у пациента астма в легкой степени, хорошим решением для лечения сердечно-сосудистых заболеваний является применение кардиоселективных препаратов, содержащих бисопролол.
Если назначен ингибитор ангиотензинпревращающего фермента, у больных БА возможно развитие сухого кашля. Несмотря на то что напрямую воздействия на тонус бронхов нет, иногда наблюдается развитие одышки и затрудненного дыхания.
При тяжелом течении астмы возможно развитие осложнения, называющегося легочное сердце. Это часто сопровождается серьезным нарушением сердечного ритма. При этом запрещено назначать антагонисты кальция, так как они могут спровоцировать серьезное ухудшение состояния пациента.
В заключение
Несмотря на разные механизмы развития, бронхиальная астма и заболевания сердечно-сосудистой системы часто встречаются одновременно.
Лекарства, снимающие состояния удушья, при больших дозах и длительном приеме негативно влияют на состояние сердца и сосудов. Также повышен риск развития артериальной гипертензии.
Лечение больных осложняется, потому что бета-блокаторы, хорошо помогающие при заболеваниях сердца, вызывают сужение бронхов, провоцируя приступ астмы. Частично решает проблему применение селективных препаратов, имеющих избирательное действие. Но и это полностью не исключает развитие осложнений.
Пациентам, страдающим астмой и регулярно пользующимся ингаляторами, важно на ежедневной основе осуществлять контроль частоты пульса и артериального давления. При малейших отклонениях показателей от нормы следует незамедлительно обратиться к врачу для корректировки лечения.
Источник
Проявление симптоматики бронхиальной астмы аспиринового типа начинается под действием раздражителей на слизистую пациента. Аллергическая отзывчивость является основной причиной проявления астмы.
Эта форма заболевания в основном встречается у пациентов после 30 лет. Научные исследования доказывают, что непереносимость нестероидных противовоспалительных препаратов (НПВС) не проявляется у 80% пациентов, другие же 20% подвергаются обострениям после приема обезболивающих.
Друзья, огромная просьба, пожалуйста не забывайте ставить лайки и подписываться на канал. Большое спасибо!
Источник: https://pulmonologi.site/kakie-obezbolivayushhie-mozhno-pri-bronhialnoj-astme/
Совместимость астмы с лекарствами
Совместимость лекарственных препаратов с бронхиальной астмой
Существует список препаратов, которые принимать при бронхиальной астме противопоказано. Аспириновая бронхиальная астма — это особый тип фенотипического заболевания, которое поражает респираторные пути человека. Симптомом, так называемой аспириновой болезни, является сокращение органов дыхания и затруднение дыхания после приема обезболивающих препаратов. Это происходит из-за непереносимости лекарственных препаратов или генетической предрасположенностью.
У больных с патологиями дыхательных органов, тоже зачастую возникает гиперактивность бронхов без какой-либо предрасположенности или непереносимости медикаментов. Причиной служит механизм воздействия препаратов и проходит как нетипичная реакция на воздействие раздражителя.
Вам будет интересно:
«Реабилитация при бронхиальной астме»
Причины обострения астмы
Основные причины обострения астмы при приеме обезболивающих
Заболевание, которое под воздействием анальгетиков вызывает сильное и неожиданное сокращение мышечной ткани в дыхательных органах и причиняет удушье называют аспириновой бронхиальной астмой. Мир встретил впервые этот феномен в 20 веке, после изобретения аспириновой кислоты (ацетилсалициловой). Также реакция организма может возникать и из-за природных салицилатов (сухофрукты, свежие фрукты, ягоды, огурцы, помидоры и др.).
После приема в организме происходи сбой обмена арахидоновой кислоты, как следствие резкое сокращения дыхательный органов и сужение бронхов. Это расстройство почти не подвергается лечению и не поддается воздействию лекарственных препаратов. Чтобы привести в норму дыхательную систему применяют ингаляционные препараты на основе глюкокортикостероидов. Чтобы избежать осложнений прием ингаляционных препаратов следует начинать на самых ранних стадиях.
Заболевание появляется у пациентов с нарушением гиперчувствительности иммунной системы к противовоспалительным средствам. Перекрестная реакция на нестероидные анальгетики и аспириновую кислоту наблюдается в 70% случаев.
Как говорилось выше, даже природные салицилаты могу вызвать аллергическую реакцию, к продуктам содержащим природный салицилат относят: помидоры, огурцы, цитрусовые, яблоки, болгарский перец, малина, клубника и др. Не упускайте из виду, что некоторые приправы также богаты этой кислотой, такие как куркума или корица.
В готовых продуктах обязательно обращайте внимание на состав, если в составе имеются производные салициловой или бензойной кислоты, например тартразин, лучше отказаться от его употребления.
Спазм возникает из-за нарушения обмена арахидоновой кислоты, одновременно в организме наблюдается избыток цистеиновых лейкотриенов, которые являются воспалительными медиаторами и ускоряют процесс воспаления слизистой ткани.
Медики называют это заболевание псевдоаллергией, из-за его симптоматики. Оно характеризуется гиперсекрецией слизи, повышеной проницаемостью сосудов и спазмом бронхов.
Симптомы непереносимости обезболивающих препаратов
Причины непереносимости анальгетиков при астме
Непереносимость противовоспалительных препаратов подразделяют на три типа:
- Изолированная аспириновая астма;
- Триадная форма;
- Атопическая астма.
Проявление недуга характерно для пациентов с хроническим воспалением носовых пазух. В 85% случаев появляется под воздействие инфекционных заболеваний и приеме жаропонижающих препаратов.
Список симптомов после приема препаратов из группы непереносимости:
- Слезы;
- Сопли;
- Прилив крови к голове и груди;
- Сдавливание груди;
- Тошнота;
- Боль в области подреберья;
- Резкий скачок давления.
Изолированное протекание аспириновой астмы характеризуется появлением удушья в интервале от 15 минут до полу часа после приема медикаментов.
Триада собрала целый спектр симптомов: заложенность носа с обильными выделениями, головная боль, слезы, ринорея и приступы чихания. Вдобавок наблюдается тяжелый приступ с дыхательной недостаточностью.
Атопический тип можно распознать по характерным спазмам бронхов, они появляются в результате реакции на аллергены бытового или природного типа.
Вам будет интересно:
«Бронхиальная астма: первые симптомы приступа»
Запрещенные обезболивающие препараты
Список запрещенных препаратов при аспириновой астме
При бронхиальной астме придется отказаться не только от салицилатов, но и от приема целого ряда обезболивающих препаратов, их список приведен ниже:
- Ацетилсалициловая кислота (аспирин);
- Фенилуксусная кислота и ее производные;
- Пропионовая кислота;
- Аналоги индолуксусной кислоты;
- Уксусная кислота;
- Препараты с содержанием оксикамов, анилидов и бутилпиразолидонов.
Повышенная чувствительность на воздействие препаратов противовоспалительного типа наблюдается у 1/5 пациентов. Препараты данной группы отлично снимают воспалительные процесс и применяются при лечении различных заболеваний. Они применяются при переломах, травм мышц и суставов и т.д. поэтому астматикам трудно подобрать лечение. Если отказ от обезболивающих невозможен, придется комбинировать прием совместно с глюкокортикостероидами.
Часто для лечения применяют антилейкотриеновые вещества, которые блокируют воздействие обезболивающих препаратов и вызывают сужение каналов бронх.
Есть маленькая хитрость для выработки привыкания организма к аспириновой кислоте. Этого можно добиться регулярным приемом небольшой дозы ацетилсалицила до нейтрализации аллергической реакции.
Какие обезболивающие можно принимать при бронхиальной астме?
Условно разрешенные препараты для обезболивания при астме
Прием обезболивающих препаратов на основе опиоидов никак не вызывает ответной реакции организма при заболевании аспириновой астмы. Правда прием препарата данной группы разрешен только под наблюдением врача.
Наименее опасным также считается парацетамол, но его прием также должен проходить под наблюдением.
Безопасность приема нумесулида в несколько раз выше, чем у парацетамола. Ученые проводили эксперимент, на котором пациенты с непереносимостью АСК принимали по 100мг нумесулида, в результате ответной реакции не последовало. Лишь однократный прием 400 мг, что в 4 раза превышает норму, привело к легкой бронхобструкции, которая легко купировалась ингалятором.
Таким образом можно сделать вывод, что хоть и переносимость нумесулида у пациентов нельзя считать стопроцентной, однако он все равно более безопасны, чем тот же парацетамол. Однако первичные приемы данного препарата лучше проводить под присмотром лечащего врача.
В заключении давайте подведем итог. Бронхиальная астма — это одно из самых распространённых заболеваний, ее аспириновая форма удивительным образом вызывает реакцию на прием лекарств с содержанием противовоспалительных веществ нестероидного действия. Не стоит недооценивать список противопоказанных медикаментов, так как они однозначно приведут к спазмам бронхов.
Вам будет интересно:
«Мокрота при бронхиальной астме»
«Климат для астматиков в России»
Источник
Препараты для лечения бронхиальной астмы разделяются на две категории. Лекарство от астмы первого типа — относится к средствам базисной терапии, используется длительный период времени. Лекарства от астмы второго типа требуются для снятия приступа. Быстро снижают симптомы и нужны, чтобы пациент смог помочь себе быстро в домашних условиях, дожидаясь приезда медиков.
Астматикам необходимо знать, какие препараты эффективно помогают во время обострения бронхиальной астмы, названия и принцип действия каждого. Какие препараты от астмы самые эффективные, как проходит лечение – рассмотрим далее.
Определение заболевания
Прежде, чем говорить о том, чем лечить бронхиальную астму, необходимо понять, что это такое. Бронхиальная астма – неинфекционное воспалительное заболевание дыхательных путей, характеризуемая сужением бронхиального просвета. Обильно выделяется слизь, мешая вентиляции легких. Провокатором приступа становится внешний раздражитель: пыльца, пыль, дым сигарет, и другие. Астматики носят баллончики со средством от удушья при приступе.
Подходы к лечению
Лечение бронхиальной астмы проходит комплексно, с соблюдением пациентом противоаллергического режима, медикаментозное лечение и немедикаментозную терапию. Врач должен проинформировать астматика, как будет проходить лечение, какие лекарственные препараты применять, как рассчитывать дозировку и пользоваться ингалятором.
Медикаментозное лечение астмы предполагает базисную терапию и подбор лекарственных средств для быстрого купирования приступов. Выбирая средства против астмы, врач подбирает ступенчатый подход – каждый из препаратов назначается при определенной стадии патологии и выраженных симптомов. Когда состояние пациента ухудшается, назначается более сильное лекарственное средство. Это позволяет взять бронхиальную астму под контроль, не допустив перехода на следующую ступень, без большой нагрузки лекарственными препаратами на организм пациента.
Базисная терапия нацелена на продление ремиссии при минимальном приеме медикаментов. Схема лечения и перечень препаратов корректируется раз в три месяца.
Среди применяющихся методов немедикаментозной терапии:
- Массаж
- Лечение в санаториях или курортных зонах
- Применение лечебной и дыхательной гимнастики
- Спелеотерапия
- Физиолечение
Формы медикаментов для лечения заболевания
Препараты для лечения астмы выпускаются в формах:
- Аэрозолей
- Таблеток
- Капсул
- Суспензий
- Сиропов
- Инъекций
Среди лучших препаратов врачи выделяют аэрозоли, попадающие в организм с помощью ингалятора. Баллончик в котором находится спрей от астмы, помогает доставить лекарство прямо в очаг заболевания. Действующее вещество за секунды попадает в трахеи и бронхи с минимальными побочными эффектами в работе желудочно-кишечного тракта.
Ингаляции помогают, когда у пациента тяжелый астматический приступ, или заболевание перешло в стадию обострения. Восстанавливают вентиляцию в легких, расширяют бронхи. Современные препараты для ингаляций выпускаются в удобных упаковках, что позволяет легко их переносить.
Уколы при бронхиальной астме применяют во время приступа. Инъекции вводятся медицинским персоналом – необходимо соблюдение дозировки. Увеличение дозировки может спровоцировать тахикардию, сердечный приступ. Уколы не применяются при сердечной недостаточности и подозрении на инфаркт.
Таблетки и капсулы применяют в базисной терапии для длительной медикаментозной поддержки пациента. Сиропы и суспензии используются для лечения заболевания у детей.
Базисная терапия
Базисная терапия направлена на обеспечение контроля за течением патологии. Контроль обеспечивается подбором эффективных препаратов, учитывающих индивидуальные особенности пациента. Лечение проходит с применением:
- Гормональных препаратов
- Негормональных средств
- Кромонов
- Ингаляционных глюкокортикостероидных средств (ИГКС)
- Бета-2-адреномиметиков
- Антилейкотриеновых медикаментов
Правильная базисная терапия контролирует заболевание, предотвращает рецидивы, продлевает ремиссию, улучшает качество жизни астматиков. Рассмотрим препараты от астмы подробнее.
Использование гормональных средств
Гормоны при астме как и другие средства, назначаются на усмотрение врача. Он решает, использовать в базисной терапии только их, или не включать в применение. Применение препаратов гормонального типа вызывают негативные реакции. Новые препараты выпускаются в форме аэрозолей, позволяющих избежать набора веса, ломкости сосудов и уменьшения. В список лучших входят:
- Сальбутамол
- Будесонид
- Беклометазон
- Синтарис
Негормональные препараты
Негормональные препараты являются дополнением к базисной терапии. Это комбинированные препараты, расширяющие бронхи. Практически не оказывают негативного воздействия на организм пациента. Выделим названия:
- Форадил
- Серевент
- Сальмекорт
- Симбикорт
Кромоны
Кромоны – противовоспалительные средства на основе кромоглициевой кислоты. Не обладают симптоматическим воздействием, используются для длительного лечения, в качестве элемента базисной терапии. Кромоны обладают накопительным эффектом:
- Стабилизируя мембраны тучных клеток – участников процесса воспаления
- Блокируя медиаторы воспаления к которым относятся лейкотриены, простагландин, брадикинин, гистамин
- Предупреждая бронхиальный спазм аллергическую и воспалительную реакции организма
Обладают минимальными побочными эффектами, допустимы при лечении детей. Лечение проходит с использованием:
- Интала
- Кетопрофена
- Кетотифена
- Кромолина
- Тайледа
Антилейкотриеновые препараты
Антилейкотриеновые препараты применяются для борьбы с медиаторами воспаления. Лейотриены – название специфических биоактивных веществ:
- Приводящих к спазму гладкой мускулатуры
- Повышению секреции слизистой
- Образующих отек
Антиейкотриеновые средства устраняют симптомы, избавляя от аллергии на раздражитель раннего или позднего типа. Выделяют препараты:
- Зилеутон
- Пранлукаст
- Монтелукаст
Данные медикаменты рассчитаны на длительное применение.
Применение системных глюкокортикоидов
Ингаляционные глюкокортикостероиды и глюкокортикостероиды (ГКС) оказывают мощный противовоспалительный эффект, но не расширяют бронхи. Назначаются при купировании приступов, если не удалось ликвидировать бронходилаторами. ГКС эффективны при низкой дозировке, не являются средством экстренной помощи – эффект наступает через 6 часов. Глюкокортикоиды при бронхиальной астме не подходят для длительного применения, резкая отмена провоцирует новый приступ. К ГКС относятся:
- Дексаметазон
- Преднизолон
- Метилпреднизолон
Использование бета-два-адреномиметиков
Бета-2-адреномиметики – основные средства базисной терапии, помогающие купировать астматические приступы. Обладают коротким и длительным действием. Выпускаются в форме аэрозолей. Назначаются с осторожностью из-за наличия побочных эффектов, среди которых:
- Нарушения работы сердца и сосудов
- Повышают тревожность
Препараты этой группы:
Лекарственные средства для остановки астматического приступа
Препараты от астмы не лечат патологию, но помогают при обострениях. Нарастающий астматический приступ провоцирует удушье, опасен летальным исходом.
Симпатомиметики
Симпатомиметики – лекарственные средства, воздействующие на адренорецепторы, оказывающие терапевтическое воздействие. Применяются для купирования приступа, при отеке слизистой оболочки и бронхиальной обструкции. Универсальные симпатомиметики оказывают воздействие на альфа и бета адренорецепторы (адреналин)
Селективный тип оказывает воздействие на бета-адренорецепторы, вызывая меньше побочных эффектов (Тербатулин, Формотерол)
Блокаторы М-холинорецепторов
М-холинорецепторы способствуют повышению тонуса бронхиальной мускулатуры, усиливая ответ бронхов на внешние раздражители. С помощью м-холиноблокаторов угнетается их воздействие и снимается бронхиальный спазм. Показания к назначению:
- Неэффективность адреностимуляторов или их непереносимость пациентом
- Повышенная секреция слизи в бронхах
- Психогенный бронхоспазм
Действие холиноблокаторов начинается через 10 минут, продолжаясь до 6 часов. Среди побочных эффектов:
- Тахикардия
- Появление сухости во рту
- Проблемы со зрением
К препаратам относятся:
Применение антигистаминных препаратов
Бронхиальный спазм высвобождает большое количество гистамина в организме. Антигистаминные препараты при бронхиальной астме связывают освобожденный гистамин в гладкомышечной бронхиальной мускулатуре, предотвращая спазм, снимая воспаление:
Биопрепараты
Биопрепараты – новейшие средства в лечении бронхиальной астмы. Ингаляционные глюкокортикостероды не всегда оказывают нужное действие (если фаза заболевания – тяжелая). Астма возникает по разным причинам и имеет много форм. Для некоторых важны интерлейеины — так называют молекулы информации, выделяемые клетками иммунной системы. ИЛ-5 способствует стимулированию созревания эозинофилов и доставку в костный мозг. Эозинофилы противостоят инфекциям, вызывая воспалительный процесс в легких в ответ на воздействие раздражающих факторов.
Интерлейкин (ИЛ-13) влияет на эпителиальные клетки в легких, заставляя производить избыточную слизь, повышая жесткость дыхательных путей. Легкие также вырабатывают периостин – белок, участвующий в образовании хронического воспаления. Если болезнь не контролируется – уровень повышается.
Таргетная терапия направленная на блокировку интерлейкинов. Серия новых препаратов основана на моноклональных антителах, вырабатываемые клетками иммунной системы из одного клеточного клона.
Препарат Меполизумаб был разработан в конце 90-х, испытания были неудачными. В 2012 году одобрен на европейской территории для лечения детей-астматиков старше 12 лет. Клинические испытания препарата в 2014 году на территории Израиля показали, что месячный курс инъекций Меполизумаба сокращает приступы наполовину. Испытания в 2016 году показали, лекарство может использоваться для лечения взрослых пациентов с астмой.
Британский препарат Бенрализумаб блокирует рецептор интерлейкина -5 (Л-5), способствуя снижению уровня эозинофилов в мокроте и крови. Испытания завершившиеся в 2017 году показали, Бенрализумаб сокращает использование глюкокортикострероидов на 70%, снижая частоту приступов на 50-70%. Средство вводится под кожу раз в месяц или в два.
Разработка российской медицины
Новейшее лекарство представлено российскими учеными. Запатентована молекула действующего вещества, работающая на базе механизма интерференции РНК. Вещество на уровне молекул подавляет синтез белка, вызывающего воспаление интерлейкина-4, до полной блокировки и выработки. Разработчики поясняют, состав содержит два компонента:
- Молекулу миРНК (малые некодирующие молекулы РНК), останавливающую выработку ИЛ-4;
- Катионный пептид, обеспечивающий адресную доставку
Транспортировка точечного типа доставит действующее вещество в участки, где свойства реализуются.
Оценка терапии
Больные, страдающие бронхиальной астмой, ставятся на учет для наблюдения и врачебного контроля. Терапия подобрана правильно, когда:
- Снижена частота обострений
- Обеспечена длительная ремиссия
- Снижена потребность в медикаментах короткого действия
- Улучшена вентиляция легких
Рекомендации
Астматики принимают лекарственные средства всю жизнь. Дозировка препаратов изменяется, в зависимости от динамики развития бронхиальной астмы. При назначении медикаментов учитывается связь друг с другом. Внимание уделяется дыхательной гимнастике, прогулкам на свежем воздухе, правильному питанию и гипоаллергенному быту.
Лекарства от бронхиальной астмы применяются не чтобы вылечить заболевание, а для снижения симптомов, улучшения качества жизни. Лечение бронхиальной астмы у взрослых и детей проходит под контролем лечащего врача. Он решает, чем лечить заболевание, самостоятельное применение лекарственных средств – недопустимо.
Предыдущая
АстмаИнгалятор от астмы: список препаратов
Источник