При бронхиальной астме дают

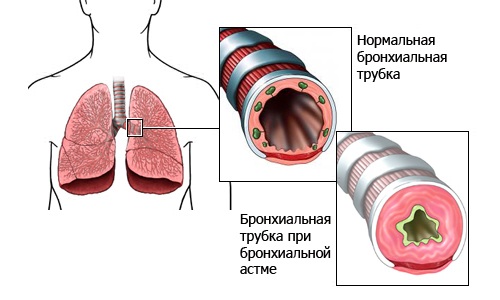
В настоящее время астма (от древнегреч. «задыхаться», «тяжело дышать») рассматривается как хронический неинфекционный воспалительный процесс с патологическим изменением реактивности бронхов. Последним подразумевается иммуноаллергический механизм, который при определенных неблагоприятных условиях вызывает резкое, спастическое сужение воздухоносных просветов, гиперсекрецию слизи и, соответственно, сокращение объема поступающего в легкие воздуха, – что и приводит к развитию характерного для бронхиальной астмы приступа удушья.
Эпидемиологические данные в отношении бронхиальной астмы зависят от ряда факторов. Так, заболевание в большинстве случаев манифестирует у детей и молодых людей, хотя начало возможно в любом возрасте. В младших возрастных категориях преобладают лица мужского пола, в выборках среднего и пожилого возраста это различие нивелируется.
Распространенность бронхиальной астмы оценивается в пределах 5-10%, причем в зависимости от конкретной страны и/или региона эти данные варьируют достаточно широко. В России астмой страдают от 3 до 6-7 процентов населения. В целом, отмечается тенденция к увеличению заболеваемости; с другой стороны, в ряде государств доказана высокая эффективность масштабных профилактических мер, существенно снизивших эпидемиологические показатели.
Причины
Причины, механизмы, закономерности развития бронхиальной астмы, – то есть всё то, что охватывается понятием «этиопатогенез», – к настоящему времени прояснены не до конца. Большинство исследователей склоняются к гипотезе о полиэтиологической природе заболевания: согласно этой концепции, астматический иммуноаллергический воспалительный процесс может быть запущен множеством различных причин, и в действительности триггером выступают различные комбинации таких факторов.
Определенную роль играет наследственность. К факторам риска относят любые раздражения верхних дыхательных путей: агрессивные химические испарения в загрязненном воздухе, аллергические реакции на растительную пыльцу или запах краски, острые респираторные вирусные инфекции, а также пищевые аллергены, бытовая пыль (где всегда в большом количестве присутствуют микроскопические клещи и продукты их жизнедеятельности), продолжительный прием некоторых медикаментов, заболевания верхних отделов желудочно-кишечного тракта. Известно, что очередной приступ астмы может быть спровоцирован резким изменением погоды, сильным ароматом, эмоциональным потрясением, физической нагрузкой или любым другим сенсибилизирующим фактором.
Особую группу риска составляют люди, чьи профессии связаны с химической промышленностью, лакокрасочным производством, парфюмерией, пребыванием в запыленных помещениях и т.п.
Длительное течение астмы, особенно при отсутствии адекватного лечения, приводит к склерозу бронхиальных стенок (замещению паренхимы соединительной тканью), что дополнительно утяжеляет клиническую ситуацию.
Симптоматика
Клиническая картина бронхиальной астмы изучена достаточно хорошо; существует ряд классификаций, построенных на различных критериях (например, в зависимости от особенностей течения различают интермиттирующую и персистирующую формы, выделяют несколько степеней тяжести и терапевтической контролируемости, и т.д.).
Классическая клиника астмы включают следующие симптомы.
Приступ начинается мучительным надсадным кашлем, преимущественно в ночное или утреннее время: человек не может откашляться, при этом нарастает нехватка воздуха, чувство стеснения грудной клетки, удушье и прочие соответствующие симптомы. Пациент старается принять вынужденную позу, в которой дыхание поддерживается дополнительной мускулатурой и несколько облегчается: сесть, наклонившись вперед и упершись руками в колени. Утрачивается ритмичность дыхания, вдох становится коротким, судорожным (больной «хватает губами воздух»), а выдох долгим и трудным. Набухают шейные вены, лицо отекает. В фазе обратного развития приступа мокрота постепенно отходит, несколько приглушаются хрипы, удушье отступает по мере восстановления воздухоносных просветов в бронхах.
Дополнительно отмечается обусловленные гипоксией слабость, головная боль и головокружение, цианотичный оттенок кожи, тахикардия. Хроническим сердечно-легочным заболеваниям сопутствует специфическая деформация конечных пальцевых фаланг и ногтевых пластин (синдром барабанных палочек, синдром часовых стекол).
Однако даже в промежутках между приступами сохраняется характерное астматическое дыхание, – шумное, турбулентное, с хрипами и присвистом.
Типичными осложнениями бронхиальной астмы выступают сердечная и дыхательная недостаточность, эмфизема легких с соответствующим симптомокомплексом. Жизнеугрожающим развитием, особенно на фоне неадекватной терапии или ее отмены, является т.н. астматический статус – состояние практически непрерывного и постоянно усугубляющегося приступа, который без экстренной медицинской помощи может результировать летальным исходом.
Диагностика
Диагностика бронхиальной астмы требует пульмонологического обследования, начиная со сбора жалоб и подробного анамнеза, стандартного осмотра, аускультации, перкуссии. Производятся спирометрические пробы для оценки функций внешнего дыхания. Назначаются клинические и биохимические анализы, исследование газового состава и иммунных факторов крови, анализ мокроты. Из инструментальных методов в данном случае наиболее информативны рентгенография органов грудной клетки, бронхоскопия.
Лечение
Бронхиальная астма относится к числу тех заболеваний, лечение которых требует кардинальной коррекции образа жизни, бдительности пациента к собственному состоянию и постоянного соблюдения особого режима. Курение исключается сразу и безоговорочно, во многих случаях решается вопрос рационального трудоустройства (ряд профессий противопоказан). Необходимо максимально снизить вероятность контакта с любыми известными или предполагаемыми аллергенами.
В последнее время расширяется спектр медикаментозных средств, – не только в виде пресловутых «баллончиков», которые больной бронхиальной астмой должен постоянно иметь при себе, но и в других фармакологических формах, – способствующих купированию астматического приступа, восстановлению просвета и проходимости воздухоносных путей, отхождению гиперсекреторной слизи. Практикуется антигистаминная и десенсибилизирующая терапия, обязательно принимаются меры по профилактике (и антибиотическому лечению, если необходимо) острых и хронических инфекционно-воспалительных заболеваний органов дыхания. Около 25% больных получают противовоспалительные глюкокортикостероидные препараты.
В целом, бронхиальная астма даже в тяжелых формах поддается лечению, и сегодня удается добиться устойчивых длительных ремиссий, – однако необходимым условием этого выступает ответственное отношение пациента к собственному здоровью и комплайентное следование всем рекомендациям лечащего врача-пульмонолога.
Источник
Энциклопедия / Заболевания / Легкие и бронхи / Астма бронхиальная
В переводе с греческого «астма» означает «удушье», «одышка». Поскольку они связаны с бронхами, то более точное название «Бронхиальная астма». Это одно из наиболее распространенных заболеваний современного мира. Среди взрослого населения болезнь регистрируется более чем в 5% случаев; у детей вдвое чаще. По последним данным число больных астмой в России приближается к 7 млн. человек.
Астма не знает возрастных границ. Признана наследственная предрасположенность к заболеванию. Часто в семье болеют несколько человек.
Диета больных должна быть достаточно калорийной, но она ни в коей мере не должна способствовать избыточному весу. Жидкость можно не ограничивать. Из питания должны быть исключены продукты, которые, по данным анамнеза, вызывали аллергические реакции. Исключаются и рыба, сырая капуста, редис, цитрусовые; при аспириновой астме противопоказаны кулинарные и кондитерские изделия – драже, кремы, окрашенные желтым пищевым красителем (в нём возможно присутствие тартразина).
Физиотерапия широко применяется для лечения хронических воспалительных процессов в легких и придаточных пазухах носа. Особое место занимает иглорефлексотерапия. В отдельных случаях она приводит к длительной устойчивой ремиссии, а при обострениях – помогает добиться улучшения состояния при меньшей лекарственной поддержке.
Климатотерапия нередко способствует ремиссии астмы, особенно у молодых.
Факторы риска у детей
- если ребёнок рождается с низким весом – ниже 2,5кг;
- курение матери во время беременности (повышение риска 1,39 при потреблении 15 сигарет в день);
- отказ от кормления грудью.
Статистика говорит о том, что, возможно, защитный эффект кормления грудью объясняется не столько самим фактом кормления, а более высоким социальным статусом семей; мужской пол (повышение риска для девочек – 0,72).
Основным проявлением бронхиальной астмы обычно являются приступы удушья или затрудненного дыхания, причем, труднее сделать выдох, чем вдох. При этом, зачастую, появляется свистящее дыхание, хорошо слышимое на расстоянии. Выдох становится длиннее, иногда в 2–4 раза превышая по продолжительности вдох. Поза больного говорит сама за себя: он сидит, слегка наклонившись вперед, опираясь руками о край кровати; плечи приподняты. В начале и конце приступа часто наблюдается кашель. Человек беспокоен, напуган, ловит воздух ртом. Начало и конец приступа могут быть как внезапными, так и постепенными. Если приступ развивается медленно, то предвестниками его могут стать: многократное чиханье, водянистые выделения из носа, зуд глазных яблок, головная боль, немотивированное снижение настроения. Легкие формы бронхиальной астмы в основном протекают атипично – беспокоит приступообразный навязчивый сухой кашель, «свист» в грудной клетке.
У детей диагностика бронхиальной астмы основана на выявлении таких симптомов, как эпизодическая экспираторная одышка, свистящие хрипы, чувство сдавления в груди, кашель. В лабораторной диагностике важно иметь: общий анализ крови, аллергопробы и другие анализы.
Иногда применяется бронхоскопия (осмотр бронхов при помощи специальной оптической системы).
Одни и те же симптомы могут быть признаками разных заболеваний, а болезнь может протекать не по учебнику. Не пытайтесь лечиться сами — посоветуйтесь с врачом.
Лечение начинается с Базисной терапии: негормональные препараты, к которым относятся интал (хромогликат натрия), тайлед (недокромил), аколат (зафирлукаст), кетотифен (задитен). Эти препараты не действуют, если приступ удушья уже развился. Они способны предотвращать его.
Гормональные препараты (глюкокортикоиды коры надпочечников) оказывают быстрое эффективное противовоспалительное действие, помогают в качестве профилактики астматических приступов. Ингаляционные (бекотид, фликсотид, ингакорт, бенакорт) формы используются для длительного лечения. Препараты в виде таблеток назначаются курсами только при тяжелом обострении.
Существуют ещё немало более эффективных средств для лечения бронхиальной астмы, но их применение должно проходить строго под контролем врача. А вот не медикаментозные: физиотерапия (электрофорез, индуктотермия, ультразвук, амплипульс, ультрафиолетовое облучение), гипербарическая оксигенация, лазерное или ультрафиолетовое облучение крови. По медицинским показаниям используются эфферентные методы (гемосорбция, плазмаферез, плазмацитоферез). Они основаны на пропускании крови через специальные приспособления, чтобы изменить ее качество. Здесь также необходим стационарный врачебный контроль. Другие методы, такие, как рефлексотерапия, специальные дыхательные методики, психотерапия могут широко применяться амбулаторно.
Прежде всего, надо оградить больного от контакта с «виновным» аллергеном или провокатором приступа: пыли, пыльцы растений, шерсти животных, определенных продуктов, сигаретного дыма, пыльных матрасов и подушек, сильных запахов, в т.ч. запахи духов, распыляющихся лаков, пыльцы деревьев и цветов, переохлаждения и простуды, все что благотворно влияет на развитие бронхиальной астмы.
Принимайте лекарства точно по совету врача. Даже если чувствуете себя неплохо, сходите на профилактический приём, как это положено – 2-3 раза в год. Берегите свой дом от аллергенов. Это – ваша планета, ваша среда обитания, где вы должны чувствовать себя в полнейшей безопасности от бронхиальной астмы. В нем не должно быть курильщиков! Пассивное курение вредно не меньше! Не держите в доме сильно пахнущих веществ. Наши родители, бабушки и дедушки обходились без бытовой химии и меньше болели бронхиальной астмой. Красиво, конечно, когда на полочке в ванной выстраиваются красивые флакончики и баночки, но в нашем случае от них больше вреда. Резкий запах должен отпугивать «астматиков». Не бойтесь принимать препараты для лечения бронхиальной астмы ежедневно. Зависимость исключена даже в том случае, если вы будете принимать их много лет. Эти препараты расширяют бронхи, снимают отек стенок бронхов и воспаление, т.е. делают всё для полноценной жизни.
Источник: diagnos.ru
Источник

Бронхиальная астма представляет собой один из самых часто встречающихся недугов. По всему миру от него страдает приблизительно 10% людей.
Для заболевания характерны такие проявления, как дыхательная недостаточность и кашлевой синдром, по этой причине работать во вредных условиях категорически запрещается. Многих людей интересует, дают ли инвалидность при бронхиальной астме, и что требуется для назначения группы.
Астма и трудоспособность
Группу инвалидности получить можно, но стоит учесть, что она присваивается в зависимости от степени нарушений, развившихся в организме пациента со времени обнаружения заболевания.
При обнаружении минимальных изменений пациенту отвечают отказом.
Медкомиссия, как правило, обращает внимание на такие моменты:
- частота и длительность приступов удушья;
- воздействие недуга на функции сердца и легких;
- степень тяжести заболевания;
- есть ли у пациента зависимость от гормональных медикаментов.
Перед тем как получить инвалидность при бронхиальной астме, человеку придется доказать, что недуг диагностирован правильно, а также пройти обследование для установления стадии болезни. Ребенок, к примеру, направляется на медосвидетельствование лишь спустя 6 месяцев после выявления у него данного заболевания.
Критерии установления инвалидности

Хотя недуг и серьезный, по мнению специалистов МСЭК, полноценно жить и трудиться с ним вполне возможно. Само по себе данное заболевание – это не причина для присвоения инвалидности. Человек, у которого диагностирована астма, не всегда полностью или частично нетрудоспособен. Это происходит вследствие некоторых причин:
- развитие бронхиальной астмы происходит в медленном темпе;
- во время диагностирования заболевание самочувствие взрослого либо ребенка бывает достаточно удовлетворительное. Приступ удушья возникает в редких случаях, причем его можно легко купировать;
- отсутствует выраженная дыхательная или сердечно-сосудистая недостаточность;
- пациент на протяжении многих лет способен вести довольно активную жизнь, учиться или работать;
- развитие заболевания получается приостанавливать.
При правильном образе жизни, соблюдении диеты, отдыхе в санаториях, а также применении лекарственных средств можно предупредить прогрессирование недуга, и самочувствие не ухудшится.
Перед тем как начать оформлять инвалидность по астме у взрослых, необходимо получить консультацию у лечащего врача. Причем даже при наличии сомнений он все-таки должен направить вас на прохождение медико-социальной экспертной комиссии (МСЭК).
Как определяют группу инвалидности при астме

Инвалидность по астме назначается только в том случае, если есть устойчивое, длительное тяжелое или среднетяжелое расстройство в функционировании дыхательных органов, из-за которого в значительной степени ухудшается жизнь пациента.
Наличие приступов удушья, снимающихся больным с помощью базовых медикаментов, прописанных доктором, не представляет собою причину для присвоения инвалидности. Рассмотрим, как определяется при астме группа инвалидности.
Первая группа

Первую группу инвалидности при бронхиальной астме дают больным с тяжелой персистирующей формой заболевания. При этом отмечаются:
- астматический статус, каждодневные приступы удушья в любое время суток;
- возникновение тяжелых и среднетяжелых обострений, снимающихся в больнице, чаще 5 раз в год;
- ОФВ-1 (ПСВ) ниже 60%, отличия в показателях более 30%;
- каждый день требуется применение ГКС, дневная дозировка превышает 1000 мкг (иногда в комплексе с глюкокортикостероидными средствами);
- зависимость от системных ГКС. Из-за снижения дозировки может ухудшиться дыхательная функция;
- одышка по шкале MRC 2 степени (дыхательная недостаточность 2). Появляется даже в покое с частотой дыхания 25-30 раз в 1 мин. Либо 3 степень (дыхательная недостаточность 3) – наличие сильной одышки с частотой более 30 раз в течение минуты даже сидя, наклонившись вперед и с упором на руки;
- на рентгенологическом снимке обнаруживается обструкция бронхов. Наблюдается формирование дыхательной и сердечной недостаточности.
Наблюдается ограничение жизнедеятельности в отношении передвижений, самостоятельного обслуживания – 2 стадии, работоспособности – 2 или 3 стадии. Контролировать данный вид недуга удается отчасти или не удается совсем.
Для рецидивирующей крайне тяжелой степени астмы свойственны такие особенности:
- систематические острые приступы удушья в любое время суток. Контролировать заболевание невозможно;
- чтобы купировать приступ, приходится вводить большую дозу лекарства. Дневная дозировка ингаляторного ГКС составляет больше 1000 мкг;
- доза глюкокортикостероидных препаратов составляет более 20 мкг;
- показатель по шкале одышки – 3-4 степень. Отсутствует возможность переносить даже наименьшую физическую и эмоциональную нагрузку;
- ДХНЗ;
- формирование легочных и внелегочных осложнений. Появление одышки в спокойном состоянии;
- ограничение в отношении самостоятельного обслуживания и работы – 3-4 степени.
Персистирующую тяжелую бронхиальную астму контролировать невозможно. На ее фоне развивается дыхательная и сердечная недостаточность 2-3 степени.
Вторая группа

Вторая группа инвалидности определяется при персистирующей бронхиальной астме средней тяжести, для которой характерно наличие таких признаков:
- днем наблюдается возникновение приступов удушья более 3 раз на протяжении недели или каждый день, а в ночное время – более 1 раза в течение недели;
- развитие обострения наблюдается максимум 5 раз на протяжении года, приступы снимаются посредством глюкокортикостероидных препаратов;
- суточная дозировка глюкокортикостероидного ингаляционного средства максимум 1000 мкг;
- прописываются 2-агонисты кратковременного воздействия для каждодневного использования;
- ОФВ-1 (ПСВ) колеблется в пределах 80-60%. Разница в показателях ОФВ-1 более 30%;
- существует возможность нечувствительности к 2-агонистам, поэтому наблюдается увеличение ПСВ во время проведения проб. После физической нагрузки происходит снижение мощности выдоха (до 20%);
- для дыхательной недостаточности первой степени характерна одышка с частотой дыхания 20-25 раз в течение минуты, которая увеличивается после минимальной физической нагрузки;
Специалисты устанавливают нарушения дыхательной функции и ограничения двигательной активности и трудоспособности 2-3 степени. Подобную форму болезни получается частично контролировать.
Третья группа
Больным с бронхиальной астмой дают инвалидность третьей группы, если функциональность дыхательной системы нарушается незначительно.
Для интермиттирующей астмы свойственно наличие следующих признаков:
- частота приступов удушья в дневное время — не чаще одного раза в 7 дней, в ночное время – не чаще 2 раз в 30 дней;
- наблюдается развитие кратковременного обострения максимум 1 раз в 12 месяцев;
- нет необходимости в применении глюкокортикостероидных препаратов.
Для персистирующей астмы свойственно наличие таких симптомов:
- приступы удушья днем максимум дважды в день, не больше 1-2 эпизодов на протяжении недели, а в ночное время более 2 кратковременных случаев за 30 дней;
- развитие обострения наблюдается 1-2 раза в течение года;
- приступы снимаются с помощью ингаляционного аэрозоля;
- показатели дыхательной недостаточности: уровень ОФВ-1 (или ПСВ) более 80%. Изменение ОФВ-1 на протяжении суток менее 20-30%;
- при проведении пробы с помощью сальбутамола наблюдается увеличение ОФВ-1 более чем на 20%. На пробе ПСВ с использованием 2-агонистов наблюдается увеличение более чем на 15%.
В процессе рентгенологического исследования обструкция не обнаруживается. Данная форма недуга неплохо контролируется и поддается терапии.
При определении уровня инвалидизации любое серьезное изменение в самочувствии в худшую сторону обязательно должно быть задокументировано.
Нарушения дыхания и ухудшение качества жизни определяются по наличию серьезных обострений (астматического статуса), которые снимаются лишь благодаря помощи медицинских работников.
Как получить инвалидность при бронхиальной астме

Обсудим, какая группа инвалидности присваивается человеку с астмой. Определение инвалидности обусловлено тем, как протекает недуг, и определенными показателями, решение принимается экспертной комиссией. При подобном недуге присваивается как третья или вторая, так и первая группа.
В каждом конкретном случае на основании того, как протекает недуг, назначается соответствующая группа инвалидности вне зависимости от половой принадлежности и возраста пациента. При соответствующей симптоматике как взрослому, так и ребенку дают одинаковую группу инвалидности.
Инвалидность первой группы

Эта группа инвалидности определяется при тяжелой бронхиальной астме, когда специальные лекарственные препараты и гормональные средства не приносят эффекта, причем недуг продолжает прогрессировать. Такое протекание болезни – серьезное основание для того, чтоб оформить инвалидность. На МСЭК концентрируются на следующих моментах:
- Продолжаются изменения здоровья пациента в худшую сторону вопреки лечению.
- Наблюдается значительное затруднение дыхания при движениях и в спокойном состоянии. Фиксируется устойчивая одышка.
- Существуют нарушения работы сердца.
- Фиксируется осложнения со стороны других органов и систем организма.
- Человек абсолютно нетрудоспособен.
- Из-за невозможности самостоятельно передвигаться пациенту все время нужна посторонняя помощь.
Инвалидность второй группы

Эта группа инвалидности при астме присваивается при 2-3 степени тяжести заболевания. В таком случае комиссия обращает внимание на такие нюансы:
- Существенным образом нарушаются функции органов дыхания даже при наименьшем физическом напряжении.
- Развиваются нарушения сердечной деятельности.
- Наблюдаются нарушения периферического кровообращения.
- Повышается риск развития сахарного диабета из-за воздействия гормональных препаратов.
- Отмечается резкое ограничение способности к самостоятельному самообслуживанию.
- Пациент не может полноценно работать.
- Больной необходимы особые условия для трудовой деятельности.
Инвалидность третьей группы
Пациентам с астмой дают инвалидность третьей группы, если недуг протекает в легкой и среднетяжелой форме. В этом случае специалистов МСЭ интересуют такие особенности заболевания:
- При малейшем физическом напряжении возникает дыхательная недостаточность.
- Человек не может справляться с привычной работой.
- Существуют некоторые ограничения в самостоятельном передвижении и самообслуживании.
- Есть необходимость в смене места работы или вида трудовой деятельности.
Когда кончается срок действия инвалидности, пациенту следует вторично пройти медико-социальную экспертную комиссию, чтоб получить подтверждение своей группы.
При значительном улучшении состояния здоровья пациента и переходе болезни в более легкую степень группу могут пересмотреть либо вовсе снять инвалидность.
Рассмотрим, как получить инвалидность человеку с астмой. Чтоб выяснить, как оформить инвалидность при астме, необходимо обратиться к доктору. Подать документы для признания нетрудоспособности пациент может самостоятельно либо это делает официальное лицо, которое его представляет.
Лечащий врач назначением инвалидности не занимается. Для принятия решения о присвоении группы инвалидности необходимо обратиться к группе экспертов медико-социальной экспертной комиссии.
Прохождение комиссии назначают, если у больного наблюдаются признаки устойчивых расстройств дыхательных функций при развитии приступа средней либо среднетяжелой степени. К ним относятся:
- частые приступы в острой форме в ночное время – до 3 раз в течение недели, в дневное время – более 4 раз за месяц;
- зависимость от приема гормональных лекарств;
- кратковременная ремиссия (менее 3 месяцев) без приступов;
- проходимость бронхов менее 80-60%, а лабильность составляет 20-30%;
- гиперреактивность бронхиальной системы не снижается дозами ингаляционного средства, чтоб купировать приступ, необходима помощь врачей;
- из-за дыхательной недостаточности невозможно полноценно трудиться (а в детском возрасте находиться в детском саду, школе);
- среднетяжелая не поддающаяся контролю или частично контролируемая бронхиальная астма диагностирована больше чем за 6 месяцев до прохождения комиссии.
Что нужно для оформления
Чтобы была оформлена группа инвалидности при бронхиальной астме, необходимо:
- Посетить лечащего доктора для получения справки о недуге, чтоб пройти МСЭК и определить, положена ли инвалидность по данному недугу.
- Пройти медицинскую комиссию по месту регистрации. К тому же немаловажным требованием является заполнение документации в соответствии со специальной формой.
- Когда пройдена медицинская комиссия, лечащим врачом выдается направление на проведение экспертной оценки.
- Пациент записывается на прохождение освидетельствования. Для экспертизы понадобится наличие направления, паспорта, медицинской страховки и справки с медицинской комиссии. Направление на медкомиссию выдается пульмонологом.
Если больной проходит лечение в больнице, то все необходимые обследования и исследование функций дыхания проводятся в условиях стационара.
При сборе документов во время амбулаторного лечения пациент должен обследоваться у отоларинголога, невролога, хирурга, кардиолога и эндокринолога для выявления вероятных изменений в функционировании организма.
Кроме того, во время прохождения медицинской комиссии пациент должен:
- сдать общий анализ мочи, мокроты и крови;
- сдать на биохимическое обследование кровь и мокроту;
- пройти рентгенологическое исследование органов грудной полости;
- сделать ЭКГ;
- пройти пикфлоуметрию, спирографию;
- сделать тест на аллергены;
- пройти другие обследования (доплерэхокардиографию, реографию легочной артерии и прочие), если это необходимо.
Полученные результаты должны быть занесены в амбулаторную карточку пациента. Доктором оформляется справка и направление на МСЭК. В случае если врач думает, что инвалидность больному не положена, и заболевание отлично поддается контролю, он все-таки должен направить пациента на МСЭ с пометкой «по индивидуальному желанию пациента».
Когда оформлена инвалидность, астматик получает право на пользование такими привилегиями:
- бесплатное либо с 50-процентной скидкой получение медикаментов;
- льготное санаторное лечение;
- льготная ипотека, очередь на получение квартиры;
- для инвалидов по астме улучшаются условия труда;
- существует возможность ежегодного получения бесплатной путевки на лечение.
Инвалидность при бронхиальной астме у ребенка

Рассмотрим, как получить инвалидность, если диагностирована астма у ребенка. Детям инвалидность по астме присваивают, если:
- Вследствие болезни ребенок не способен полноценно учиться.
- Малыш ограничен в самообслуживании либо свободном передвижении.
- Наблюдаются нарушения кровообращения, работы эндокринной или дыхательной системы.
- Диагностируется развитие необратимых осложнений, приступы возникают достаточно часто.
- Ребенку необходимы улучшенные условия для жизни, учебы и посторонняя помощь.
Медицинская комиссия обращает внимание на следующие моменты:
- частота приступов удушья у малыша в дневное и ночное время за сутки и неделю;
- суточная доза медикаментов;
- изменения активности ребенка в дневное время, спокойно ли он спит по ночам;
- наличие дыхательных нарушений до диагностирования недуга и после этого.
Если болезнь диагностирована у ребенка, это не означает, что в определении группы инвалидности нет необходимости. Пусть ребенок и не работает, ему требуется лечение, причем ему также необходимо получать пособие и пользоваться льготами.
Для назначения инвалидности при наличии астмы у детей тоже первоначально необходимо получить консультацию у лечащего врача. В остальном действия те же, что и для взрослых, отличие только в том, что ребенку необходимо сопровождение официального представителя.
Чтоб оформить инвалидность ребенку, для МСЭ требуется предоставить такую документацию:
- свидетельство о рождении;
- амбулаторная карточка ребенка;
- направление от педиатра;
- медицинская страховка;
- заявление на получение инвалидности, которое заполняет один из родителей либо другой представитель малыша.
Даже если врач не посчитает, что нужно направлять на оформление группы инвалидности ребенка с астмой, он должен это сделать. В таком случае в причинах следует указать: «в соответствии с желанием опекуна ребенка».
Ребенок-астматик тоже может пользоваться определенными льготами. Среди них:
- бесплатное пользование общественными транспортными средствами;
- до наступления 15 лет бесплатно выдается молочная продукция и медикаментозные препараты;
- родители имеют право на получение нескольких добавочных выходных, кроме того, их избавляют от работы сверхурочно, труда по ночам и поездок по командировкам;
- маме астматика положены льготы в виде выхода на пенсию раньше достижения установленного возраста.
В заключение
Человеку с астмой группу инвалидности назначают не всегда, но существует возможность ее получения, не нужно этот шанс игнорировать.
Отвечая на


