При бронхиальной астме применяют блокаторы


Бронхиальная астма – тяжелое заболевание, сопровождающееся поражением дыхательных путей. Для поддержания достойного уровня жизни больному требуется постоянное наблюдение со стороны лечащего врача. Для экстренного купирования начинающегося приступа больному приходится всегда носить с собой баллончик с лекарством.
Чаще всего это препарат из группы бета2-агонистов, способный расширить бронхи и облегчить состояние. Но эти лекарства не обладают селективным действием. Помогая снять симптомы астмы, они увеличивают риск заболеваний сердца, которым особенно подвержены люди пожилого возраста.
Для лечения сердечно-сосудистых заболеваний чаще всего назначают бета-блокаторы, которые при бронхиальной астме способны вызвать сужение бронхов.
Задачей лечащего врача в этом случае является правильно подобрать препараты, чтобы обеспечить улучшение состояния, одновременно купировав симптомы обоих заболеваний.
Бета-блокаторы: механизм действия
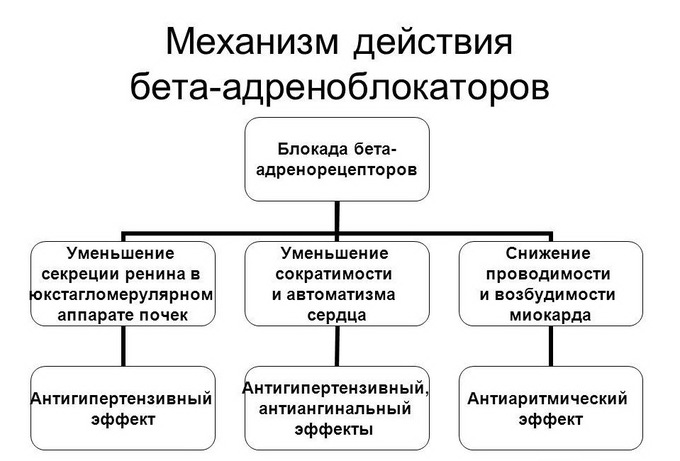
Выделяют бета1- и бета2-аденорецепторы, на которые воздействуют бета-блокаторы.
Бета1-рецепторы находятся в сердце, кишечнике, жировой ткани, почках и в незначительном количестве в легких. Бета2-аденорецепторы можно обнаружить в гладкой мускулатуре сосудов и бронхов, в ЖКТ, в поджелудочной железе и в малом количестве в сердце.
Лекарственные средства, активирующие работу адренорецепторов, принято называть бета-агонистами, а имеющие обратный эффект – бета-блокаторами.
Препараты, обладающие описанными свойствами, могут быть как неселективного (воздействующие на все рецепторы), так и избирательного действия. Важно понимать, что селективность в данном случае условная. Большие дозы препарата влияют на рецепторы обоих типов.
По строению бета-блокаторы сходны с катехоламинами. Именно поэтому они являются их конкурентными антагонистами. Эффект бета-блокаторов напрямую зависит от концентрации катехоламинов в крови человека.
Попадая в организм человека, бета-блокаторы:
- Благотворно влияют на работу сердца, уменьшая аритмию.
- Снижают активность ренин-ангиотензиновой системы.
- Влияют на симпатическую активность вазоконстрикторных нервов, что приводит к снижению сердечного выброса.
- Стимулируют расширение сосудов.
- Уменьшают содержание кальция в клетках сердца.
При этом наблюдаются следующие положительные эффекты:
- снижение частоты сердечных сокращений;
- уменьшение потребности сердца в поступлении кислорода;
- снижение артериального давления;
- минимизация риска расслоения аорты;
- уменьшение вероятности развития инфаркта;
- нормализация ритма сердца.
Бронхиальная астма и заболевания сердечно-сосудистой системы

У сердечно-сосудистых заболеваний и астмы разные факторы риска и механизмы развития. Однако на практике эти заболевания часто встречаются вместе. Именно это заставило ученых более подробно изучить взаимосвязь между астмой и болезнями сердца.
Были установлены общие признаки, объединяющие пациентов, страдающих одновременно двумя болезнями. К ним относят:
- пожилой возраст больного;
- избыточный вес;
- прием медикаментов, побочным действием которых является развитие гипертензии.
Рассматривая гипертензию, следует выделить ее характерную особенность. На фоне астмы увеличен риск развития нарушения кровообращения (мозгового и коронарного). Также отмечено, что в ночной период, когда пациент засыпает, давление остается недопустимо высоким. А когда случается острый астматический приступ, одновременно с ним может развиться гипертонический криз.
Одной из причин, объясняющих это состояние, является бронхоспазм, при котором наблюдается ухудшение поступления в организм кислорода. При этом в кровь выделяется значительное количество сосудосуживающих веществ. Постоянно повторяясь, это состояние приводит к повреждению стенок сосудов, ухудшению их тонуса и эластичности.
Установлено, что длительный прием бета-адреномиметиков при бронхиальной астме пагубно влияет на состояние сердечно-сосудистой системы, вызывая стойкое повышение артериального давления. Например, часто назначаемые больным астмой препараты, содержащие фенотерол и сальбутамол, только в самом начале лечения и в малых дозах не вызывают побочных эффектов. При увеличении концентрации в крови их селективность действия резко падает.
При этом увеличивается частота сердечных сокращений и растет артериальное давление. Все это негативно сказывается на работе сердечно-сосудистой системы, приводит к нарушению кровообращения.
К основным признакам, указывающим на развитие повышенного артериального давления на фоне бронхиальной астмы, относятся:
- головная боль, не имеющая четкой локализации или же сконцентрированная в висках и затылке;
- тяжесть в голове:
- слабость и быстрая утомляемость;
- тошнота;
- проблемы со сном;
- увеличение частоты сердечных сокращений;
- повышенная потливость;
- дрожание и онемение конечностей.
Появление одного или нескольких этих признаков для больного БА должно быть сигналом срочно обратиться к врачу.
Бета-блокаторы при бронхиальной астме
Важно отметить, что для лечения сердечно-сосудистых заболеваний требуется применение бета-блокаторов. Их действие направлено на снижение потребности сердечной мышцы в кислороде. При этом наблюдается снижение артериального давления, риск развития стенокардии или аритмии существенно снижается.
Но если у больного бронхиальная астма, прием неселективных бета-блокаторов может стать смертельным, ведь они вызывают сужение просвета бронхов. Это приводит к нарушению вентиляции легких, одышке и другим проблемам с дыханием.
Побочным эффектом от приема некоторых препаратов является кашель, ухудшающий общее состояние больного. Кардиолог, назначая лечение, должен знать обо всех сопутствующих заболеваниях пациента, чтобы выбрать нужные медикаменты.
Лечение сердечно-сосудистых заболеваний при астме

При наличии проблем с сердечно-сосудистой системой астматикам обычно назначают бета-блокаторы, воздействующие только на один вид рецепторов. Фармацевтическая промышленность выпускает достаточно широкий ассортимент лекарств, удовлетворяющих этим требованиям.
Чтобы нанести минимальный вред дыхательной системе, требуются препараты, влияющие на бета1-блокаторы, так как они находятся в основном в сердечной мышце и почти не встречаются в бронхах.
Для лечения гипертонии, если в анамнезе у больного значится БА, назначают препараты следующих групп:
- Антагонисты кальция.
- Альфа-адреноблокаторы.
- Антагонисты ангиотензина-2.
При назначении бета-блокаторов нужно учитывать, что они в любом случае сужают просвет бронхов, вызывая их спазм. Может появиться затрудненность дыхания и одышка. Даже незначительные симптомы дыхательной недостаточности требуют незамедлительной отмены лекарственного препарата.
Легче всего переносятся больными препараты селективного действия, назначаемые в малых дозах.
Если у пациента астма в легкой степени, хорошим решением для лечения сердечно-сосудистых заболеваний является применение кардиоселективных препаратов, содержащих бисопролол.
Если назначен ингибитор ангиотензинпревращающего фермента, у больных БА возможно развитие сухого кашля. Несмотря на то что напрямую воздействия на тонус бронхов нет, иногда наблюдается развитие одышки и затрудненного дыхания.
При тяжелом течении астмы возможно развитие осложнения, называющегося легочное сердце. Это часто сопровождается серьезным нарушением сердечного ритма. При этом запрещено назначать антагонисты кальция, так как они могут спровоцировать серьезное ухудшение состояния пациента.
В заключение
Несмотря на разные механизмы развития, бронхиальная астма и заболевания сердечно-сосудистой системы часто встречаются одновременно.
Лекарства, снимающие состояния удушья, при больших дозах и длительном приеме негативно влияют на состояние сердца и сосудов. Также повышен риск развития артериальной гипертензии.
Лечение больных осложняется, потому что бета-блокаторы, хорошо помогающие при заболеваниях сердца, вызывают сужение бронхов, провоцируя приступ астмы. Частично решает проблему применение селективных препаратов, имеющих избирательное действие. Но и это полностью не исключает развитие осложнений.
Пациентам, страдающим астмой и регулярно пользующимся ингаляторами, важно на ежедневной основе осуществлять контроль частоты пульса и артериального давления. При малейших отклонениях показателей от нормы следует незамедлительно обратиться к врачу для корректировки лечения.
Источник
ММА имени И.М. Сеченова, МГМСУ им. Н.А. Семашко
В последние годы благодаря достижениям доказательной кардиологии b-блокаторы занимают одно из центральных мест в лечении больных с различными заболеваниями сердечно–сосудистой системы. Установлено, что применение b-блокаторов для лечения пациентов с артериальной гипертонией (АГ), ИБС (стенокардией, инфарктом миокарда), сердечной недостаточностью, тахиаритмиями снижает риск и частоту сердечно–сосудистых осложнений, положительно влияет на клинические проявления заболевания и улучшает качество жизни больных. Однако в реальной клинической практике такие пациенты имеют большое количество сопутствующих заболеваний, которые являются абсолютными или относительными противопоказаниями к назначению b-блокаторов.
В их числе – хронические обструктивные болезни легких, к которым относятся такие широко распространенные заболевания, как хронический обструктивный бронхит и бронхиальная астма. Наличие этих заболеваний резко ограничивает применение b-блокаторов в терапевтической практике. В то же время установлено, что назначение b-блокаторов пациентам с хроническими обструктивными заболеваниями легких, перенесшим инфаркт миокарда, снижает риск смертности этих больных на 40% (по сравнению с аналогичной группой пациентов, которым b-блокаторы из–за хронического обструктивного процесса назначены не были) (рис. 1).
Рис. 1. Летальность у больных ХОЗЛ, перенесших инфаркт миокарда в течение 2 лет
Понятно, что использование b-блокаторов у больных с бронхообструктивными заболеваниями ограничено их неблагоприятным влиянием на параметры функции внешнего дыхания (ФВД). Если пациент, наряду с АГ и/или ИБС, страдает хроническим обструктивным бронхитом или бронхиальной астмой, назначение b-блокаторов может ухудшить бронхиальную проходимость, что связано с блокадой b2–рецепторов бронхов. Однако это утверждение верно лишь для неселективных или малоселективных b-блокаторов. Селективные b-блокаторы, в отличие от неселективных, не оказывают клинически значимого влияния на параметры функции внешнего дыхания. Именно селективность b-блокаторов в отношении b1–адренорецепторов определяет низкую частоту побочных эффектов препаратов этой группы. К селективным b-блокаторам относятся, в частности, бисопролол, бетаксолол, атенолол и метопролол. Однако даже среди селективных b-блокаторов препараты разнятся по их воздействию на те или иные группы b-рецепторов. Как видно из рисунке 2, наиболее выраженной кардиоселективностью обладает бисопролол (Конкор), благодаря чему, по данным ряда исследователей, бисопролол не изменяет сопротивления дыхательных путей у больных с хроническим обструктивным бронхитом в отличие, например, от атенолола, который обладает меньшей кардиоселективностью.
Рис. 2. Селективность некоторых b-блокаторов
При сравнительных исследованиях бисопролола и атенолола ряд авторов показали безопасность применения бисопролола при сопутствующем хроническом обструктивном бронхите, поскольку он не оказывал отрицательного воздействия на параметры функции внешнего дыхания у данной категории больных. Так, через 4 часа после приема бисопролола (20 мг) или атенолола (100мг) у пациентов со стенокардией и сопутствующим хроническим обструктивным бронхитом обнаружено, что на фоне приема указанной дозы атенолола увеличилось сопротивление дыхательных путей, в то время как на фоне приема 20 мг бисопролола и плацебо сопротивление дыхательных путей не менялось. Выявленные различия между атенололом, с одной стороны, и бисопрололом и плацебо, с другой, были статистически достоверны. Кроме того, даже через 24 часа после приема препаратов сопротивление дыхательных путей было достоверно большим в группе атенолола по сравнению с группами бисопролола и плацебо. При этом между бисопрололом и плацебо достоверных различий не выявлено.
Имеются данные и о безопасности длительного применения бисопролола в дозе 5 мг в сутки у больных с сопутствующим хроническим обструктивным бронхитом. У 40 больных со стенокардией и хроническим обструктивным бронхитом через 6 месяцев лечения бисопролол даже в небольшой дозе (5 мг в сутки) продемонстировал высокую эффективность для лечения стенокардии: существенно снизились частота приступов, ЧСС, артериальное давление (АД) и глубина депрессии сегмента ST во время велоэргометрии. При этом обнаружено, что препарат вызывал лишь незначительное повышение бронхиального сопротивления и незначительное снижение объема форсированного выдоха за первую секунду и пиковой скорости выдоха. Эти изменения нарастали параллельно с длительностью проводимой терапии. Однако клинического значения эти изменения параметров функции внешнего дыхания не имели: клинических признаков бронхоспазма не отмечено, не выявлено также увеличения частоты сезонных обострений хронического бронхита. Установлено также отсутствие изменения значений сопротивления воздушных путей на фоне длительного приема бисопролола в дозе 10 мг. Полученные результаты позволили авторам сделать вывод о том, что у пациентов с сопутствующим хроническим обструктивным бронхитом бисопролол в терапевтической дозе является безопасным в отношении бронхоконстрикции препаратом.
Таким образом, на фоне применения селективных b-блокаторов, в частности, бисопролола, у больных с хроническим обструктивным бронхитом никакого клинически значимого ухудшения функции легких не отмечено. Неселективные b-блокаторы могут приводить к значительному ухудшению функции легких из–за блокады b2–рецепторов бронхов и одновременного ухудшения мукоцилиарного клиренса.
Особое опасение у практических врачей в плане назначения b-блокаторов вызывает наличие сопутствующей бронхиальной астмы. Влияние бисопролола и атенолола на бронхиальную проходимость у больных с сопутствующей бронхиальной астмой оценено в ряде исследований. Так, у пациентов с АГ и бронхиальной астмой сравнивали эффективность и безопасность применения бисопролола (в дозах 10 и 20 мг) и атенолола (100мг). Это было двойное слепое, перекрестное, плацебо–контролируемое исследование. До приема препаратов (или плацебо) определяли ЧСС, АД и параметры функции внешнего дыхания: объем форсированного выдоха за 1–ю секунду, жизненную ёмкость легких, пиковую скорость выдоха, сопротивление воздушному потоку. Повторные измерения указанных параметров проводили через 30, 60 и 120 мин. после приема препаратов. В результате проведенного исследования установлено, что через 2 часа после приема оба b-блокатора достоверно (p<0,001) уменьшали ЧСС и систолическое АД по сравнению с плацебо, различий между группами бисопролола (10 и 20 мг) и атенолола не отмечено. Однако в группе бисопролола (10 мг) выявлено достоверно большее снижение диастолического АД.
По сравнению с исходным уровнем оба b-блокатора вызывали небольшое снижение пиковой скорости выдоха, объема форсированного выдоха, жизненной емкости легких, в то время как в группе плацебо отмечено незначительное повышение пиковой скорости выдоха и объема форсированного выдоха за первую секунду. Однако все эти различия были статистически не достоверны. В то же время бисопролол в обеих дозах практически не влиял на сопротивление воздушных путей, тогда как в группе плацебо выявлено снижение значений данного показателя, а в группе атенолола – их повышение по сравнению с исходным уровнем (рис. 3). При этом различия между группами были статистически достоверными.
Рис. 3. Влияние b-блокаторов на бронхиальную проводимость больных с бронхиальной астмой
Авторы сделали вывод об относительной безопасности применения высокоселективного b-блокатора бисопролола в дозе 10 мг для лечения больных АГ с сопутствующей бронхиальной астмой. Хотя, конечно, у больных с бронхиальной астмой при назначении даже высокоселективных b-блокаторов необходимо периодически контролировать не только клиническое состояние больных, но и параметры функции внешнего дыхания.
Таким образом, наличие хронических обструктивных заболеваний легких не является абсолютным противопоказанием к назначению b-блокаторов, если у пациента имеется АГ, ИБС либо сердечная недостаточность. Высокоселективный b-блокатор бисопролол в терапевтических дозах у больных с сопутствующим хроническим обструктивным бронхитом или бронхиальной астмой не вызывает клинически значимых изменений функции внешнего дыхания, что отличает его от менее селективного b-блокатора атенолола. Следует помнить, что вероятность развития бронхообструкции у больных с хроническими заболеваниями легких тем меньше, чем выше селективность применяемого b-блокатора и чем меньше используемая доза. Следовательно, правильный выбор b-блокатора у больных АГ, ИБС или сердечной недостаточностью с сопутствующими хроническими обструктивными заболеваниями легких позволит повысить эффективность лечения сердечно–сосудистых заболеваний, не ухудшая при этом течение хронических заболеваний легких.
Источник
Бронхиальная астма представляет собой хроническую патологию, развитие которой могут спровоцировать различные факторы, как внешние, так и внутренние. Люди, которым был диагностирован этот недуг, должны пройти комплексный курс медикаментозной терапии, которая позволит устранить сопровождающую симптоматику. Любое лекарство от бронхиальной астмы должен назначать только узкопрофильный специалист, которым была проведена комплексная диагностика и выявлена причина развития этой патологии.
Метод лечения бронхиальной астмы
Каждый специалист при терапии бронхиальной астмы использует различные лекарства, в частности препараты нового поколения, которые не имеют слишком серьезных побочных эффектов, более эффективны и лучше переносятся больными. Для каждого пациента аллерголог в индивидуальном порядке подбирает схему лечения, которая включает не только таблетки от астмы, но и лекарства, предназначенные для наружного применения – ингаляторы.
Специалисты придерживаются следующих принципов при медикаментозной терапии бронхиальной астмы:
- Максимально быстрое устранение сопровождающей патологическое состояние симптоматики.
- Предупреждение развития приступов бронхиальной астмы.
- Оказание помощи больному при нормализации дыхательных функций.
- Сведение к минимуму количества лекарственных средств, которые необходимо принимать для нормализации состояния.
- Своевременное проведение профилактических мероприятий, направленных на предупреждение рецидивов.
Форма выпуска препаратов
 Основная часть лекарств от астмы используется в виде:
Основная часть лекарств от астмы используется в виде:
- Аэрозолей, подаваемых с помощью ингалятора. Данный способ считается наиболее быстрым и эффективным, поскольку действующее вещество за секунды доставляется непосредственно к трахее и бронхам. Оказывается местное действие, поэтому значительно снижаются воздействие на остальные органы и риск побочных явлений. Используются меньшие, по сравнению с другими видами, дозы лекарственного вещества. Ингаляции незаменимы для купирования приступа бронхиальной астмы.
- Таблеток и капсул. Применяются преимущественно для длительного систематического лечения бронхиальной астмы.
Список лекарств для лечения бронхиальной астмы
Весь список препаратов от бронхиальной астмы можно разделить на две большие группы:
- Для купирования приступа бронхиальной астмы. Применяют бронхорасширители. Астматические лекарства этой группы бесполезны для устранения болезни, однако незаменимы при приступе, мгновенно снимая жизнеугрожающие симптомы.
- Для лечения бронхиальной астмы. Систематическая лекарственная терапия бронхиальной астмы подразумевает приём лекарств не только во время обострений, но и в спокойные периоды. Лекарства данной группы бесполезны во время приступа, поскольку действуют медленно, постепенно снижая чувствительность слизистых к действию аллергенов и инфекций. Врачи назначают следующие средства:
- бронхорасширяющие длительного действия;
- противовоспалительные лекарства: стабилизаторы мембран тучных клеток и гормоносодержащие (глюкокортикостероиды) в сложных случаях;
- антилейкотриеновые;
- отхаркивающие препараты и муколитики;
- нового поколения.
Названия всех лекарств приведены с ознакомительной целью! Не занимайтесь самолечением.
Базисные препараты от бронхиальной астмы
 Такая группа лекарств задействуется пациентами для ежедневного применения с целью купирования сопровождающей бронхиальную астму симптоматики, и предотвращения новых приступов. Благодаря проведению базисной терапии больные испытывают существенное облегчение.
Такая группа лекарств задействуется пациентами для ежедневного применения с целью купирования сопровождающей бронхиальную астму симптоматики, и предотвращения новых приступов. Благодаря проведению базисной терапии больные испытывают существенное облегчение.
К базисным препаратам, которые способны купировать воспалительные процессы, устранить отечность и другие аллергические проявления, относятся:
- Ингаляторы.
- Антигистамины.
- Бронхолитики.
- Кортикостероиды.
- Антилейкотриеновые лекарства.
- Теофиллины, оказывающие продолжительное терапевтическое действие.
- Кромоны.
Лекарственные препараты применяются в комплексе для постоянного воздействия на организм человека.
Негормональные антигистаминные средства или кромоны при бронхиальной астме
 Негормональные лекарственные средства являются более безвредными, чем глюкокортикостероидные аналоги, однако их действие может быть значительно слабее.
Негормональные лекарственные средства являются более безвредными, чем глюкокортикостероидные аналоги, однако их действие может быть значительно слабее.
К группе кромонов относятся:
- Тайлед — активное вещество недокромил натрия;
- Интал — активное вещество кромогликат натрия.
Препараты используются при интермиттирующей и легкой форме бронхиальной астмы. Режим приема заключается в двух вдохах от 4 до 8 раз в сутки; при значительных улучшениях врач может снизить количество использований препаратов до двух вдохов 2 раза в сутки.
Средство Интал противопоказан к использованию в случаях применения Амброксолома и Бромгексинома, в то время как Тайлед не следует принимать детям до 12 лет.
Гормональные средства от бронхиальной астмы
Кортикостероиды – обширная группа препаратов с противовоспалительными свойствами.
По механизму воздействия можно выделить две подгруппы медикаментов:
- Лекарства, участвующие в регулировании процессов белков, жиров и углеводов, а также нуклеиновых кислот. Активными веществами этой подгруппы принято считать кортизол и кортикостерон.
- Средства, имеющие минеральный состав, что повышает эффективность воздействия на процессы водного и солевого баланса. Активным веществом подгруппы принято считать альдостерон.
Активные вещества кортикостероидных препаратов проникают через мембранный аппарат, после чего воздействуют на ядерные структуры клеток. Одной из наиболее важных функций лекарств этого ряда является противовоспалительное действие, приводящее к расслаблению гладкой мускулатуры при бронхиальной астме. Участвуя в образовании сурфактантов (структурных компонентов поверхности альвеол), кортикостероидные лекарства предупреждают развитие ателектаза и коллапса.
Встречаются следующие формы лекарств:
- ингаляционные глюкокортикостероидные гормоны: крупная форма препаратов, обладающих выраженным противовоспалительным действием, приводящим к снижению частоты приступов бронхиальной астмы; отличаются меньшим числом побочных эффектов при использовании, чем аналоги в таблетках;
- глюкокортикостероидные гормоны в таблетках: назначаются при неэффективности ингаляционной формы препаратов.
Препараты в таблетках принимаются только в случае тяжелого состояния больного.
Ингаляционные глюкокортикостероидные гормоны
К группе применяемых во время бронхиальной астмы, базисным ингаляционным глюкокортикостероидным препаратам относятся:
- Будесонид;
- Пульмикорт;
- Бенакорт;
- Беклометазона дипропионат;
- Кленил;
- Насобек;
- Беклоджет;
- Альдецин;
- Бекотид;
- Беклазон Эко;
- Беклазон Эко Легкое Дыхание;
- Флутиказона пропионат;
- Фликсотид;
- Флунизолид;
- Ингакорт.
Каждый препарат имеет индивидуальный режим использования и дозировку, назначаемую лечащим врачом с учетом состояния пациента.
Глюкокортикостероидные гормоны в таблетках
К применяемым глюкокортикостероидным препаратам, выпускаемым в форме таблеток, относятся:
- Преднизолон;
- Метилпреднизолон;
- Метипред.
 Применение препаратов в форме таблеток не исключается продолжение терапии предшествующими базисными лекарствами в высокой дозировке.
Применение препаратов в форме таблеток не исключается продолжение терапии предшествующими базисными лекарствами в высокой дозировке.
Перед назначением сильнодействующих глюкокортикостероидов проводится обследование для выявления причины неэффективности предшествующей терапии ингаляционными формами лекарств. Если причиной низкой эффективности является несоблюдение рекомендаций врача и инструкции применения ингаляций, первостепенной задачей становится устранение нарушений ингаляционной терапии.
В отличие от других препаратов, гормоны в форме таблеток используются кратковременными курсами в период обострений для исключения развития тяжелых побочных эффектов.
Также кроме таблеток при системном лечении бронхиальной астмы встречается назначение суспензий и инъекций (Гидрокортизон) препаратов.
Антилейкотриеновые препараты
При длительном воздействии аспирина и негормональных противовоспалительных средств (НПВП) возможно нарушение синтеза арахидоновой кислоты. Патология может иметь приобретенный или наследственный характер, однако и в том, и другом случае способна привести к появлению выраженных бронхоспазмов и аспириновой форме бронхиальной астмы.
Каждый препарат обладает рядом индивидуальных свойств, зависящих от состава лекарства, механизма воздействия и ингибируемых протеинов.
К группе относятся следующие лекарственные средства:
- Зилеутон — средство, ингибирует синтез оксигеназ и сульфидных пептидов, предотвращает приступы спазматического характера при потреблении аспириносодержащих препаратов или вдыхании охлажденного воздуха, устраняет одышку, кашель, признаки свистящих хрипов и болей в грудной области;
- Аколат — оказывает выраженное противоотечное действие, снижая риск сужения просветов в бронхах;
- Монтекуласт — селективный блокатор рецепторов, основной функцией которого является остановка спазмов в бронхах, проявляет высокую эффективность при сочетании с глюкокортикостероидами и дилататорами;
- Аколат — препарат в таблетках, активным веществом которого является зафирлукаст, улучшает функции внешнего дыхания и общее состояние пациента;
- Сингуляр — лекарственное средство, включающее активное вещество монтелукаст для оказания антилекотриенового действия и уменьшения частоты приступов.
В большинстве случаев современного лечения антагонисты лейкотриенов применяются для улучшения состояния при аспириновой бронхиальной астме.
Симптоматическое лечение лекарствами
Кроме базисных мер лечения бронхиальной астмы в случае обострения необходимо принимать лекарства для устранения сопровождающих симптомов патологии — бронходилататоры. Бронходилататоры – препараты, способствующие увеличению просветов в бронхах и облегчению состояния во время приступов бронхиальной астмы.
Бронходилататоры длительного действия или β-адреномиметики
 Препараты, обладающие способностью к длительному действию при расширении просветов в бронхах, имеют название β-адреномиметики.
Препараты, обладающие способностью к длительному действию при расширении просветов в бронхах, имеют название β-адреномиметики.
К группе относятся следующие лекарственные средства:
- содержащие активное вещество формотерол: Оксис, Атимос, Форадил;
- содержащие активное вещество салметерол: Серевент, Сальметер.
Препараты используются строго по инструкции.
Бронходилататоры короткого действия группы β2-адреномиметиков
Бета-2-адреномиметики – аэрозольные препараты, начинающие действовать против признаков удушья спустя 5 минут после применения. Препараты выпускаются в виде аэрозолей, однако для более эффективного лечения бронхиальной астмы специалисты рекомендуют использовать аппарат для ингаляций – небулайзер для устранения недостатков основной методики, связанной с оседанием до 40% лекарства в носовой полости.
При бронхиальной астме используются лекарства:
- содержащие активное вещество фенотерол: Беротек, Беротек Н;
- Сальбутамол;
- Вентолин;
- содержащие активное вещество тербуталин: Бриканил, Айронил СЕДИКО.
Группа лекарственных средств используется при недостаточном действии базисной терапии для быстрого устранения приступов.
В случае непереносимости бета-2-агонистов возможно использование холинолитиков, примером которых является препарат Атровент. Также Атровент используется в сочетании с β2-адреномиметиком Беротеком.
Бронходилататоры группы ксантинов
Группа ксантинов – препараты от астмы, обширно применяемые с начала XX века.
Для лечения тяжелых приступов астмы при неэффективности базисных средств используются:
- Теофиллин (Теопек, Теотард, Вентакс);
- Эуфиллин;
- Теофиллина и Этилендиамина (Аминофиллин);
- Бамифиллин и Эликсофеллин.
Лекарства, содержащие ксантины, воздействуют на мышцы, выстилающие дыхательные пути, приводя к расслаблению и остановке приступа бронхиальной астмы.
Антихолинергетики
 Антихолинергетики – группа препаратов, способствующая расслаблению структур гладкомышечных тканей во время приступов кашля. Также лекарства расслабляют мускулатуру кишечника и других систем органов, что позволяет их использовать при лечении множества тяжелых заболеваний.
Антихолинергетики – группа препаратов, способствующая расслаблению структур гладкомышечных тканей во время приступов кашля. Также лекарства расслабляют мускулатуру кишечника и других систем органов, что позволяет их использовать при лечении множества тяжелых заболеваний.
Для лечения бронхиальной астмы используются:
- Сульфат атропина;
- Аммоний четвертичный (неадсорбируемый).
Лекарственные средства обладают рядом противопоказаний и побочных эффектов, из-за чего их назначение определяет только лечащий врач.
Антибиотики и муколитики
Для устранения застоев мокротных масс, восстановления дыхания и уменьшения выраженности одышки применяются муколитические средства:
- Лазолван;
- Амбробене;
- Амброксол;
- Муколван.
Средства выпускаются в разных формах, в том числе и для введения инъекций.
В случае обострения бронхиальной астмы на фоне развития вирусной или бактериальной инфекции также необходимо применение противовирусных, антибактериальных и жаропонижающих средств, однако использование пенициллинов или сульфаниламидов астматикам запрещается.
Для борьбы с инфекцией больным бронхиальной астмой стоит использовать антибиотики ряда:
- цефалоспоринов;
- макролидов;
- фторхинолонов.
Прием любого дополнительного препарата должно быть своевременно обговорено с лечащим врачом.
Комбинирование нескольких средств
Правильное сочетание лечебных средств в период лечения бронхиальной астмы – одна из важнейших ступеней на пути к улучшению состояния. Лекарства воздействуют на сложные биохимические процессы организма, именно поэтому к комбинированию лекарственных средств необходимо относиться очень внимательно.
Терапевтические схемы для улучшения общего состояния ступенчатым методом:
- Первая ступень: этап, на котором наблюдаются слабые приступы нерегулярного характера. На этом этапе не применятся системное лечение, но используются лекарства базового комплекса из группы негормональных аэрозолей.
- Вторая ступень: количество приступов бронхиальной астмы до нескольких в месяц, легкое течение болезни. Как правило, врач назначает использование препаратов ряда кромонов и адреномиметиков короткого действия.
- Третья ступень


