Прибор для диагностики гайморита

Last updated Фев 14, 2018
Учёные Томского политехнического университета разрабатывают прибор для диагностики гайморита и прочих синуситов. Причём их изобретение гораздо точнее, дешевле и безопаснее аналогов.
Что такое синусит?
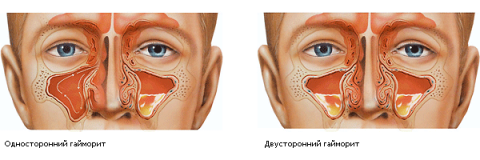
Синусит – это воспаление слизистой в одной или нескольких носовых пазух. Чаще всего это происходит в наиболее крупных – гайморовых пазухах, которые находятся в верхней челюсти наиболее близко к носовой полости. Эта разновидность синусита называется гайморитом.
При гайморите человек ощущает боль в области лица, вокруг носа и в самом носу. Насморк, нос заложен. Наблюдаются слабость и повышенная утомляемость. Иногда поднимается температура.
Лечится это промыванием носовых пазух. Иногда назначаются антибиотики.
Если начать лечение вовремя, синусит совсем не опасен. Но вот, если запустить его, могут возникнуть опасные для жизни осложнения. Такое случается чаще всего из-за того, что болезнь вовремя не смогли выявить.
Существующие проблемы диагностики
На сегодняшний день наиболее распространённый способ диагностики синуситов – рентгенография. Но этот метод имеет ряд недостатков. Во-первых, пациент подвергается вредному ионизирующему облучению. Во-вторых, рентгеновский снимок – это статичная картинка, не позволяющая оценить состояние органа в движении. И в-третьих, рентгенография очень неточная по сравнению с другими методами диагностики.
Гораздо более точный метод – компьютерная томография. Но эта процедура очень дорогостоящая. К тому же она, как и рентген, противопоказана беременным, и её трудно проводить пациентам с избыточным весом.
Казалось бы, идеальный вариант – ультразвуковая диагностика. УЗИ абсолютно безопасно, позволяет заглянуть внутрь организма в режиме реального времени, но даёт не очень точную информацию. Кроме того, цена УЗИ-аппарата даже класса ниже среднего находится где-то в районе 2 миллионов рублей. Однаконоваторы решили сделать ставку именно на УЗИ, решив все проблемы этого метода диагностики.
Убрали всё лишнее
Инициатива изначально принадлежала фирме-производителю медицинской техники из города Омска. Предприниматель, имя которого разработчики не называют, направил запрос на кафедру медицинской и промышленной электроники Томского политехнического университета на создание ультразвуковой методики, диагностирующей гайморит с повышенной точностью, которую можно будет использовать в простом и дешёвом устройстве.
Инженеры взяли за основу самый стандартный УЗИ-аппарат. Чтобы удешевить его, они просто избавились от всего лишнего. В итоге они оставили всего одну функцию – обнаруживать жидкость в носовой пазухе.
Принцип прост. Сигнал от прибора доходит до границы между воздухом и жидкостью, отражается, и прибор фиксирует отражённый сигнал. Больше прибор ничего не умеет, но от него больше ничего не требуется, а его стоимость снижается во много раз по сравнению с полноценным УЗИ-аппаратом.

Повышенная точность
Далее перед учёными встала задача повысить точность исследования. Обычно точность УЗИ снижается потому, что прибор фиксирует не весь отражённый сигнал. Начало эхоимпульса теряется из-за посторонних шумов.
Томские учёные придумали способ решить эту проблему. Вместо одного сигнала прибор посылает сразу три эхоимпульса разной частоты. Далее при помощи математических вычислений сопоставляет данные, полученные от каждого. Погрешность такого исследования получается просто микроскопической.

Текущее состояние прибора
В данный момент завершается тестирование прототипа прибора. Он состоит из датчика сигнала, устройства, преобразующего эхоимпульс в цифровой вид и прибора для передачи данных. Вместо экрана, визуально отображающего орган, он оснащён маленьким дисплеем, который показывает в процентах объём жидкости в пазухе.
Как поясняют учёные, в финале устройство будет очень компактным, с габаритами не более 20 сантиметров. А самое главное – дешёвым и доступным.
Источник
Диагностика и дифференциальная диагностика воспалительного процесса в верхнечелюстных пазухах – это несколько следующих друг за другом диагностических этапов. Грамотно провести необходимое обследование, поставить правильный диагноз и назначить состоятельное лечение может только квалифицированный врач-оториноларинголог.
При малейшем подозрении на то, что надоевший насморк перестал быть «простым насморком», обращайтесь за помощью к ЛОР-врачу. Берегите свое здоровье, никогда не полагайтесь на «авось» и не занимайтесь самодиагностикой и самолечением!
Анамнез заболевания и жалобы больного
ЛОР-врач начинает диагностировать заболевание с расспроса больного. При подозрении на гайморит он выясняет, как давно появились признаки болезни. Они подробно описаны в разделах «Острый гайморит» и «Хронический гайморит». Доктор спрашивает, какие заболевания (грипп, бактериальные инфекции и др.) предшествовали появлению симптомов, и отмечались ли подобные состояния ранее.
Врач выслушивает жалобы пациента, выясняет условия его жизни и профессиональной деятельности, наличие склонности к аллергии, сопутствующих заболеваний и очагов хронической инфекции в организме. На основе полученной информации доктор делает предварительные выводы о возможных причинах становления болезни, остром или хроническом течении ее, о наличии или отсутствии факторов, способствующих развитию патологического процесса.
Осмотр и пальпация

При осмотре наружного носа и мест проекции на лице гайморовых синусов врач выявляет наличие или отсутствие отечности мягких тканей, припухлости век, мацерации (размягчения и набухания) кожи верхней губы и ноздрей, выпячивания глазных яблок и пр. Пальпация (прощупывание) передних стенок верхнечелюстных пазух слева и справа от носа и точек выхода средних ветвей тройничного нерва при гайморите и у взрослых, и у детей вызывает болезненные ощущения. Могут быть увеличены близлежащие лимфатические узлы (подчелюстные и глубокие шейные).
Риноскопия и ее виды

Риноскопией называется метод осмотра полости носа при помощи специальных инструментов и искусственного освещения.
Разновидности риноскопии таковы:
- передняя риноскопия, во время которой врач при помощи металлического носового зеркала (носорасширителя) осматривает справа, а затем слева преддверие носа, носовую перегородку, слизистую оболочку, передние отделы носовых раковин и носовых ходов. Он просит больного наклонить голову вперед, вправо, влево или слегка откинуть назад. Процедура не сопровождается болевыми ощущениями.
При остром гайморите врач выявляет гиперемию и припухлость слизистой, гной в среднем носовом ходе. Гнойного экссудата может и не быть, например, при полном закрытии соустья пазухи с полостью носа. При хроническом гайморите все эти признаки выражены менее ярко;
- средняя риноскопия выполняется под местной анестезией, так как врач использует носовое зеркало с длинными уплощенными створками. Он вводит инструмент сначала в обонятельную щель, а затем поочередно в средний и нижний носовые ходы.
Доктор оценивает состояние слизистой оболочки средних отделов полости носа, изучает анатомические структуры (выводные отверстия придаточных пазух, отверстие слезно-носового канала и пр.), выявляет патологию (полипозные разрастания, гнойные выделения, отечность и пр.).
При осмотре маленьких детей ЛОР-врач вместо носорасширителя использует ушную воронку подходящего диаметра;
- задняя риноскопия проводится с целью детального рассмотрения задних отделов полости носа при помощи шпателя и специального круглого зеркала на длинной ручке.
Так как она выполняется через рот, доктор параллельно изучает полость рта (язык, зубы, десны и пр.) и все стенки носоглотки. Во время процедуры он оценивает состояние слизистой оболочки, осматривает хоаны, задний отдел перегородки носа, задние края носовых раковин и задние отделы носовых ходов. Врач видит экссудат в носоглотке, анатомические дефекты и аденоидные разрастания, если таковые имеются.
У взрослых задняя риноскопия вызывает неприятные ощущения. У детей выполнить эту манипуляцию не всегда удается даже опытным докторам.
Исследование дыхательной и обонятельной функций носа
Эти функции врач изучает, закрывая поочередно каждую ноздрю, прижимая крыло носа к носовой перегородке. По отклонению ватной пушинки, поднесенной к свободной ноздре, он оценивает степень проходимости воздуха через носовые ходы. При гайморите носовое дыхание обычно затруднено или отсутствует.
Для оценки обоняния врач подносит к свободной ноздре флакон с пахучим веществом (уксусная кислота, нашатырный спирт и др.). Больной с гайморитом плохо ощущает запахи, то есть обоняние понижено (гипосмия), или совсем не определяет запахи, то есть обоняние отсутствует (аносмия).
Диафаноскопия
Диафаноскопия – это просвечивание гайморовых пазух при помощи прибора диафаноскопа, представляющего собой трубку с лампочкой на конце. Исследование врач проводит в темном помещении с зеленой подсветкой. Он вводит лампочку в полость рта больному, направляя световой пучок на твердое небо. Пациент зажимает трубку губами. У здорового человека на лице появляются симметричные пятна красноватого цвета, и он видит обоими глазами свет одинаковой яркости. Это подтверждает хорошую воздушность верхнечелюстных синусов.
Метод особенно информативен при одностороннем гайморите. Врач отмечает затемнение половины лица на стороне пораженной пазухи, а больной не видит света на этой стороне.
Рентгенологические исследования таковы

- Рентгенография гайморовых пазух выполняется в нескольких проекциях, для чего применяются различные укладки больного по отношению к поверхности рентгеновской пленки и направлению рентгеновского луча. Контрастность изображения на снимке обеспечивают различные по плотности среды (костная ткань, воздух, слизистая оболочка и др.).
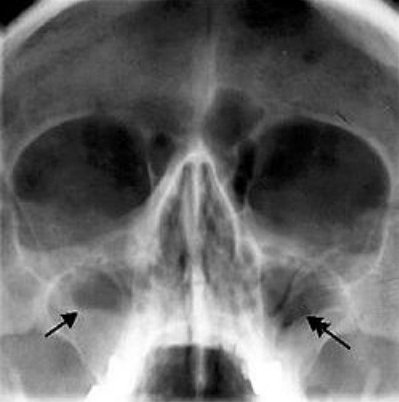
В норме заполненные воздухом верхнечелюстные пазухи при гайморите дают на снимке затемнения. Степень выраженности их зависит от характера экссудата (серозный или гнойный), находящегося в пазухах. На снимках врач видит размеры гайморовых синусов, патологические образования в них. Он может оценить состояние костных стенок пазух и мягких тканей лица, увидеть аномалии развития.
- Рентгенография с введением контрастного вещества (йодолипол) позволяет более детально оценить состояние слизистой оболочки, выстилающей синусы, увидеть объемные образования в них. Рентгеноконтрастное вещество врач вводит в пазуху после диагностической пункции и промывания. Он просит больного сделать несколько покачиваний головой в разные стороны для равномерного распределения контраста. После этого выполняется серия снимков. Утолщение слизистой оболочки, затемнение пазухи, горизонтальный уровень жидкости в ней – рентгенологические признаки, позволяющие заподозрить или диагностировать гайморит.
- Электрорентгенография – исследование, при котором функцию рентгеновской пленки выполняет покрытая слоем селена металлическая пластина. На ней получается скрытое изображение, которое после обработки специальным порошком проявляется и переносится на лист бумаги. Пластина может быть использована более тысячи раз, поэтому стоимость электрорентгенографии намного ниже стоимости обычной рентгенографии.
- Крупнокадровая флюорография, посредством которой диагностика гайморита осуществляется во время массовых профилактических медосмотров населения.
Беременность является абсолютным противопоказанием для проведения любых рентгенологических исследований. Необходимость и возможность выполнения рентгенографии у детей с гайморитом в каждом конкретном случае определяет ЛОР-врач.
Ультразвуковое исследование
Другое название этого исследования – эхография. Метод основан на том, что ультразвуковые волны неодинаково отражаются от сред с различной плотностью. С помощью эхографии гайморовых пазух врач может установить факт наличия в них жидкости, увидеть плотные образования (полипы, опухоли и пр.) и утолщение слизистой оболочки.
КТ и МРТ

Компьютерная томография и магнитно-резонансная томография – современные методы обследования, при которых организм больного получает намного меньшую лучевую нагрузку, чем при рентгенографии. Но диагностика хронического гайморита и выявление острого процесса в верхнечелюстных пазухах, а также дифференциальная диагностика с другими заболеваниями обычно осуществляются без применения этих методик.
Назначаются КТ и МРТ в определенных ситуациях, а именно:
- у больного отсутствует эффект от получаемого лечения;
- пациенту противопоказано проведение рентгенологических исследований;
- у больного имеет место хроническое течение риносинусита;
- при подготовке пациента к оперативному вмешательству;
- при подозрении на опухоль в области гайморовых пазух.
Термография

Термография – перспективный метод диагностики гайморита у взрослых и детей, основанный на том, что любые тела, имеющие температуру выше абсолютного нуля, испускают инфракрасные лучи. Их интенсивность напрямую зависит от температуры этого тела. Зарегистрированное и спроецированное на экран при помощи аппарата термовизора излучение называется термограммой. На ней врач наглядно видит локализацию патологического очага и может оценить степень выраженности воспаления.
Метод отличается высокой чувствительностью, поэтому по изменениям на термограммах, сделанных неоднократно во время лечения, доктор может объективно оценить эффективность проводимых лечебных мероприятий.
Разновидностью термографии является цветная термография, при которой об изменениях температуры поверхности тела в области гайморовой пазухи судят по изменению цвета особых жидких кристаллов.
Диагностическая пункция

Пункция или прокол верхнечелюстной пазухи – наиболее достоверный метод диагностики гайморита, позволяющий точно определить характер развившегося в синусе воспаления. Пункция с последующим промыванием пазухи с введением лекарственных препаратов является одновременно и эффективной лечебной процедурой. Подробно информация об этой диагностической манипуляции изложена в разделе «Лечение гайморита».
Прокол стенки пазухи у взрослых и у детей врач осуществляет под местной анестезией специальной иглой, которую вводит в нижний носовой ход. Неприятные ощущения пациент испытывает только в момент прокола костной стенки. В остальном процедура безболезненна.
По количеству и характеру (цвет, запах, консистенция и пр.) полученного в результате пункции экссудата врач делает предварительные выводы о том, какая форма гайморита имеет место. Подробно о формах и видах заболевания – в разделе «Классификация гайморита».
С помощью диагностической пункции доктор определяет емкость верхнечелюстного синуса и состоятельность дренажной функции анатомического соустья его с полостью носа. Наблюдая за изменениями этих показателей на фоне проводимого лечения, врач может судить о его эффективности.
Видео ЯМИК процедура. Важные аспекты:
ЛОР-врачи стараются не пунктировать гайморовы пазухи детям, не достигшим возраста 5–6 лет.
Эндоскопические методы диагностики
Диагностическая эндоскопия предназначена для выявления минимальных изменений слизистой оболочки носовой полости и гайморовых пазух на ранних стадиях. Это позволяет при лечении использовать щадящие методы инвазивной хирургии и максимально сохранять целостность всех анатомических структур.
Эндоскопия (синусоскопия) верхнечелюстной пазухи выполняется под местной анестезией. Доступ в полость врач осуществляет через отверстие, «просверленное» специальным инструментом в передней стенке пазухи, между корнями III и IV верхних зубов. С помощью введенного в пазуху эндоскопа врач тщательно осматривает ее стенки, оценивает состояние слизистой оболочки, при необходимости выполняет биопсию и прочие манипуляции.
Методы лабораторной диагностики
Оториноларингологи направляют на клиническое и биохимическое исследования крови и взрослых, и детей с гайморитом. Но выявленные изменения в анализах не являются специфическими для гайморита. Все они свидетельствуют в пользу имеющегося в организме воспалительного процесса.
Анализы крови на ВИЧ-инфекцию и содержание иммуноглобулинов врач назначает при подозрении на наличие у больного иммунодефицита, проявляющегося частыми рецидивами гайморита.
По результатам цитологического исследования отделяемого из носовых ходов доктор предположительно устанавливает происхождение гайморита (инфекционное, аллергическое или др.), о котором подробно читайте в разделе «Классификация гайморита».
Подсчет количества лейкоцитов в промывной жидкости, полученной в результате промывания гайморовых синусов, выполняют неоднократно. По изменению количества лейкоцитов врач судит об эффективности проводимого лечения.
По результатам исследования биологического материала, взятого из гайморовых пазух во время эндоскопии (биопсия), ЛОР-врач диагностирует злокачественные новообразования, гранулематозные заболевания, развившиеся на фоне гайморита, грибковую инфекцию и пр.
Бактериологическое исследование содержимого гайморовых пазух врач назначает для того, чтобы определить, к каким антибиотикам чувствительны высеянные микроорганизмы, и правильно подобрать лекарственные препараты.
Источник
Заболевание, при котором воспаляются придаточные пазухи, называется гайморитом (верхнечелюстным синуситом). У пациента отекает слизистая носовых ходов, в назальной полости скапливаются гнойные массы, болит переносица и крылья носа. Для постановки диагноза проводится комплексное обследование организма функциональными и лабораторными методами.
Цель диагностики при гайморите
При обследовании причин заложенности носа определяют форму, стадию, природу гайморита. Когда список симптомов обширный, проводят дифференциальную диагностику. Цель исследования – исключить такие диагнозы:
- бронхит (острый, хронический);
- бронхиальная, аллергическая астма;
- ОРВИ, простуда, грипп, парагрипп;
- аллергический ринит;
- муковисцидоз;
- гранулематоз Вегенера;
- синдром Картагенера;
- синдром Вискота-Олдрича.
Признаки воспаления гайморовых пазух
Если у больного пациента постоянно заложен нос, нарушено дыхание, гнусавый голос, температура тела 37-37,5 градусов, возникает подозрение на гайморит. Другие симптомы воспалительного процесса синусов такие:
- продолжительный насморк;
- боль придаточных пазух;
- отечность лица;
- гнойные выделения из носа;
- болевой синдром при повороте, наклоне головы;
- головные боли;
- зубная боль.
Методы диагностики гайморита
При симптомах синусита врач прощупывает опухшие гайморовы пазухи, проверяет плотность соседних лимфоузлов, проводит сбор данных анамнеза. Отоларинголог уточняет, какие хронические болезни есть в организме, и что за события предшествовали рецидиву (переохлаждение, инородное тело в носу и др.). Проводится функциональная диагностика.
Список методов диагностики гайморита в зависимости от формы, стадии заболевания:
- Риноскопия. Носовые ходы подсвечиваются для оценки структуры слизистой, проходимости, локализации очага воспаления.
- УЗИ. Определяются зоны скопления жидкости, утолщения слизистой гайморовых пазух.
- Рентгеноскопия. Устанавливаются форма и размеры пазух, места, где протекает воспалительный процесс.
- Компьютерная томография (КТ). Выполняется снимок с сагиттальным срезом для уточнения диагноза при симптомах осложненного синусита.
- МРТ (магнитно-резонансная томография). Рентгеновские снимки делаются при подозрении на опухоли и кисты назальной полости для назначения адекватного лечения.
- Эндоскопия. Определяется расположение воспалительного процесса, проходимость соустьев синуса.
- Лабораторные исследования (кровь, моча). Устанавливается стадия синусита, осложнения других ЛОР-органов и систем, схема лечения.
- Бактериологический посев. Выявляется характер возбудителя и его чувствительность к антибиотикам для взрослых и детей с целью его уничтожения.
- Биопсия. Прокол пазухи проводится при запущенном синусите, подозрении на злокачественные опухоли, гранулематозные болезни.
Лабораторные методы обследования
Характерные синдромы гайморита в анализах не выявляются. Врач может установить течение воспалительного процесса и его интенсивность. Обязательны такие исследования:
- общий и биохимический анализы крови;
- цитология слизи;
- бактериологическое;
- микроскопия экссудата;
- потовый тест (при подозрении на муковисцидоз).
При иммунодефицитных состояниях нужно сдать анализы на ВИЧ, иммуноглобулины.
Серологическое исследование определяет антитела, которые выработались в ответ на активность антигенов.
Анализ крови
Комплексная диагностика гайморита у взрослых и детей включает анализ крови. По его результатам определяется воспаление на разных стадиях заболевания, потенциальные осложнения, схема лечения.
Кровь берется из пальца или вены утром натощак. При активности вирусов развивается лимфоцитоз, бактерий – лейкоцитоз, аллергии – эозинофилия.
Показатели, подтверждающие диагноз гайморит, такие:
- содержание лейкоцитов – от 9х10⁹/л;
- С-реактивный белок при вирусной инфекции – до 40 мг/л, бактериальной – более 100 мг/л;
- уровень СОЭ (скорость оседания эритроцитов) – до 10 мм/час – у мужчин, 11-15 мм/час – у женщин;
- показатель моноцитоза – от 11%.
Цитологические исследования
При исследовании носовой слизи определяется ее клеточный состав. В назальную полость вводятся ватные турунды, после изымаются и исследуются под микроскопом. Подготовительные мероприятия не проводятся. Перед забором жидкости удаляются слизистые массы, корки. Симптомы гайморита такие:
- Базофилы, эозинофилы – при аллергической реакции.
- Нейтрофилы – характерны для острого синусита.
- Скачок эозинофилов и нейтрофилов – признак инфекционного процесса.
- Лимфоциты – повышаются при рините.
- Снижение нейтрофилов и эозинофилов – признак отсутствия гайморита.
Потовая проба
Для диагностики муковисцидоза диагностика синусита включает специфический тест на уровень хлорида и натрия в поту.
При патологии концентрация микроэлементов выше допустимых значений в 2-6 раз.
На участок кожи наносится медикамент, провоцирующий выделение пота. Сверху повязывается марля, которая впитывает выделяемую жидкость. Прохождение потового теста занимает 40-60 мин., не требует подготовки, проводится утром натощак.
Инструментальная диагностика гайморита
Чтобы оценить состояние верхних дыхательных путей и определить лечение синусита, в стационаре реализуются инструментальные методы, которые по характеру врачебных манипуляций бывают:
- Неинвазивные – УЗИ, КТ, МРТ, рентгенография, эндоскопия. Целостность тканей, слизистой гайморовых пазух после обследования не нарушена.
- Инвазивные – пункция, биопсия. Стерильными инструментами делается прокол, порез тканей. После нужна реабилитация.
Неинвазивные методы
Во время процедуры возникает дискомфорт. Обследование проводится без хирургического вмешательства, долгой реабилитации. Привлекает точность, информативность неинвазивных методов. При осложненном гайморите информация о болезни неполная. Для точного диагноза нужна комплексная диагностика.
Рентгенография
Это информативный метод диагностики, обязательный при подозрении на хронический гайморит. На специальном аппарате выполняется несколько проекций черепа. В норме, верхнечелюстные пазухи заполнены воздухом и на рентгеновских снимках выглядят как пятна.
При скоплении гнойного экссудата такие зоны уменьшаются или вовсе исчезают.
По проекциям носоподбородочного, визуализирующего, подбородочного синуса можно осмотреть фронтальные, околоносовые пазухи, решетчатый лабиринт. Если делать рентген с контрастным веществом, на мониторе показаны сосуды слизистой гайморовых пазух. Рентгеновский снимок выявляет такие патологии:
- новообразования больших размеров;
- перелом передней стенки синуса;
- нарушение пневматизации придаточных пазух.
Магнитно-резонансная томография
Этот метод определяет гайморит на начальной стадии. Снимки делаются во фронтальной, горизонтальной, сагиттальной проекциях. На экране видно пристеночное затемнение, новообразования.
МРТ стоит дороже рентгенографии, назначается при осложнениях гайморита (менингоэнцефалит).
Диагностику проводят при таких симптомах, патологиях:
- заложенность, кровоточивость из носа;
- искривление носовой перегородки;
- подозрение на опухоли;
- экссудат с кровавыми прожилками;
- скопление крови в назальной полости;
- симптомы невропатии (тик, перекос и онемение лица).
Для диагностики хронического синусита пациент находится в неподвижном положении внутри аппарата. Врач-диагност остается снаружи, управляет аппаратурой, делает снимки в нескольких проекциях. Информативность метода повышается в сочетании с КТ, иначе костные структуры не видны на экране.
МРТ не проводится при подозрении на аллергический, грибковый ринит.
Эндоскопическое исследование
Для определения хронического гайморита, исключения опухолевых процессов проводится эндоскопия (синусоскопия). Процедура проводится под наркозом. Эндоскоп – это трубка с камерой и лампочкой на конце, которая вводится в назальную полость для дальнейшего осмотра гайморовых пазух. Прибор вводится в естественное соустье синусов, для изучения состояния стенок придаточных пазух, визуализации новообразования.
Компьютерная томография
При диагностике хронического ринита и гайморита проводится КТ. С помощью ее можно оценить состояние назальной полости и околоносовых пазух перед операцией. Точность метода подтверждается при подозрении на доброкачественные, злокачественные опухоли ЛОР-органов. Выполняются послойные снимки черепа, показывающие такие патологии:
- полипы, кисты, опухоли синуса;
- пристеночное затмение (симптом грибковой, бактериальной инфекции);
- свищи, трещины, костные дефекты.
Инвазивные методы диагностики гайморита
Основные преимущества инвазивных методов – высокая информативность при диагностике осложненного, хронического гайморита, возможность лечения.
Суть диагностики гайморита заключается в хирургическом вмешательстве с целью забора материала для исследования.
Пункция гайморовой пазухи
Таким способом определяется характер скопившегося в синусе гноя и для назначения соответствующей схемы лечения. Процедура проводится для очищения медицинскими препаратами гайморовых пазух, устранения признаков воспаления. Взрослым и детям перед пункцией выполняется местная анестезия.
Метод используется при диагностике осложненного, хронического синусита.
Суть диагностики гайморита заключается в проколе стенки пазухи для забора материала с целью исследования.
После сеанса необходима реабилитация. Взрослые и дети жалуются на боль, дискомфорт, нарушение чувствительности. Дополнительное лечение не требуется.
Видео
Нашли в тексте ошибку?
Выделите её, нажмите Ctrl + Enter и мы всё исправим!
Внимание! Информация,
представленная в статье, носит ознакомительный характер. Материалы статьи не
призывают к самостоятельному лечению. Только квалифицированный врач может
поставить диагноз и дать рекомендации по лечению, исходя из индивидуальных
особенностей конкретного пациента.
Источник

