Причины госпитализации при астме

Бронхиальная астма — хроническое заболевание дыхательных путей. Вследствие патологического процесса в органах дыхания под действием неблагоприятных факторов развивается обструкция — сужение просвета бронхов. Приступы удушья в результате спазма бронхов и отека слизистой сопровождаются кашлем, хрипами, бледностью. Заболевание протекает с обострениями, состояние пациента и периодичность приступов зависит от тяжести и формы заболевания. Но нарушение функции дыхания, хотя и менее выраженное, присутствует даже в межприступный период.
Почему нужно обращаться к врачу
Пациенты с диагностированной болезнью должны находиться под постоянным наблюдением специалистов, госпитализация при бронхиальной астме необходима при обострении заболевания, а также при отсутствии эффекта от лечения, проводимого амбулаторно. При отсутствии квалифицированной помощи существует риск развития осложнений, среди которых возможны эмфизема легких, развитие пневмосклероза, ателектазы и даже спонтанного пневмоторакса. В результате гипоксии во время приступов и изменения легочной ткани возможно развитие сердечно-легочной недостаточности, которая, в свою очередь, еще больше осложняет течение бронхиальной астмы. Кроме того, при развитии астматического статуса, при котором приступы удушья практически постоянны, существует риск летального исхода.
Причины бронхиальной астмы
В основе изменений в бронхах — реакция организма, когда в результате попадания аллергена запускается сложная иммунная реакция, вследствие которой нарушается структура и функция бронхов, слизистая отекает, характер бронхиального секрета также изменяется, он приобретает вязкость, труднее отделяется и закупоривает бронхиальный просвет. Человек при этом испытывает трудности с дыханием.
- Самыми неблагоприятными факторами, которые способны привести к развитию болезни, считаются аллергены: пыль, частицы насекомых или эпидермиса животных, споры, пыльца растений, определенные лекарства, пища и продукты химического производства.
- В основе инфекционно-аллергической формы астмы лежат инфекционные процессы в организме: бронхиты, синуситы, респираторные инфекции и др. Микроорганизмы и продукты их жизнедеятельности способны взять на себя роль аллергена.
- Отягощенная наследственность — риск развития болезни возрастает, если среди близких родственников есть люди с аналогичной проблемой либо страдающие аллергологическим заболеванием.
- Переохлаждение, стресс, физическая нагрузка, неблагоприятные погодные условия также отрицательно отражаются на состоянии человека.
Что мы предлагаем — наши услуги
- Симптоматическое лечение бронхиальной астмы зависит от тяжести заболевания, а также наличия обострения. Если аллерген идентифицирован, то в период ремиссии рекомендовано проведение специфической гипосенсибилизации, направленной на снижение реакции организма на конкретный аллерген. Кроме того, для предотвращения обострения, а также в том случае, когда аллерген не выявлен, показаны антигистаминные средства, проводится базисная терапия ингаляционными препаратами, рекомендованы иммуннокорригирующие средства и др. — тактика лечения определяется только индивидуально. При приступе усилия направлены на облегчение состояния пациента, с целью восстановления дыхательной функции назначаются бронхорасширяющие препараты, средства для улучшения отхождения мокроты и т.д. Пациент должен находиться под постоянным контролем врача. В некоторых случаях может понадобиться неотложная помощь. Кроме того, важной частью терапии является физиотерапевтическое лечение, лечебная физкультура, своевременная санация очагов инфекции.
- Диагностика. Для назначения качественной терапии пациент должен пройти детальное обследование. Нашим пациентам доступны все необходимые методы диагностики: рентгенография, спирометрия, пикфлоуметрия, биохимические и иммунологические исследования, а также проведение аллергологических тестов для определения причины бронхиальной астмы.
Почему лучше обратиться к нам
- Индивидуальный подход. Для нас нет больных с одинаковой болезнью, для каждого пациента мы подбираем методы лечения строго индивидуально, с учетом формы и течения болезни, наличия сопутствующих заболеваний и имеющихся осложнений. Также при назначении терапии учитывается переносимость пациентом лекарственных препаратов.
- Высокое качество лечения. Терапия назначается только после детального обследования, которое можно пройти в клинике в максимально короткие сроки. На основании проведенного обследования будет назначено лечение, в ходе которого используются самые современные и эффективные методы. При лечении мы используем только препараты последнего поколения, эффективность которых подтверждена практикой. В стадии ремиссии возможно амбулаторное лечение или пребывание пациента на дневном стационаре. При развитии приступа пациент в течение нескольких минут будет госпитализирован в клинику с лучшими в своей специализации врачами.
- Наши специалисты — врачи высшей категории с многолетним опытом работы, также в коллективе — кандидаты и доктора наук. В лечении пациента задействованы опытные врачи разных специализаций: пульмонологи, аллергологи, отоларингологи, физиотерапевты и др.
Бронхиальная астма — одно из самых сложных заболеваний, которым страдают и взрослые, и дети. Чувствительность к изменению погодных условий, зависимость от стресса или физической нагрузки, наличие аллергенов и другие неблагоприятные факторы способны спровоцировать приступ в любое время. Течение болезни состоит из обострений и ремиссий, но при соблюдении профилактических мер можно добиться длительной ремиссии. Не откладывайте посещение врача, обращайтесь к нам в любое время, не ожидая ухудшения состояния здоровья, и тогда есть шанс свести риск осложнений к минимуму!
Источник

Бронхиальная астма — хроническое заболевание, для которого характерен воспалительный процесс в бронхах. Обострение астмы может случиться в любой момент.
В этом и заключается коварство заболевания, когда на фоне практически полного отсутствия симптомов снова возникает состояние удушья. Очень важно в этом случае не тянуть с лечением бронхиальной астмы и при малейшем намеке на обострение сразу же обратиться к лечащему врачу.
Особенности течения бронхиальной астмы
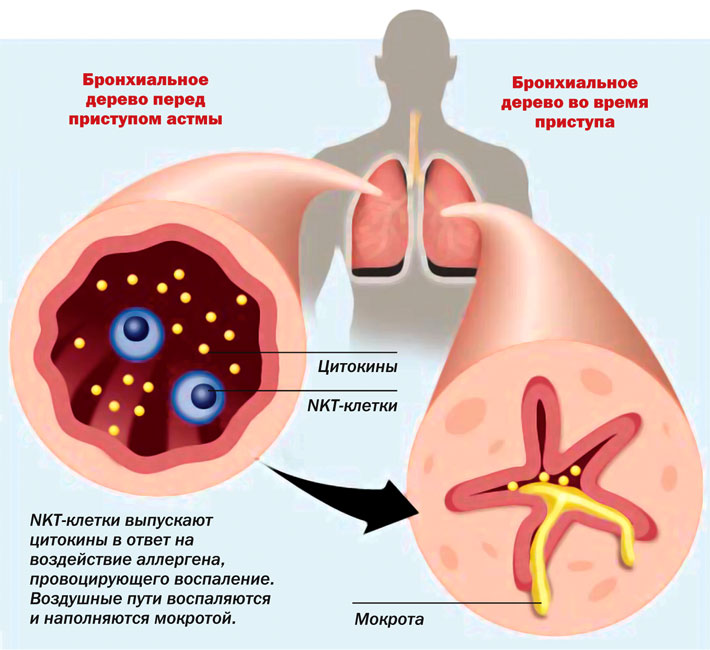
Течение бронхиальной астмы не отличается стабильностью. Длительный период ремиссии, когда человек чувствует себя полностью здоровым, внезапно сменяется тяжелейшим состоянием, связанным с высоким риском смерти.
Для обострения данной патологии характерен ряд симптомов:
- неприятные, болезненные ощущения в груди;
- при прослушивании бронхов отчетливо слышны хрипы;
- проблемы с дыханием (из-за отека тканей);
- возможно отхождение прозрачной мокроты;
- постоянная усталость, упадок сил;
- нарушение сердечного ритма;
- ощущение нехватки воздуха для нормального дыхания.
Если бронхиальная астма имеет аллергическую природу, возможен ринит, слезотечение и кожные высыпания.
Причины обострения астмы и факторы риска
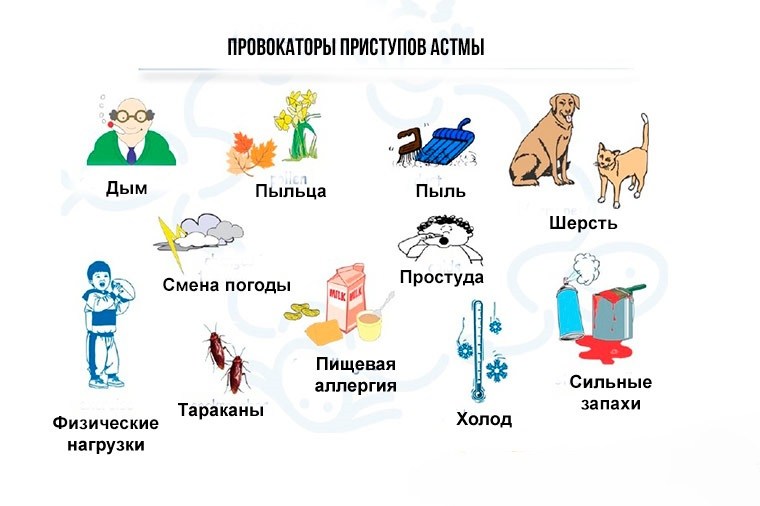
Несмотря на то что обострения астмы сложно предсказать, есть ряд факторов, влияющих течение болезни.
Основные причины ухудшения состояния больного:
- Весной, когда начинается цветение, в воздухе увеличивается содержание аллергенов. Также бытовая пыль, выделения или шерсть животных, сильные запахи – все это может спровоцировать обострение болезни.
- Слишком холодный воздух.
- Табачный дым — очень сильный раздражающий фактор.
- Пищевая аллергия. Употребление в пищу продуктов, способных вызвать аллергию, может спровоцировать приступ.
- Испарения химических веществ (краски, лака, ацетона).
- Разнообразные инфекционные болезни, вызывающие воспаление дыхательных путей.
- Хронические болезни легких.
- Психогенные факторы, такие как стресс, депрессия.
- Слишком интенсивная физическая нагрузка.
У пациента с диагнозом «бронхиальная астма» бронхи очень остро реагируют на любые раздражающие факторы. Вредное вещество в концентрации, которую здоровый человек перенесет без проблем, у астматика может вызвать сильнейший приступ.
Несмотря на то что желательно избегать всех провоцирующих факторов, не всегда это возможно. Нельзя закрыться в доме на весь период цветения, сложно оградить себя от стресса, невозможно зимой не дышать морозным воздухом. Но больной астмой должен стараться по мере сил и возможностей свести к минимуму воздействие вызывающих приступ факторов.
Виды, степени тяжести и симптомы обострений
Выделяют несколько степеней обострения бронхиальной астмы. Для того чтобы точно определить тяжесть состояния, проводится обследование.
Оценивается самочувствие больного, изучается анамнез, а также назначается ряд тестов. Особое внимание обращают на частоту сердечных сокращений, давление и насыщение крови кислородом.
В зависимости от выраженности признаков выделяют 4 степени тяжести обострения бронхиальной астмы.
- Легкая форма. В состоянии покоя, а также при незначительных нагрузках пациент чувствует себя нормально. При длительных прогулках возникает одышка. Это состояние не мешает пациенту говорить. Также при этой степени обострения возможно незначительное возбуждение и тахикардия. Частота сердечных сокращений не превышает 100 ударов/минуту, ПСВ (пиковая скорость выдоха) — около 80%, насыщение кислородом крови не ниже 95%.
- Среднетяжелое. При этом состоянии у пациента снижается физическая активность. Произносить длинные предложения становится затруднительно, больной старается ограничиться отдельными короткими фразами. Состояние возбужденное, пульс учащен (достигает 120 ударов в минуту). При выдохе и кашле отчетливо прослушиваются свистящие хрипы. ПСВ после применения лекарства (бронхолитика) равна примерно 60%. Также наблюдается снижение сатурации и парциального давления кислорода в крови.
- Тяжелое обострение. Пациенту для поддержания удовлетворительного самочувствия необходимо серьезно ограничить физическую активность. Одышка может наблюдаться даже в состоянии покоя. Разговор поддерживать практически невозможно. Пациент ограничивается отдельными словами. Пульс значительно возрастает и превышает 120 ударов в минуту. Наблюдается сильно возбуждение. ПСВ падает ниже 60%. Давление кислорода в крови падает настолько, что может появиться цианоз. Сатурация не превышает 90%.
- Обострение, угрожающее жизни. Самая тяжелая степень приступа бронхиальной астмы. Состояние пациента обостряется начинающимся удушьем. Приступ может начаться в состоянии полного покоя. Пациент практически не может говорить. Одышка и поверхностное дыхание наблюдаются постоянно. Хрипов нет. Возможны расстройства сознания, а также кома. ПСВ ниже 33%. Наблюдаются явные признаки цианоза. Мышечное утомление можно распознать по брадикардии.
Первые три стадии заболевания распознаются по всем или по части признаков. Однако их всегда бывает достаточно для точного диагноза.
Если же классифицировать обострение бронхиальной астмы по нарастанию симптомов, то можно выделить два типа:
- В первом случае происходит постепенное ухудшение состояние. Процесс может длиться до 5 дней. Просвет бронхов медленно уменьшается, и происходит закупорка дыхательных путей мокротой. Результатом становится обструкция. Чаще всего такое развитие обострения происходит при затяжной инфекции или же при неправильно подобранной терапии.
- Стремительное нарастание симптомов. В этом случае требуется немедленное врачебное вмешательство. Промедление может привести к смерти пациента. Это довольно редкое явление, и почти всегда оно является реакцией на какой-либо аллерген.
Если обострение длится более суток, его называют астматическим статусом (он, в свою очередь, также подразделяется на 3 степени тяжести). Пациенты с астматическим статусом подлежать немедленной госпитализации.
Первая помощь при обострении

Для того чтобы быстро и квалифицированно снять обострение бронхиальной астмы, важно знать причины, его спровоцировавшие.
Если БА имеет аллергическую природу, то чаще всего бывает достаточно изолировать пациента от аллергена. После этого негативные ощущения сами постепенно исчезнут.
Также существуют антигистаминные препараты, позволяющие успешно бороться с последствиями попадания в организм аллергена. Лекарства выпускаются в виде таблеток, капель, растворов для инъекций.
Если же бронхиальная астма неаллергического характера, без специальных препаратов уже не обойтись. Такие препараты выпускаются в ингаляционной форме. Каждый астматик должен всегда при себе иметь средство неотложной помощи, назначенное врачом.
При отсутствии видимого улучшения следует немедленно вызвать скорую помощь.
Лечение обострения астмы

Схема лечения обострения бронхиальной астмы и дома, и в больнице основана одних и тех же принципах. Она состоит из следующих стадий:
- устранение обструкции;
- восстановление функции внешнего дыхания;
- ликвидация последствий кислородного голодания;
- назначение лекарств для дальнейшей терапии;
- рекомендации больному по поводу дальнейшего лечения и профилактики обострений.
На эффективность лечения при обострении бронхиальной астмы влияет качество оказания доврачебной помощи. После приезда бригады скорой помощи решается вопрос, может ли пациент продолжать лечение на дому или же требуется срочная госпитализация.
Показаниями к стационарному лечению являются:
- Степень тяжести обострения бронхиальной астмы. В тяжелых случаях пациенту потребуется постоянный контроль со стороны квалифицированного медицинского персонала.
- Отсутствие выраженного улучшения состояния на протяжении 60 минут после принятия кортикостероидов и бронхолитиков.
- Угроза остановки дыхания.
- Если невозможно предотвратить контакт больного с факторами, провоцирующими заболевание.
Если первая помощь оказано правильно и своевременно, наблюдается восстановление дыхания, исчезновение хрипов и уменьшение одышки. В этом случае пациент может быть отпущен домой под контроль лечащего врача.
В зависимости от тяжести обострения используются разные схемы лечения:
- Легкая степень. Чаще всего используются ингаляторы. В качестве действующего вещества идеально подходят бета2-агонисты. За один раз можно сделать два впрыскивания. В течение 60 минут ингалятор можно применять не более трех раз. В случае эффективности выбранного препарата у пациента начинает повышаться ПСВ. Эффект длится до четырех часов. В дальнейшем показано применение ингалятора каждые четыре часа в течение двух дней. На протяжении этого времени нужно обратиться к специалисту, который назначит дальнейшее лечение. Если действия бета2-агонистов недостаточно, возможно дополнительное введение кортикостероидов.
- Обострение средней тяжести. В этой ситуации также используют бета2-агонисты, но их введение возможно при помощи небулайзера. За 30 минут необходимо провести три процедуры. После этого назначаются глюкокортикоиды в таблетированной форме. Об эффективности лечения свидетельствует ПСВ, которая становится выше 70%. Эффект должен держаться не менее четырех часов. В этом случае больного госпитализировать не требуется. Полноценное лечение можно провести и в домашних условиях. Если реакции на лечение нет или она слабая, требуется госпитализация.
- Тяжелое обострение. В этом случае применяют непрерывное введение бета2-агонистов, а также кортикостероидов посредством ингаляции. Госпитализация необходима. Если лечение результативно, эффект должен держаться не менее 4 часов. В противном случае ингаляция с помощью небулайзера повторяют через час, а также увеличивают дозировку кортикостероидов.
- При угрожающем жизни состоянии требуется срочная госпитализация в реанимацию. Там проводят оксигенотерапию. Применение бета2-агонистов и кортикостероидов обязательно.
В домашних условиях

В некоторых случаях при обострении бронхиальной астмы возможно лечение в домашних условиях. Но это не значит заниматься самолечением. Контроль лечащего врача и неукоснительное соблюдение всех предписаний очень важны для скорейшего улучшения самочувствия.
Для применения в домашних условиях врачом могут быть назначены бронхолитики и кортикостероиды. Бронхолитики помогают снять обструкцию, а кортикостероиды купируют воспалительные процессы и уменьшают выделение мокроты.
Если лечение не помогает, может потребоваться госпитализация.
В стационаре

При тяжелом или трудно поддающемся лечению обострении БА необходима госпитализация.
Во время поступления врач оценивает тяжесть состояния больного, собирает анамнез, проводит обследование. При этом оценивается риск развития осложнений.
Лечение обострения бронхиальной астмы следует начать еще до получения результатов обследования. В первую очередь с помощью специального аппарата подается кислород. Далее с помощью небулайзера вводятся бронхолитики. Важно освободить бронхи от застоявшейся там мокроты.
В тяжелом случае к терапии могут добавить препараты из группы метилксантинов.
Системные кортикостероиды – основное лекарственное средство для лечения обострения бронхиальной астмы. Их вводят парентерально или перорально в повышенной дозировке. После улучшения состояния больного начинают постепенно снижать дозы действующих веществ.
Если все принятые меры не облегчили состояние пациента, его переводят в реанимацию.
Пациента выписывают в том случае если:
- его физическая активность восстанавливается;
- в результатах анализов нет отклонений от нормы;
- ночью приступы отсутствуют;
- ингаляторы применяются не чаще, чем 4 раза в сутки;
- назначена базисная терапия.
- пациент понимает дальнейшую схему лечения и готов ей следовать.
Профилактика обострений
Для предотвращения развития обострения заболевания астматику очень важно знать, какие профилактические меры позволят снизить вероятность приступов.
К ним относят:
- выявление аллергена, провоцирующего обострение, и предотвращение контакта с ним;
- организовать гипоаллергенный быт;
- если не подходит климат, по возможности сменить место проживания;
- согласовать с врачом диету и строго ее придерживаться;
- закаляться;
- отказаться от вредных привычек;
- принимать лекарства строго по назначенной врачом схеме, не забывать и не пропускать;
- регулярно проходить обследования.
Бронхиальная астма — опасное заболевание. И чтобы не поставить свою жизнь под угрозу, важно стараться предотвратить обострения.
Источник
Содержание
- Виды астмы
- Жалобы
- Диагностика
- Лечение
- Записаться на прием
Дыхательная система человека устроена подобно дереву: воздух проходит из трахеи бронхи, сначала в крупные, а затем во все более мелкие (мелкие бронхи называются бронхиолами) и потом уже попадают в альвеолы, откуда кислород уже и всасывается в кровь.
Бронхиальная астма — это заболевание, в основе которого лежит повышенная чувствительность бронхов к различным раздражителям (в частности, аллергенам). В ответ на действие этих раздражителей развивается сужение (обструкция) бронхов. Этот процесс обусловлен несколькими причинами: повышением тонуса бронхов, избыточного отделяемого в просвет бронхов и их воспаления. При астме приступы чаще всего возникают эпизодически, например после контакта с раздражителем. При тяжелой астме обструкция бронхов часто сохраняется и между приступами.
Одно из наиболее опасных осложнений бронхиальной астмы — астматический статус — угрожающий жизни приступ, не поддающийся обычному лечению. Такие пациенты нуждаются в немедленной госпитализации в отделение реанимации.
Бронхиальная астма — очень распространенное заболевание, ею страдает примерно 5% населения. Среди детей распространенность астмы еще выше, во многих случаях у детей она проходит. Бронхиальная астма у взрослых — это хроническое заболевание, требующее постоянного лечения под руководством специалиста.
Большую роль в возникновении астмы играет наследственность: если один из родителей страдает астмой, то вероятность того, что она возникнет у ребенка составляет почти 50%, а если оба — 65%.
Виды астмы
У многих больных бронхиальной астмой вырабатываются антитела к одному или нескольким аллергенам. Эта форма получила название аллергической бронхиальной астмы. Она нередко сочетается с кожными болезнями (нейродермитом) и аллергическим ринитом (насморком). Аллергическую бронхиальную астму называют еще экзогенной, в противоположность эндогенной бронхиальной астме, в развитии которой не играют роль ни предрасположенность к аллергии, ни аллергены из окружающей среды.
Аллергическая бронхиальная астма обычно развивается в детском и молодом возрасте. К самым частым аллергенам относятся пыльца, плесневые грибы, тараканы, домашняя пыль и эпидермис (внешний слой кожи) животных, особенно кошек.
Пищевые аллергены бывают причиной астмы гораздо реже, чем воздушные, но некоторые продукты и пищевые добавки могут провоцировать тяжелые приступы. Нередко у больных бронхиальной астмой обнаруживают рефлюкс-эзофагит (заброс кислого содержимого желудочка обратно в пищевод), и его лечение может уменьшить тяжесть бронхиальной астмы.
При бронхиальной астме повышена чувствительность дыхательных путей к целому ряду раздражителей, в том числе к холодному воздуху, парфюмерии, дыму. Приступ удушья могут спровоцировать тяжелая физическая нагрузка и учащенное, избыточное дыхание (вызванное смехом или плачем).
Лекарственные средства служат причиной примерно 10% приступов бронхиальной астмы. Самый частый вид лекарственной астмы — аспириновая астма. Непереносимость аспирина и других нестероидных противовоспалительных средств обычно развивается в 20—30 лет.
Приступ бронхиальной астмы могут спровоцировать бета-адреноблокаторы (пропранолол, метопролол, тимолол), в том числе те, которые входят в состав глазных капель.
Жалобы
Основные жалобы — одышка (ощущение удушья, нехватки воздуха), кашель, свистящее дыхание.
Одышку периодически то нарастает, то уменьшается. Нередко она усиливается ночью, и может выясниться, что появилась она после острого респираторного заболевания (простуды) или вдыхания какого-либо раздражающего вещества. Хотя при обструкции бронхов сопротивление воздушному потоку усиливается на выдохе, больные обычно жалуются на затруднение вдоха (что вызвано усталостью дыхательных мышц).
Кашель иногда бывает единственной жалобой, тогда подтвердить диагноз помогает исчезновение или ослабление его после назначения бронходилататоров (средств, расширяющих бронхи). Появление кашля с мокротой во время приступа предвещает его окончание. Приступ астмы обычно развивается в течение 10—30 минут после контакта с аллергеном или раздражающим веществом.
Диагностика
Основной метод диагностики бронхиальной астмы — спирометрия (исследование функции внешнего дыхания). Спирометрия заключается в том, что пациент совершает форсированный (усиленный) выдох в аппарат, и тот рассчитывает основные параметры дыхания. К главным из них относятся объем форсированного выдоха за 1-ю секунду и пиковая объемная скорость. Спирометрия почти обязательно включает в себя и исследование реакции на бронходилататоры: для этого пациенту дают сделать несколько (обычно четыре) вдоха сальбутамола или иного бронходилататора быстрого действия и проводят спирометрию повторно.
Спирометрию необходимо проводить и для контроля за ходом лечения астмы: необходимо ориентироваться не только на наличие или отсутствие жалоб на фоне лечения, но и на объективные показатели, которые дает спирометрия. Существуют несложные приборы (пикфлуометры) для самостоятельного использования больными астмой.
В межприступный период функция легких может быть нормальной; иногда в этих случаях проводят провокационные пробы, обычно с метахолином. Отрицательная проба с метахолином исключает бронхиальную астму, но положительная — еще не подтверждает этот диагноз. Проба с метахолином положительна у многих здоровых людей; она может быть положительной, например, в течение нескольких месяцев после респираторной вирусной инфекции.
Рентгенография грудной клетки обязательна при тяжелых приступах, так как позволяет выявить скрытые осложнения, требующие немедленного лечения.
Лечение
Лечение назначают в соответствии с тяжестью и длительностью заболевания. Течение бронхиальной астмы предсказать невозможно, и ее лечение требует от врача индивидуального подхода к каждому больному. Показано, что частота госпитализаций ниже среди тех больных, за которыми тщательно наблюдают и которых обучают правильно применять лекарственные средства.
Форма назначения противоастматических препаратов бывает разной: широко используют ингаляторы (индивидуальные и компрессорные — так называемые небулайзеры) и турбухалеры (для вдыхания порошкообразных препаратов). Преимущество ингаляционного введения в сравнении с пероральным (внутрь) и парентеральным (внутривенно) путями введения состоит в том, что в легких достигается более высокая концентрация препарата, а число побочных эффектов минимально. Иногда целесообразно назначить лекарственное средство именно внутрь или реже парентерально, так как эти пути введения позволяют препарату достичь тех участков легких, в которые не может проникнуть аэрозоль из-за тяжелого бронхоспазма и закупорки бронхов мокротой.
Широко применяют ингаляционные бета-адреностимуляторы, в том числе сальбутамол, тербуталин, битолтерол и пирбутерол. Эти препараты действуют дольше, чем их предшественники, и реже вызывают сердечно-сосудистые осложнения. Самым продолжительным действием обладает сальметерол. Его можно использовать для профилактики ночных приступов. Однако эффект сальметерола развивается медленно, и препарат не подходит для лечения приступов.
Есть опасение, что к адреностимуляторам развивается привыкание. И хотя этот процесс воспроизводится в эксперименте на лабораторных животных, клиническое значение привыкания пока не ясно. В любом случае возникшая у больного потребность в более частом применении препарата должна побудить пациента немедленно обратиться к своему врачу, так как может быть признаком перехода астмы в более тяжелую форму и необходимости в дополнительном лечении. Раньше ингаляционные адреностимуляторы рекомендовали применять регулярно (например, по 2 вдоха 4 раза в сутки), но ввиду частых сердечно-сосудистых осложнений и привыкания в настоящее время при легком течении бронхиальной астмы допускается более редкое применение, а также применение по необходимости.
Ингаляционные глюкокортикоиды широко применяют при бронхиальной астме. Они предназначены для достижения максимального местного эффекта при минимальном всасывании и наименьших осложнениях. Их можно использовать для отмены глюкокортикоидов после длительного приема, для ослабления зависимости от адреностимуляторов и уменьшения частоты приступов при физической нагрузке. Кандидозный стоматит можно устранить или предупредить, если тщательно полоскать рот после вдыхания препарата. Следует иметь в виду, что ингаляционные глюкокортикоиды не дают быстрого эффекта. Для того чтобы состояние стало улучшаться, их надо регулярно применять в течение нескольких недель, а чтобы добиться максимального эффекта — в течение нескольких месяцев.
Метилксантины (теофиллин, эуфиллин) для лечения бронхиальной астмы в настоящее время почти не используют.
Антагонисты лейкотриенов — препараты, блокирующие лейкотриеновые рецепторы (зафирлукаст, монтелукаст), как правило, применяют при легком или среднетяжелом течении астмы, обычно в комбинации с другими препаратами.
Ингаляционные M-холиноблокаторы (например, ипратропия бромид) применяют главным образом при хроническом обструктивном бронхите, но в ряде случаев — и при бронхиальной астме.
При бронхиальной астме, обусловленной аллергией на клещей и отдельные виды пыльцы, в отсутствие помощи от обычного медикаментозного лечения может помочь десенсибилизация, хотя наиболее эффективна она все-таки при аллергическом рините.
Источник
