Прививка корь гноятся глаза

Многие родители, дети которых столкнулись с воспалением слизистой глаза, задаются вопросом — можно ли делать прививки при конъюнктивите? Если да, то какие, а от каких следует на время отказаться. На эти и другие вопросы Вы найдете ответы в данной статье.
Краткая характеристика заболевания
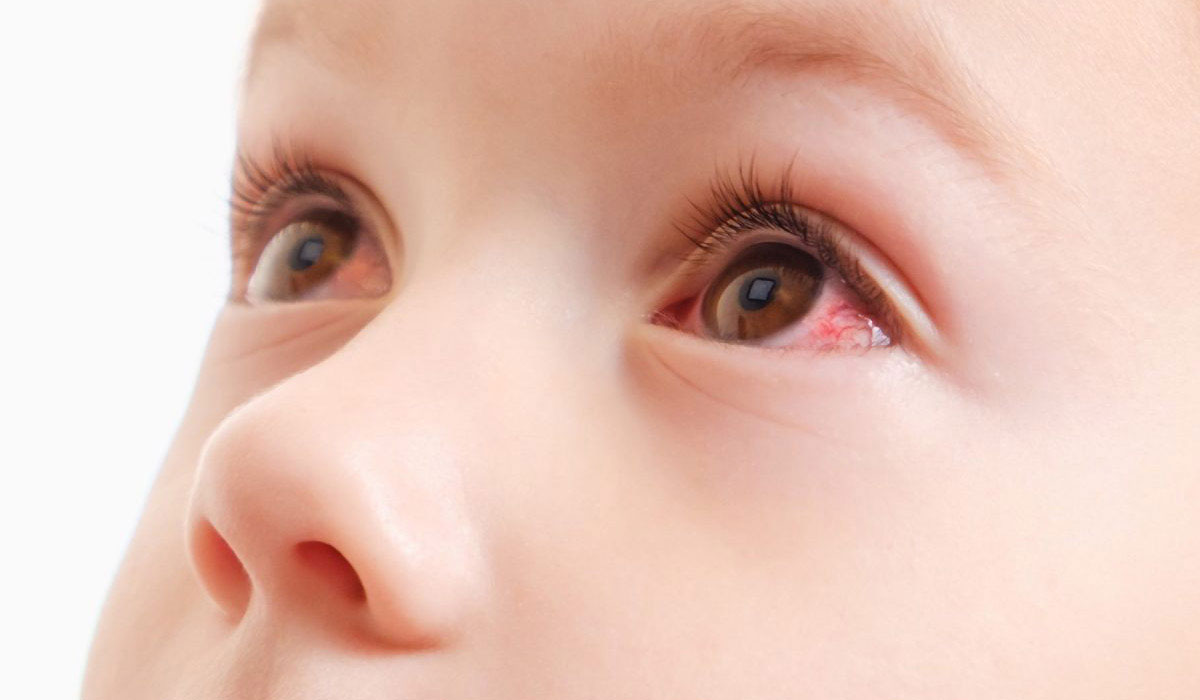
Конъюнктивитом называют заболевание слизистой глаза (конъюнктивы), которое характеризуется сильным воспалительным процессом, зудом, жжением, покраснением, гнойными выделениями и другими дискомфортными факторами. В большинстве случаев главной причиной заболевания является несоблюдение нормативов по гигиене. На сегодняшний день известно, что офтальмологи указывают и на ряд других причин, из-за которых может появиться данное заболевание.
Каким бывает конъюнктивит
В зависимости от возбудителя, окулисты подразделяют факторы развития конъюнктивита на экзогенные и эндогенные. Одни появляются как самостоятельное заболевания в виду инфекции или бактерий, попавших на слизистую. Другие являются следствием перенесенной болезни, например, у детей чаще всего конъюнктивит сопровождает оспу или краснуху. Он бывает острым или хроническим. Последний протекает крайне медленно и может затягиваться. По клинической форме выделяют катаральный, гнойный, фолликулярный и пленчатый конъюнктивит.
О причинах заражения
Офтальмологи отмечают, что основной причиной в большинстве случаев является несоблюдение правил гигиены: не вымытые после уборной руки, бактерии, попавшие в глаза, использование чужого полотенца и многие другие.

Но эти причины — только небольшая часть из всех возможных. В зависимости от вида конъюнктивита говорится и о путях его появления. Если заражение не связано с инфекцией, то, скорее всего, оно появилось как аллергическая реакция. Понять, с каким видом заболевания Вы имеете дело, может только грамотный специалист после осмотра глаз и лабораторного исследования. По итогам анализов будет назначаться лечение.
Симптоматика конъюнктивита
У каждого подвида конъюнктивита свой набор характерных признаков, но вместе с тем окулисты говорят о классических симптомах, которые сопровождают любой тип. Итак, по каким признакам можно понять, что у Вас данное заболевание?
У пациента наблюдается сильная отечность и гиперемия слизистой, из которой начинают отделяться гной с кровью. Появляются зуд, раздражение и слезоточивость, а также светобоязнь. Нередко люди жалуются на ощущение инородного тела в глазу. Если Вы обнаружили сразу несколько вышеупомянутых симптомов, рекомендуется тут же обращаться к врачу. Не затягивайте с диагностикой и лечением. Помните, что только специалист может назначить необходимые препараты.
Чаще всего это мази для закладывания, капли и антибактериальные лекарства, которые следует принимать внутрь. Кроме того, на время терапии (одна-две недели) следует ограничить просмотр телевизора, работу за компьютером, занятия в бассейне.
Можно ли делать прививку при конъюнктивите?
Офтальмологи на время лечения конъюнктивита не агитируют отсрочивать вакцинацию, но придерживаться некоторых правил все же обязывают. Все обязательные прививки включены в установленный календарь, который определяет очередность проведения вакцинации против тех болезней, которые поддаются контролю. Важно соблюдать порядок и интервалы между прививками, поскольку иммунная система формирует иммунный ответ для каждой инфекции по-разному. Конъюнктивит не отменяет проведение прививок по графику, а лишь вносит некоторые коррективы.
Когда можно делать прививку ребенку при конъюнктивите?
Как уже говорилось выше, наличие заболевания не отменяет вакцинацию, а лишь меняет ее срок. Об этом мы расскажем поподробнее ниже.

Окулисты не одобряют плановые прививки в том случае, если конъюнктивит спровоцирован бактериями или вирусами. Поэтому родителям необходимо дождаться полного выздоровления ребенка и отправляться делать прививку. Иногда врачи разрешают ускорить процесс и привиться сразу после понижения температуры. То же касается и обострения хронического конъюнктивита. Также прививки можно делать детям, которые очень часто болеют, примерно после недели терапии. Если конъюнктивит имеет аллергическое происхождение, то вакцинация разрешается, так как дети зачастую хорошо переносят ее во время приема антигистаминных препаратов или базисного лечения. Если конъюнктивит инфекционный, прививаться нужно после выздоровления, а если аллергический — по графику, принимая при этом антигистаминные лекарства.
Рекомендации
Конъюнктивит не относится к абсолютным противопоказаниям для выполнения прививки или пробы Манту, поэтому достаточно будет соблюдать меры предосторожности, о которых мы уже рассказали выше. Следует отметить, что для детей с диагностированным иммунодефицитом опасны вакцины против краснухи, паротита, кори, туберкулеза, оральная вакцина против полиомиелита, живая интраназальная вакцина против гриппа. Все дети, которым предстоит сделать прививку, обязательно посещают педиатра перед процедурой. Врач проводит осмотр ребенка и в случае необходимости говорит о противопоказаниях к прививке.
Источник
Что такое корь
Корь (см. дополнительную информацию в Базе Знаний) является классическим детским инфекционным заболеванием, вызываемым вирусом. В прежние времена корь встречалась чрезвычайно часто, но теперь заболеваемость снизилась до редких случаев благодаря массовой вакцинации. Корь проявляется кашлем, насморком, конъюнктивитом, болью в горле, лихорадкой и красной пятнистой сыпью на коже.
Корь может иметь тяжелое течение, особенно, у детей раннего возраста и даже приводить к смерти. Глобальная смертность от кори снижается каждый год, поскольку все больше детей получают вакцину, однако до сих пор ежегодно от этого заболевания погибает более 100 000 человек, большинство из них в возрасте до 5 лет.
Корь распространена по всему миру. В довакцинальную эпоху к 15 годам корью переболевало более 90% населения земли. Смертность превышала 2-2,5%
В 2000 году по приблизительным оценкам корю переболело от 31 до 40 млн. человек, смертность составила 773 000 777 000 человек — т.е., 2,1% заболевших. Высокая заболеваемость и контагиозность делают корь пятой причиной детской смертности.
Симптомы кори
Инкубационный период при кори составляет от 10 до 14 дней. Симптомы кори включают в себя:
- Лихорадку
- Сухой кашель
- Насморк
- Боль в горле
- Конъюнктивит
- Маленькие белые пятна с голубовато-белым центром на красном фоне, располагающиеся на слизистой щек (так называемые пятна Коплика-Филатова)
- Кожная сыпь (см. также: Корь. Описание элементов сыпи.), в виде больших плоских пятен, которые часто сливаются; имеет этапность – начинается с лица и далее распространяется постепенно вниз, на туловище и конечности.
Заболевание имеет определенную этапность и занимает 2-3 недели:
- Заражение и инкубационный период: В первые 10 — 14 дней от контакта с зараженным человеком – нет никаких симптомов.
- Период неспецифических симптомов. Первым симптомом кори обычно является легкая или средней интенсивности лихорадка, которая нередко сопровождается постоянным кашлем, насморком, конъюнктивитом и болью в горле. Эта стадия является относительно легкой и продолжается два-три дня.
- Период сыпи. Сыпь состоит из маленьких красных пятен, некоторые из которых слегка приподняты над уровнем кожи (папулы). Скопления пятен и папул при кори придают коже диффузно-гиперемированный внешний вид. Сыпь сначала появляется на лице, особенно много ее за ушами и вдоль линии роста волос.
В течение следующих нескольких дней сыпь распространяется вниз: на руки, туловище, затем на бедра, голени и стопы. Одновременно с появлением сыпи резко нарастает лихорадка, достигая 40-41 градуса. Сыпь длится до шести дней и постепенно исчезает, начиная с лица, затем с рук, туловища и в последнюю очередь – с бедер и стоп.
Больной корью заразен около восьми дней: вирус начинает выделяться в окружающую среду за четыре дня до появления сыпи и заканчивает через четыре дня от появления первых элементов сыпи.
Когда обращаться к врачу
Позвоните своему врачу, если вы считаете, что Вы, или Ваш ребенок были в контакте с больным корью или уже заболели корью. Обсудите с врачом полноценность календаря прививок Вашего ребенка перед его поступлением в начальную школу, в колледж или до предстоящей международной поездки.
Причины заболевания корью
Причиной кори является вирус, который размножается в носу и горле зараженного ребенка или взрослого.
Когда больной корью человек кашляет или чихает, инфицированные капельки распыляются в окружающий воздух, после чего другие люди могут их вдохнуть. Зараженные капельки также могут осесть на поверхностях и оставаться активными на них в течение нескольких часов. Если здоровый человек прикоснется руками сперва к этим поверхностям, а затем потрет свой нос или глаза, он также может заразиться.
Факторы риска
- Отсутствие вакцинации. Если Ваш ребенок не имеет вакцины против кори, его риск заболеть при контакте с больным человеком гораздо выше, чем у привитых детей.
- Международные поездки. Если Вы путешествуете в развивающиеся страны, где корь является более распространенной, Вы подвержены более высокому риску инфицирования.
- Наличие дефицита витамина А. Если Ваш рацион беден витамином А, Вы подвержены более высокому риску заражения, а также более высокому риску тяжелого течения болезни.
Осложнения кори
- Ушная инфекция (средний отит). Одним из самых распространенных осложнений кори является бактериальная инфекция среднего уха.
- Бронхит, ларингит или ложный круп. Корь может привести к воспалению голосовых связок (гортани) или бронхов, так же выделяется коревой круп
- Пневмония. Воспаление легких является частым осложнением кори. Особенному риску подвержены люди с ослабленной иммунной системой. Иногда коревая пневмония приводит к смерти пациента.
- Энцефалит. Это осложнение развивается с частотой примерно 1: 1000 заболевших. Это воспаление вещества головного мозга, которое может вызвать рвоту, судороги, кому или даже смерть. Коревой энцефалит может начаться одновременно с самой корью, а может быть отсроченным на несколько месяцев.
- Проблемы при беременности. Если Вы беременны, Вам нужно проявлять особую осторожность, чтобы избежать кори, потому что это заболевание способно приводить к прерыванию беременности (смерти плода), преждевременным родам, грубым аномалиям развития плода или низкому весу при рождении.
- Снижение содержания тромбоцитов (тромбоцитопения). Корь может привести к снижению тромбоцитов – клеток крови, которые необходимы для свертывания крови.
Частота осложнений кори в развитых странах:
Общая частота осложнений — 22,7%
Диарея — 9,4%
Средний отит — 6,6%
Пневмония — 6,5%
Энцефалит — 0,1%
Смерть — 0,3%
Частота осложнений кори выше в развивающихся странах и странах с высоким процентом отказов от вакцинации.
Подготовка к визиту врача
Готовясь к визиту врача, Вы можете сделать некоторые полезные приготовления:
- Запишите все симптомы, которые испытываете Вы, или Ваш ребенок, включая те, которые не кажутся Вам связанными с этим заболеванием
- Запишите ключевую личную информацию, в том числе — любые недавние поездки
- Составьте список всех лекарств, витаминов и пищевых добавок, которые принимаете Вы или Ваш ребенок
- Составьте список вопросов, которые хотели бы задать своему врачу.
Ваш врач, вероятно, задаст вам ряд вопросов, таких как:
- Вы или Ваш ребенок вакцинированы против кори? Когда и сколько раз вводились вакцины?
- Вы недавно путешествовали за пределы страны?
- Кто еще проживает в вашем доме? Все ли они привиты от кори?
Что Вы можете сделать, в ожидании приема врача?
Убедитесь, что Вы или ваш ребенок получаете достаточно жидкости. Оптимально пить не просто воду, а растворы электролитов, такие как Регидрон, Гидровит, Хумана Электролит и тд.
Если лихорадка доставляет выраженный дискомфорт или достигает высоких цифр (выше 39 градусов), следует принимать парацетамол (15 мг/кг) или ибупрофен (10 мг/кг).
Не давайте детям аспирин для снижения лихорадки, поскольку он может вызывать грозное и опасное для жизни осложнение – синдром Рейе.
Диагностика кори
В большинстве случаев Вашему врачу потребуется лишь осмотр и сбор анамнеза, чтобы безошибочно поставить диагноз кори. При необходимости диагноз может быть подтвержден анализом крови.
Лечение кори
Не существует никакого специфического лечения против кори, противовирусные и антибактериальные препараты неэффективны при этом заболевании. Заболевание проходит самостоятельно, лечение состоит лишь в уменьшении симптомов и своевременном выявлении осложнений. Тем не менее, некоторые меры все же могут быть предприняты у лиц, имеющих высокий риск тяжелого и осложненного течения инфекции:
- Постконтактная иммунизация. Непривитые пациенты, включая младенцев, могут получить прививку от кори в течение 72 часов после контакта с больным человеком. В большинстве случаев это позволяет значительно смягчить тяжесть болезни и улучшить прогноз.
- Внутривенный иммуноглобулин. Беременные женщины, младенцы и люди с ослабленной иммунной системой (например, ВИЧ-инфицированные люди), которые были в контакте с инфицированным пациентом, но не могут получить живую вакцину – обычно получают инъекции иммуноглобулина. Этот препарат должен быть введен в течение шести дней после контакта с вирусом. Донорские антитела, содержащиеся в препарате, могут предотвратить корь или сделать симптомы болезни менее серьезными.
Лекарственные препараты
- Жаропонижающие. Используйте только парацетамол или ибупрофен. Не используйте аспирин у детей до 18 лет!
- Антибиотики. Если во время кори развивается вторичное бактериальное осложнение, такое как пневмония или средний отит, Ваш врач может назначить антибактериальный препарат.
- Витамин А. Люди с низким уровнем витамина А, чаще всего, имеют более тяжелое течение кори. Назначение витамина A может уменьшить тяжесть кори. Обычно он вводится в большое дозе (200 000 международных единиц) в течение двух дней.
Изменение образа жизни и домашние средства
Если у Вас или у Вашего ребенка диагностирована корь, Вам следует быть в контакте с врачом, чтобы он мог наблюдать за течением болезни и следить за развитием осложнений. Кроме того, следующие советы помогут вам облегчить симптомы болезни:
- Отдыхайте. Соблюдайте постельный или полупостельный режим
- Пейте много воды, фруктовых соков и травяного чая, чтобы восполнить жидкость, потерянную при лихорадке и активном потоотделении
- Увлажняйте воздух в доме. Используйте для этого увлажнитель воздуха, или мокрые ткани.
- Дайте отдых глазам. Сохраняйте приглушенный свет в комнате или носите солнцезащитные очки. Как можно меньше читайте и смотрите на мониторы (компьютер, телефон и тд). Чтобы заполнить досуг, вы можете, например, слушать аудиокниги.
Профилактика кори
Если кто-то в Вашей семье болеет корью, соблюдайте следующие меры предосторожности:
- Изоляция. Поскольку корь является очень заразной за 4 дня до начала сыпи, и 4 дня после ее начала – больной человек должен находиться в максимальной изоляции в этот период времени. Никаких посещений, визитов и встреч.
- Особенно важно изолировать непривитых людей от зараженного человека
- Вакцинация и введение иммуноглобулина. Задайте своему семейному врачу вопросы о необходимости специфической экстренной защиты каждого члена семьи.
Предотвращение новых инфекций
Если Вы уже переболели корью ранее, то Ваш организм имеет пожизненный иммунитет, и Вы не можете заболеть во второй раз.
Для всех остальных людей введение вакцины имеет крайне важное профилактическое значение. Вакцинация формирует и сохраняет так называемый коллективный иммунитет против кори.
Как только коллективный иммунитет против кори ослабевает, начинает увеличиваться частота заболеваемости.
Вакцина против кори входит в состав дивакцины «корь + эпидемический паротит», или тривакцины «Приорикс» (корь + эпидемический паротит + краснуха). В развитых странах используют тетравакцину Приорикс-тетра (корь + эпидемический паротит + краснуха + ветряная оспа). Согласно российскому нацкалендарю прививок, вакцинация против кори проводится в 1 год (вводится одна доза) и в 6 лет (вводится вторая доза). Дополнительная вакцинация проводится женщинам, планирующим беременность, учителям, медицинским работникам, а также некоторым другим людям, имеющим, по роду своей профессии, высокий риск заражения корью.
Источник
Вакцинация с младенческого возраста защищает детей от многих опасных и тяжелых заболеваний. Создавая коллективный иммунитет, массовая вакцинация дает детям возможность не заразиться от окружающих. Однако этот эффективный инструмент требует осторожного использования. Заболеваний и аллергических состояний, при которых нельзя проводить иммунизацию ребенка, немало.
Можно ли при конъюнктивите делать прививку?
 Конъюнктивит проявляется воспалением оболочек, выстилающих прилегающую к глазу сторону век. Младенцы начинают беспокоиться, тереть глаза кулачками, возможно повышение температуры тела.
Конъюнктивит проявляется воспалением оболочек, выстилающих прилегающую к глазу сторону век. Младенцы начинают беспокоиться, тереть глаза кулачками, возможно повышение температуры тела.
Далее веки отекают, краснеет конъюнктива, присоединяется боль, боязнь света, слезотечение. При бактериальном поражении выделяется гной. Воспаление может быть вызвано инфекцией или являться проявлением аллергии. В зависимости от причины, которая привела к заболеванию, меняется тактика проведения вакцинации.
Все обязательные прививки включены в установленный календарь, который определяет очередность проведения вакцинации против тех болезней, которые поддаются контролю. Важно соблюдать очередность и интервалы между прививками, поскольку иммунная система формирует иммунный ответ для каждой инфекции по-разному.
Конъюнктивит не отменяет проведение прививок по графику, а лишь вносит некоторые коррективы.
Когда можно ставить прививку ребенку?
Прививка разрешена, если:
- если воспаление имеет микробное происхождение (бактерии, вирусы), следует дождаться выздоровления и прививать ребенка через 2-4 недели после него, в легких случаях – сразу после нормализации температуры тела. То же касается и обострения хронического конъюнктивита;
- если конъюнктивит наблюдается у часто болеющих детей, прививку следует сделать через 5-10 дней после случая очередного заболевания, даже на фоне остаточных явлений, иначе время ожидания выздоровления может затянуться, вызывая значительный сбой в графике прививок;
- если конъюнктивит имеет аллергическое происхождение (астма, сезонный аллергический конъюнктивит), дети хорошо переносят вакцинацию во время приема антигистаминных препаратов или во время базисного лечения.
Если конъюнктивит инфекционный, прививаться нужно после выздоровления, а если аллергический – по графику, принимая при этом противоаллергические препараты.
Можно ли делать Манту при конъюнктивите?
 Кроме прививок, входящих в календарь, планово выполняется проба Манту. Ее проведение тесно связано с иммунизацией против туберкулезной инфекции. Знакомство новорожденных с вакциной против туберкулеза происходит в родильном отделении на первой неделе жизни. Для контроля формирования иммунитета и получения информации о возможном инфицировании туберкулезом ежегодно проба Манту ставится всем детям до восемнадцатилетнего возраста.
Кроме прививок, входящих в календарь, планово выполняется проба Манту. Ее проведение тесно связано с иммунизацией против туберкулезной инфекции. Знакомство новорожденных с вакциной против туберкулеза происходит в родильном отделении на первой неделе жизни. Для контроля формирования иммунитета и получения информации о возможном инфицировании туберкулезом ежегодно проба Манту ставится всем детям до восемнадцатилетнего возраста.
Суть этой процедуры заключается в развитии аллергической реакции на туберкулин (препарат из высушенных микобактерий туберкулеза) в месте введения. Чем ярче реакция, тем больше вероятность, что организм инфицирован. Сам механизм развития реакции на туберкулиновую пробу дает ответ на вопрос, можно ли делать Манту при конъюнктивите.
Аллергический конъюнктивит может исказить картину реакции на туберкулин, поэтому за 14 дней до пробы Манту ребенку начинают давать антигистаминные препараты. Если причиной воспаления явились бактерии или вирусы, проводится лечение инфекции, после которого можно делать пробу Манту через 1 месяц.
Сама проба Манту по своей сути не является прививкой, однако прежде чем ее проводить, конъюнктивит необходимо вылечить .
Меры предосторожности
Конъюнктивит не относится к абсолютным противопоказаниям для выполнения прививок или пробы Манту.
Достаточно соблюдать меры предосторожности, которые обеспечат успешную иммунизацию по установленному графику:
- конъюнктивит инфекционной природы – прививку делают через 2-4 недели после выздоровления, в легких случаях – как только нормализуется температура;
- конъюнктивит аллергической природы – можно прививаться, принимая при этом антигистаминные препараты.
Следует отметить, что для детей с диагностированным иммунодефицитом опасны все живые вакцины – против краснухи, паротита, кори, туберкулеза, оральная вакцина против полиомиелита, живая интраназальная вакцина против гриппа.
Все дети, которым предстоит сделать прививку, попадают на прием к педиатру перед ее проведением. Врач проводит осмотр ребенка и внимательно собирает анамнез – узнает у матери о наличии хронических заболеваний инфекционной или аллергической природы, о случаях контакта ребенка с инфекционным больным и возможности заразиться.
Перед введением вакцины в день проведения процедуры проводят осмотр внешних покровов ребенка, слизистых оболочек, измеряется температура тела. При необходимости назначаются дополнительные исследования или проводится лечение.
Видео по теме
Подробно о конъюнктивите в Школе доктора Комаровского:
К прививке будут допущены только те дети, которые не имеют противопоказаний. После проведения процедуры еще 30 минут организуется наблюдение за ребенком.
Источник


