Профессиональная бронхиальная астма методы диагностики

Профессиональная бронхиальная астма, не является специфическим профессиональным заболеванием, но все же отделена в самостоятельную нозологическую форму, потому что этиологически связана с влиянием определенных производственных факторов.
Этиология профессиональной бронхиальной астмы
Производственные аллергены, участвующие в развитии профессиональной бронхиальной астмы, делят на следующие группы:
- Химические вещества: урсол, кобальт, канифоль, скипидар, эпихлоргидрин, формальдегид, полимерные соединения, никель, хром, марганец, нитрокраски и другие.
- Органическая пыль: зерно, хлопок, лен, мука, табак, Вуд, натуральный шелк, шерсть животных.
- Лекарственные препараты: антибиотики, сульфаниламиды, анальгетики, аминазин, витамины, антабус, бальзамы, гормоны.
- Среди благоприятных моментов в развитии астмы, кроме вышеупомянутых этиологических факторов, имеющих значение курения, работа в условиях повышенной запыленности воздуха и присутствие в воздухе паров кислот, щелочи, хлора, фтора, йода, графита.
Патогенез профессиональной бронхиальной астмы
Промышленные аллергены (гаптены) обуславливают предварительную сенсибилизацию организма. Попадая в бронхиальное дерево, антигены способствуют образованию антител (реагинов), относящихся к классу иммуноглобулинов Е (ІgЕ). Взаимодействие аллергенов и реагинов на клетках тканей бронхиального дерева составляет так называемую иммунологическую стадию аллергической реакции немедленного типа, в результате чего образуются активные вещества (брадикинин, серотинин, гистамин).
Последние являются основными в реализации приступов удушья, вызывая спазм бронхов, отек слизистой оболочки, повышенную продукцию густого секрета.
Некоторую роль в развитии приступов удушья играют также метаболические нарушения в тканях легких, наличие у больных предыдущих аллергических заболеваний (поллиноз, крапивница, вазомоторный ринит, врожденная предрасположенность к заболеванию).
Клиника профессиональной бронхиальной астмы
На сегодняшний день нет единой классификации профессиональной бронхиальной астмы. Одни авторы различают следующие варианты профессиональной бронхиальной астмы (А.М. Монаенков, В.Н. Ожиганова, 1983г.):
- Бронхиальная астма, похожая на атопическую форму.
- Бронхиальная астма с сочетанной сенсибилизацией к профессиональным и бактериальным аллергенам.
- Астматический бронхит.
Другие авторы (н .Ф. Измеров, 1996г. и др.) выделяют более редкие варианты профессиональной бронхиальной астмы: профессиональная бронхиальная астма без развернутых приступов удушья, бронхиальная астма от различных видов грибов, аспириновая профессиональная бронхиальная астма.
На наш взгляд, с клинической точки зрения, целесообразно выделять не разные, часто противоречивые формы и варианты профессиональной бронхиальной астмы, а характеризовать ее по степени тяжести, как это сейчас принято по классификации непрофессиональной бронхиальной астмы.
Согласно данной классификации выделяют:
- Интермитирующую (эпизодическую) бронхиальную астму.
- Персистирующую (постоянную) бронхиальную астму, которая может иметь легкий, средней тяжести и тяжелое течение.
Далее характеристика профессиональной бронхиальной астмы подается с учетом данной классификации.
ПРОФЕССИОНАЛЬНАЯ ИНТЕРМИТТИРУЮЩАЯ БРОНХИАЛЬНАЯ АСТМА
Болезнь чаще возникает вследствие воздействия химических аллергенов. Болеют работники 30-55 лет, со стажем работы более 10 лет, не имеют в анамнезе наследственно-конституционального наклона. Однако во время работы в них часто возникают аллергические поражения кожи, верхних дыхательных путей, предшествующих возникновению приступов удушья. Для этой формы характерно начало болезни с приступа удушья, который впервые в жизни возникает во время работы (контакт с аллергеном), или после работы. Это – симптом экспозиции. Во время прекращение контакта с аллергеном (выходные, отпуск больного, пребывание на больничном приступы удушья самостоятельно прекращаются – симптом элиминации. Возврат к работе после отпуска, выходных или болезни, сопровождается приступами удушья – симптом реэкспозиции.
Характерным для данной формы является то, что приступы удушья возникают реже одного раза в неделю, обострения болезни бывают от нескольких часов до нескольких дней, ночные симптомы болезни возникают реже двух раз в месяц. Между обострениями астмы характерно отсутствие симптомов и нормальная функция легких. Пиковая объемная скорость выдоха (ПОСвыд.) и объем форсированного выдоха за первую секунду (ОФВ1) составляют не менее 80% от прогнозируемого значения. Такое протекание заболевания возможно при моновалентной аллергии. Рациональное трудоустройство (на протяжении первых месяцев болезни) может привести к полному выздоровлению. В это время возможны длительные периоды ремиссии.
ПРОФЕССИОНАЛЬНАЯ ПЕРСИСТИРУЮЩАЯ БРОНХИАЛЬНАЯ АСТМА
При продолжении контакта с промышленным аллергеном, болезнь может прогрессировать, постепенно развивается повышенная чувствительность и к другим аллергенам. В таких случаях заболевание имеет более тяжелое течение.
В зависимости от течения различают легкое, средне-тяжелое и тяжелое течение.
Легкая персистирующая бронхиальная астма
Приступы удушья возникают один раз в неделю и чаще, но не реже одного раза в день. Во время обострения имеет место нарушение активности и сна. Ночные симптомы астмы возникают чаще двух раз в месяц. При аускультации в легких, даже во время между приступами удушья, выслушиваются рассеянные сухие хрипы, проявляются симптомы эмфиземы. Имеют место отклонения в показателях фунции внешнего дыхания: ПОСвыд и ОФВ1 составляют 80% и меньше от прогнозируемого значения.
Средней тяжести персистирующая бронхиальная астма
Приступы удушья бывают ежедневно, они вызывают нарушение активности и сна. Ночные симптомы возникают чаще одного раза в неделю. При аускультации в легких выслушивается большое количество рассеянных хрипов, грудная клетка принимает бочкообразный вид. ПОСвыд и ОФВ1 составляют от 80 до 60% от прогнозированного значение.
Тяжелая персистирующая бронхиальная астма
Характеризуется наличием постоянных дневных симптомов и частых ночных симптомов удушья. Обострения очень частые. Больные резко ограничены в активности за счет тяжелого состояния. Они почти постоянно жалуются на кашель с отхождением слизисто-гнойной или гнойной мокроты. Периодически наблюдается субфебрилитет и лейкоцитоз в крови с относительно высокой эозинофилией. Достаточно быстро развивающаяся эмфизема легких, дыхательная недостаточность (легочное сердце). Функция внешнего дыхания резко изменена. ПОСвыд и ОФВ1 составляют менее 60% от прогнозируемого значения.
Диагностика профессиональной бронхиальной астмы
Нередко вызывает значительные трудности. Поэтому, при установлении диагноза должна быть учтена подробная санитарно-гигиеническая характеристика условий труда, где есть указания на наличие промышленных аллергенов, детально проанализированы материалы медицинских осмотров, амбулаторные карточки, выписки из историй болезней.
Должен быть тщательно собран аллергический анамнез (наличие аллергии к бытовым аллергенам, наследственность, связь болезни с промышленным аллергеном).
Далее выявляют клинические особенности течения заболевания, уточняют есть ли у больного симптомы элиминации, экспозиции, реэкспозиции.
Специфическую этиологическую диагностику профессиональной бронхиальной астмы начинают с постановки кожных проб, которые особенно информативны при профессиональной бронхиальной астме, которая вызвана аллергенами растительного или животного происхождения. Сначала делают скарификационные кожные пробы, а при сомнительных реакциях осуществляют внутрикожные пробы с теми же аллергенами.
В некоторых случаях показано проведение ингаляционной пробы, хотя она не совсем безопасна для больного. Осуществлять ее разрешается только в условиях стационара, в фазе ремиссии. Пробу начинают с очень низких концентраций. Перед пробой измеряют показатели пневмотахометрии. Потом в течении 5 минут через аэрозольный ингалятор, больной вдыхает раствор аллергена. Повторно измеряют показатели пневмотахометрии через 20 минут, 1 час, 2 часа, 24 часа после ингаляции. Проба считается положительной, если после вдыхания аллергена показатели пневмотахометрии снижаются не менее чем на 20% по сравнению с исходными данными.
Высоко информативными являются также иммунологические реакции (они обязательны при химических алергенах):
- Реакция связывания комплемента (РСК).
- Реакция пассивной гемагглютинации (РПГА).
- Реакция специфического повреждения базофилов (РСПБ).
- Реакция специфического розеткообразования (РСР).
- Определение общего и специфического IgE.
Перечень обязательных обследований для постановки диагноза профессиональная бронхиальная астма
- Общий анализ крови, мочи, мокроты;
- Протеинограмма;
- Сахар крови;
- Бронхоскопия (по показаниям);
- ЭКГ;
- Определение давления в легочной артерии;
- УЗИ сердца;
- Рентгенография легких;
- Исследование функции внешнего дыхания;
- Скарификационные тесты со специфическими аллергенами;
- Ингаляционные тесты со специфическими аллергенами;
- Иммунограмма.
Лечение профессиональной бронхиальной астмы
Лечение профессиональной бронхиальной астмы имеет те же принципы, что и лечение астмы непрофессиональной этиологии. При лечении учитывается форма болезни, особенности клиники, степень тяжести болезни, ее течение.
В первую очередь, по возможности, необходимо устранить промышленный аллерген, который вызвал заболевание.
Хороший эффект (особенно при интермиттирующей форме болезни, дает гипосенсибилизация (введение подкожно в возрастающих дозах аллергена, который вызвал развитие болезни).
С целью повышения общей резистентности организму показаны физиотерапевтические процедуры, дыхательная гимнастика.
Для прекращения приступа удушья применяют бронходилятаторы короткого действия (ингаляционные бета-2 агонисты), но не более одного раза в неделю. Можно назначать кромогликат и недокромил натрия перед возможным воздействием промышленного аллергена.
При легкой персистирующей бронхиальной астме: почти ежедневное введение бета-2 агонистов короткого действия, ежедневное введение ингаляционных противовоспалительных
препаратов (теофеллина, эуфиллина).
При средней тяжести персистирующей бронхиальной астмы: ингаляционные бета-2 агонисты короткого действия, но не чаще 3-4 раз в день, ингаляционные холинолитики, бронходилятаторы пролонгированного действия (особенно при ночных симптомах), ингаляционные кортикостероиды.
При тяжелой персистирующей бронхиальной астме: ежедневное введение ингаляционных кортикостероидов, бронходилататоров пролонгированного действия, кортикостероиды перорально, при необходимости – бета-2 агонисты короткого действия.
Экспертиза трудоспособности при профессиональной бронхиальной астме
Больные профессиональной бронхиальной астмой должны быть отлучены от работы с производственным аллергеном и рационально трудоустроены. Если переход на другую работу сопровождается потерей квалификации, то больного направляют на МСЭК для определения потери трудоспособности. В случаях тяжелого течения больные нетрудоспособны и нуждаются в определении группы инвалидности.
Источник
 При бронхиальной астме бронхи слишком чувствительные на определенные вещества, что приводит к тому, что человек задыхается, если возникают астматические приступы. Это заболевание слишком похожее на обычную простуду, и если астму вовремя не диагностировать, она будет развиваться и часто напоминать о себе мучительными приступами. На ранних этапах избавиться от астмы значительно легче, чем при запущенной форме, когда приступы имеют тяжелые формы. В современной медицине диагностика астмы имеет разные методы — от визуального до аппаратного, что позволяет не только диагностировать болезнь, но и уверенно отстранить ее от других, похожих заболеваний. Если астму определить и потом лечить правильно, то приступов удушья со временем можно избежать, или же их минимизировать и сделать дыхание комфортным.
При бронхиальной астме бронхи слишком чувствительные на определенные вещества, что приводит к тому, что человек задыхается, если возникают астматические приступы. Это заболевание слишком похожее на обычную простуду, и если астму вовремя не диагностировать, она будет развиваться и часто напоминать о себе мучительными приступами. На ранних этапах избавиться от астмы значительно легче, чем при запущенной форме, когда приступы имеют тяжелые формы. В современной медицине диагностика астмы имеет разные методы — от визуального до аппаратного, что позволяет не только диагностировать болезнь, но и уверенно отстранить ее от других, похожих заболеваний. Если астму определить и потом лечить правильно, то приступов удушья со временем можно избежать, или же их минимизировать и сделать дыхание комфортным.
Сбор информации о пациенте
 Диагностика бронхиальной астмы начинается с того, что доктор должен устно опросить пациента, собрав всю необходимую информацию, в медицине это называется анамнезом. Вслед за этим идет прослушивания дыхательных органов стетоскопом (аускультация), а также специальным методом простукивания нужно изучить звуковые явления в грудной клетке (этот метод называется перкуссия). Уже изучив жалобы пациента, и прослушав его грудную клетку, доктор может предварительно диагностировать астму. Но нужны другие факторы и подтверждения, чтобы не спутать это заболевание с другими.
Диагностика бронхиальной астмы начинается с того, что доктор должен устно опросить пациента, собрав всю необходимую информацию, в медицине это называется анамнезом. Вслед за этим идет прослушивания дыхательных органов стетоскопом (аускультация), а также специальным методом простукивания нужно изучить звуковые явления в грудной клетке (этот метод называется перкуссия). Уже изучив жалобы пациента, и прослушав его грудную клетку, доктор может предварительно диагностировать астму. Но нужны другие факторы и подтверждения, чтобы не спутать это заболевание с другими.
Обследование, основанное на сборе анамнеза, внешнем осмотре, пальпации, прослушивании и простукивании называется физикальным. Именно с такого метода диагностики начинается определение типа болезни.
 При опросе больного следует узнать из его слов следующую информацию:
При опросе больного следует узнать из его слов следующую информацию:
- В каком возрасте начались астматические приступы, возможно какие детские болезни привели к астме. Это может быть коклюш, корь и другие, которые могут негативно повлиять на дыхательную систему.
- Были ли среди родственников астматики, это позволяет проследить генетическую связь, возможно кто-то из близких имел сильные аллергии.
- С какими раздражителями связаны приступы. Такие раздражители называются триггерами, и среди них может быть физическая нагрузка, холодный влажный воздух, микроскопические частицы шерсти и кожи собак, кошек, пыльца цветов разных растений, запыленность в помещении пылью определенного типа, продукты питания.
- Нужно узнать, как именно проходят приступы. Ведь при астматическом кашле пациенты принимают положение, при котором вдох менее мучительный, например, опираются руками о стол, расслабляя при этом плечевой пояс.
- Есть ли звуки при кашле, ведь свист при дыхании — это признак астматического сужения бронхов. Чтобы услышать характерные звуки при дыхании и приступах, не нужно прослушивать грудь стетоскопом, их хорошо слышно и на небольшом расстоянии.
- Долго ли длится приступообразный кашель, пропадает ли он после приема бронхолитических лекарств.
- После приступа наблюдается выделения вязкой, но прозрачной, как стекло мокроты, которая освобождает бронхи, таким образом облегчается дыхание, такие особенности также нужно узнавать при опросе.

Внешний осмотр проходит следующим образом:
- Врач смотрит на грудную клетку, которая может иметь вид, похожий на бочку. Такую форму грудная клетка приобретает вследствие развития эмфиземы, расширения легких, и, как результат — увеличение размеров грудной клетки;
-
 Прослушивание проходит через стетоскоп, стетофонендоскоп или фонендоскоп, причем последний наиболее подходит для изучения звуков, издаваемых грудной клеткой при астме. Если происходит обострение, свист и характерные хрипы слышны по всей легочной поверхности, но при ремиссии свистящий хрип слышен снизу от лопаток и то только при усиленном вдохе.
Прослушивание проходит через стетоскоп, стетофонендоскоп или фонендоскоп, причем последний наиболее подходит для изучения звуков, издаваемых грудной клеткой при астме. Если происходит обострение, свист и характерные хрипы слышны по всей легочной поверхности, но при ремиссии свистящий хрип слышен снизу от лопаток и то только при усиленном вдохе. - Постукивание пальцами не может эффективно сообщить информацию на ранних этапах астмы. Но если болезнь длится долго, то пальпацией и постукиванием можно услышать пустоту (звук картонной коробки), которая образовалась из-за эмфиземного расширения легких.
Анализы
Лабораторные исследования проводятся в следующих направлениях:
- анализ крови направлен на определение количества эозинофилов — этот вид лейкоцитов является показателем аллергических процессов в организме;
-
 если в анализе крови отсутствуют признаки воспалительных процессов и токсинов, выделяемых бактериями, то при наличии астматических симптомов доктору легче отличить астму от обычного бронхита или пневмонии;
если в анализе крови отсутствуют признаки воспалительных процессов и токсинов, выделяемых бактериями, то при наличии астматических симптомов доктору легче отличить астму от обычного бронхита или пневмонии; - в мокроте под микроскопом можно обнаружить эозинофилы;
- в анализе мокроты присутствуют кристаллические вкрапления — особенные кристаллы Шарко-Лейдена и спиралевидные кристаллы Куршмана;
- мокрота при астме специфическая, отличается от мокроты при бронхите, структура двухслойная, консистенция густая, по густоте вязкая;
- методом проделывания царапин на коже (скарификации) берут пробы на аллергены, по которым уточняют аллергический возбудитель (триггер) бронхоспазма, аллергены вызывают на коже покраснение и зудящие ощущения;
- кал берут для определения гельминтов, которые могут размножиться до инвазивного количества и вызвать аллергическую интоксикацию организма, что также может влиять на возникновение приступов.
Специализированные медицинские аппараты
Пикфлуометрия
С помощью специально разработанных аппаратов проводится инструментальная диагностика. На первом месте в аппаратной диагностики стоит пикфлуометрия. На пикфлоуметре, который являет собой трубочку с нанесенной шкалой, измеряется самая большая скорость потока воздуха при выдохе, сделанном с максимальным усилием (форсированный выдох). Такая пиковая скорость выдоха называется ПСВ. Этот тест доступен детям с четырех лет, также он применяется и для взрослых.
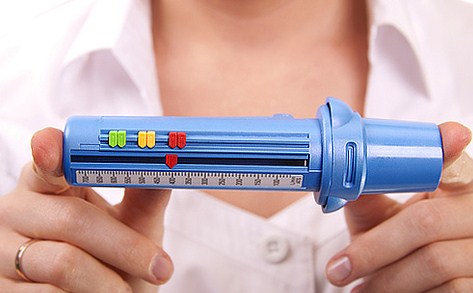 Результаты зависят от возраста и физических характеристик человека, но в целом скорость выдоха ниже при суженных бронхах (что характерно для обструкции). Особенно важна пиклоуметрия при контроле состояния у детей.
Результаты зависят от возраста и физических характеристик человека, но в целом скорость выдоха ниже при суженных бронхах (что характерно для обструкции). Особенно важна пиклоуметрия при контроле состояния у детей.
Измерительные процессы проводятся дважды в день, сутра и ближе к вечеру. Делаются три попытки, из которых выбирается та, которая сделана наиболее правильно. На трубку нанесена шкала с зеленой, желтой и красной зоной, которые обозначают степень проблемы. Но эта шкала не унифицирована, она подбираются путем индивидуальных двухнедельных исследований каждого больного. Если показатели в зеленой зоне, значит, что симптомы астмы под контролем, желтая зона — возможно обострение, при красной зоне нужно немедленно спешить человеку на помощь.
 Пиклфлоуметрию делать очень просто, поэтому ее часто делают дома. Удобство состоит в том, что начальные стадии обструкции могут быть без видимых симптомов, однако если бронхи суженные, прибор это покажет сужение бронхов, поэтому с помощью пиклфлуометра можно не допустить начала удушья.
Пиклфлоуметрию делать очень просто, поэтому ее часто делают дома. Удобство состоит в том, что начальные стадии обструкции могут быть без видимых симптомов, однако если бронхи суженные, прибор это покажет сужение бронхов, поэтому с помощью пиклфлуометра можно не допустить начала удушья.
Больной должен зафиксировать лучшее значения ПСВ, и при дальнейшем использовании прибора при определении обструктивных изменений надобно соотносить с этим значениям другие показатели шкалы. Нужно правильно делать выдох форсированным способом, результаты записывать в дневник, чтобы с этими результатами ознакомить позже лечащего врача. Возможно, в вашем городе есть школа для больных астмой (где доктора рассказывают, как лечить это заболевание), поинтересуйтесь у доктора.
Спирограф
 Также при изучении особенностей выдоха важно пройти тест на спирографе и сделать спирограмму. Это исследование делают без медикаментов и с особенным веществом, который расслабляет мышечную стенку бронхов и увеличивает их просвет — бронходилататаром. Спирограф — с виду простой прибор, но тесты на нем довольно сложные, поэтому пользоваться можно только под контролем врача, который исследует функцию внешнего дыхания (ФВД).
Также при изучении особенностей выдоха важно пройти тест на спирографе и сделать спирограмму. Это исследование делают без медикаментов и с особенным веществом, который расслабляет мышечную стенку бронхов и увеличивает их просвет — бронходилататаром. Спирограф — с виду простой прибор, но тесты на нем довольно сложные, поэтому пользоваться можно только под контролем врача, который исследует функцию внешнего дыхания (ФВД).
Спирограмма показывает форсированную жизненную емкость легких, сокращенно ФЖЕЛ, а также объем форсированного выдоха за одну секунду, сокращенно — ОФВ1, и так называемую пиковую скорость выдоха (ПСВ). Высчитывается индекс Тиффно, который составляет ОФВ1 поделить на ФЖЕЛ, у здоровых людей этот показатель выше 0,75.
Если при подозрениях на астму показатели спирографа в пределах нормы, делают медицинскую провокацию — дают больному метхолин или гистамин в виде ингаляций и сравнивают спирограмму с обычной обструкцией и под действием этих лекарств.

Пневмотахограф
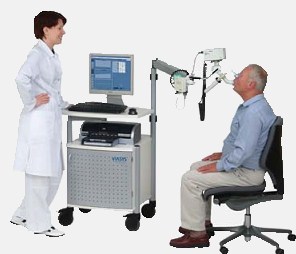 Из медицинских аппаратов также используют пневмотахограф, который определяет объемность дыхания на пике и самую большую объемную скорость на специальных тестовых уровнях 75, 50 и 25 процентов.
Из медицинских аппаратов также используют пневмотахограф, который определяет объемность дыхания на пике и самую большую объемную скорость на специальных тестовых уровнях 75, 50 и 25 процентов.
Но анализ дыхания может не дать четких результатов в случае, если заболевание являются профессиональным и приступ вызывает вещество, присутствующее только на работе. Чтобы диагностировать профессиональную астму, нужно кроме тестов дыхания изучить анализы и с помощью опроса выявить аллерген на рабочем месте пациента.
Рентген и томография
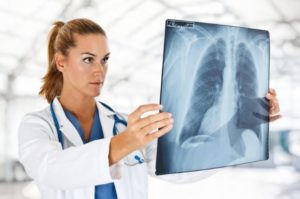 В случаях, когда симптомы астмы схожие с другими заболеваниями, делают рентген и томографию. Рентген практически бесполезен на ранних стадиях заболевания, поскольку картина в легких выглядит как у здорового человека.
В случаях, когда симптомы астмы схожие с другими заболеваниями, делают рентген и томографию. Рентген практически бесполезен на ранних стадиях заболевания, поскольку картина в легких выглядит как у здорового человека.
Если болезнь уже долго прогрессирует, развивается эмфизема, увеличение в объеме легких, которые на рентгенологической фотографии видимы как более прозрачные.
Томографию также назначают не во всех случаях, а только тогда, когда кашель и удушье не проходят длительное время, не смотря на лечение, и есть подозрения на наличие других болезней.
В детском возрасте
Диагностика астматических приступов у детей имеет особенности, поскольку они часто болеют респираторными и другими заболеваниями с похожими симптомами. Прежде всего у детей выясняют зависимость приступов от действий аллергенов, также возможную склонность к аллергии на генетическом уровне — есть ли близкие родственники с сильной аллергией на что-либо, это позволяет уточнить диагноз.
 У детей на ранних стадиях заболевания частые ночные приступы, что не свойственно для обычных бронхитов. Ведь при бронхитах ребенок ночью почти не кашляет, а накопившуюся слизь откашливает сутра, а астматический приступ немного похож на коклюшевый кашель и может продолжаться всю ночь.
У детей на ранних стадиях заболевания частые ночные приступы, что не свойственно для обычных бронхитов. Ведь при бронхитах ребенок ночью почти не кашляет, а накопившуюся слизь откашливает сутра, а астматический приступ немного похож на коклюшевый кашель и может продолжаться всю ночь.
У детей исследуют внешнее дыхание с помощью приборов, предварительно дав бронходилататоры (препараты, расширяющие просвет в бронхах). Также сдают анализы, чтобы отследить наличие гельминтов и воспалительного процесса в организме, иногда проводят аллергологический тест. Но некоторые современные врачи отказываются от тестов на аллергены, резонно указывая на то, что в большинстве случаев аллергены вполне обычны и избежать их влияния довольно трудно.
У детей бронхиальная астма полностью излечима в большинстве случаев, однако для успешного лечения имеет большое значение своевременная диагностика бронхиальной астмы и правильное лечение, которое состоит не только в приеме медикаментов, но и в укреплении организма.
Пожилые люди
Люди пожилого возраста имеют множество заболеваний, которые могут хронически проходить долгие годы. Симптомы этих болезней могут накладываться на астматические, и клиническая картина становится нечеткой.
 Но после полного обследования на аппаратах, сдачи всех анализов, картина должна прояснится. У пожилых людей диагностика бронхиальной астмы должна обязательно включать исследование сердечной мышцы, ведь люди старшего возраста склонны к сердечной астме, ишемической болезни сердца, при которых левый сердечный желудочек имеет симптомы сердечной недостаточности. Поэтому к аппаратным исследованиям и анализам обязательно добавляют электрокардиограмму, возможно флюорографию и только после этого ставят диагноз.
Но после полного обследования на аппаратах, сдачи всех анализов, картина должна прояснится. У пожилых людей диагностика бронхиальной астмы должна обязательно включать исследование сердечной мышцы, ведь люди старшего возраста склонны к сердечной астме, ишемической болезни сердца, при которых левый сердечный желудочек имеет симптомы сердечной недостаточности. Поэтому к аппаратным исследованиям и анализам обязательно добавляют электрокардиограмму, возможно флюорографию и только после этого ставят диагноз.
Кроме того, рекомендуется проводить функциональные методы выявления бронхиальной астмы, включающие ЭКГ, рентгенографию, пикфлоуметрию (это исследование нужно делать в течение 2 недель). Только после выполнения всех диагностических мероприятий назначается симптоматическое лечение бронхиальной астмы.
Источник


