Программа для детей с бронхиальной астмой

КЛЮЧЕВЫЕ ПОЛОЖЕНИЯ:
• образовательные программы являются неотъемлемой частью комплексного лечения детей с бронхиальной астмой; целью проведения программ является развитие сотрудничества между врачом и пациентом;
• особенностью таких программ в педиатрии является обязательная адаптация обучающих методов к восприятию возрастной группы пациентов с учетом их психомоторного развития и возрастных особенностей психологии.
Особую группу обучения составляют подростки с бронхиальной астмой;
• существуют различные формы и методы обучения пациентов: индивидуальные и групповые методики, видеообучение, специализированные Интернет-сайты, адаптированные программы для детей младшего возраста (сказкотерапия), тренинги с участием психологов. Одной из распространенных форм является Астма-школа;
• обучение пациентов, их родителей и родственников должно проводиться на всех этапах оказания медицинской помощи пациентам с бронхиальной астмой;
• образовательные программы должны быть направлены не только на семью больного, но и на врачей, средний медперсонал, педагогов, постоянно занимающихся с ребенком, страдающим бронхиальной астмой;
• психологическая помощь, осуществляемая параллельно с занятиями в Астма-школе, существенно повышает эффективность образовательных программ и улучшает комплайнс.
Обучение пациентов и их родителей является неотъемлемой частью комплексной программы лечения бронхиальной астмы. Основной целью проведения образовательных программ является повышение мотивации лечения — активного и сознательного следования врачебным рекомендациям. Развитие сотрудничества между врачом и пациентом (комплайнс, кооперативность) — обязательное условие успешного обучения.
Бронхиальная астма требует от родителей и больного длительного, иногда непрерывного и тщательного соблюдения медикаментозных программ, особого режима жизни, целого ряда ограничений. От соблюдения этих условий зависит успешность предлагаемых специалистом программ ведения больных.
Для достижения оптимального контроля бронхиальной астмы и формирования высокого уровня качества жизни больных недостаточно вклада только врача, необходимо сотрудничество с пациентом. Никакие самые современные методы лечения не окажут должного эффекта, если пациент не будет четко следовать врачебным рекомендациям. Недостаточная осведомленность родителей об основных этиологических факторах, лежащих в основе развития и обострений бронхиальной астмы, а также о существующих современных методах лечения приводит к тому, что многие из пациентов игнорируют назначения врачей, самостоятельно прекращают лечение или прибегают к услугам парамедиков.
Приверженность лечению характеризуется отношением количества реально принятого препарата к теоретически назначенному, выраженным в процентах. Возможны нарушения вследствие недостаточного комплайнса: передозировка, уменьшение дозы и беспорядочный прием лекарств. По данным ряда исследований комплайнс пациентов с бронхиальной астмой, не прошедших образовательные программы, составляет не более 40-50%. Обучение пациентов должно начинаться с момента постановки диагноза и продолжаться на протяжении всего периода наблюдения для достижения высокого уровня комплайнса (>80% выполнения назначений). При выборе метода и формы обучающих программ должен учитываться возраст пациентов. При лечении детей младшего возраста главным объектом обучения являются родители или лица, ухаживающие за ребенком. Используя адаптированные программы для детей младшего возраста, можно научить простым навыкам контроля детей начиная с трехлетнего возраста. Подростки — это особая группа со специфической возрастной психологией, нуждающаяся в использовании специальных программ, наиболее эффективными из которых являются тренинги с участием психолога.
Существуют различные формы и методы обучения. Наиболее широко применимы такие формы обучения, как непосредственные занятия с больными (групповой или индивидуальный метод), различные виды печатных изданий для пациентов (книги, газеты, брошюры, буклеты, журнал «Астма и аллергия» и т.п.), аудио- и видеокассеты, специальные компьютерные программы, обучающие Интернет-сайты, консультативные телефонные линии «Астма-помощи».
Индивидуальный метод обучения — один из самых продуктивных, но одновременно и наиболее трудоемких. Индивидуальное обучение проводится лечащим врачом, который детально знает особенности течения заболевания у данного пациента, контролирует и совершенствует знания и навыки больного на каждом визите. Ключевыми моментами индивидуального обучения являются развитие партнерства, длительный обмен информацией, обсуждение полученных результатов. Ведущая роль в данной программе отводится первой консультации, во время которой рекомендуется дать информацию о диагнозе и простые сведения о существующих видах лечения, продемонстрировать различные виды ингаляторов, чтобы больной мог принять участие в выборе приспособления, которое наиболее ему подходит. Следует дать возможность пациенту высказать свои опасения по поводу бронхиальной астмы и ее лечения и обсудить их. На основании этого врач и больной должны прийти к согласию по поводу целей лечения. Уже при первом визите проводится обучение пациентов правильной технике пикфлоуметрии и ведению дневников. В завершение первой консультации рекомендуется предоставить больному письменную информацию о бронхиальной астме и ее лечении для закрепления полученной вербальной информации. При последующих консультациях рекомендовано разработать совместно с пациентом (или родителями) план самоведения. Текущие консультации при индивидуальном обучении больного должны включать проверку техники ингаляционной терапии, проверку записей симптомов и показателей пикфлоуметрии в дневнике больного, а также проверку следования медикаментозному плану и выполнения рекомендаций по вторичной профилактике. Учитывая, что продолжительность первой консультации при этом варианте образовательной программы может превышать 1 ч, возможность ее реализации в условиях амбулаторного приема представляется не всегда приемлемой.
Наиболее распространенным методом обучения в России стал групповой метод, позволяющий одновременно вовлекать в процесс многих пациентов. Наиболее часто этот метод реализуется в Астма-школах. Группы Астма-школ могут быть сформированы как из родителей, так и из самих пациентов старше 7 лет. Основные принципы формирования групп больных для Астма-школ предполагают обязательное подтверждение диагноза, учет возраста пациентов (разброс не более 3 лет), оптимально — одинаковую степень тяжести заболевания. Важно учитывать, что родители с депрессивными тенденциями и высоким уровнем тревожности, изначально ориентированные на немедикаментозные методы лечения, мало подходят для групповых занятий и должны обучаться индивидуально.
В организации работы Астма-школ очень важна подготовка специалистов для проведения занятий, желателен предыдущий педагогический опыт и знание основ психологии, в том числе детского и подросткового возраста. Тематические курсы усовершенствования, дающие врачам коммуникативные навыки работы с пациентами, проводимые с участием психологов, — оптимальный вариант подготовки специалистов для Астма-школ (подробности на сайте https://lech.mma.ru/child). Методически необходимо предусмотреть минимальное оборудование для занятий — печатные издания, плакаты, возможность видеообучения, наличие демонстрационных образцов различных средств доставки, пикфлоуметров и т.п. Необходимо, чтобы подходы к лечению у врача, проводящего занятия в Астма-школе, и врачей, направляющих пациентов на обучение, были едиными.
Несмотря на разнообразие вариантов проведения Астма-школ по длительности и интенсивности обучения, программа для пациентов и родителей обязательно должна включать следующие темы:
• элементарные сведения об анатомии, физиологии дыхания, сущности заболевания;
• понимание бронхиальной астмы как хронического заболевания, а потому необходимости постоянного контроля и лечения;
• сведения об основных аллергенах и ирритантах, принципах элиминационной терапии и аллергенспецифической иммунотерапии;
• самоконтроль состояния: симптомы и оценка пикфлоуметрии, навык измерения ЧСС, ЧД, заполнения дневника самонаблюдения;
• базовые знания об основных группах препаратов для лечения бронхиальной астмы, понятие базисной и симптоматической терапии;
• знакомство с основными видами средств ингаляционной доставки препаратов и освоение техники ингаляции;
• разбор алгоритмов действий при приступе и обострении бронхиальной астмы, планы самоконтроля в «системе цветовых зон»;
• характеристика основных немедикаментозных методов лечения (различные методики дыхательных гимнастик, массажа, закаливания, физиолечения) как альтернативных и вспомогательных вариантов терапии;
• обучение родителей необходимым навыкам экстренной доврачебной помощи (устранение неблагоприятных факторов, водный режим, классический массаж и массаж биологически активных точек, дыхательная гимнастика, психотерапевтические приемы; медикаментозное лечение, обращение к врачу);
• обсуждение вопросов социальной и психологической адаптации детей с бронхиальной астмой и профориентации.
При изложении материала очень важно адаптировать терминологию, делая ее понятной для родителей и детей различных возрастных групп. Нет необходимости в излишней детализации материала. Во время занятий врач не должен переходить от рассмотрения общих вопросов к частным проблемам конкретного ребенка.
Весь этот объем необходимых знаний и навыков может быть реализован в процессе проведения раз
личного количества занятий: от 2-3 до 8-10 и более. Число и интенсивность занятий зависит от организационных возможностей ЛПУ, где проводится Астма-школа. В России есть опыт проведения таких школ на базах специализированных санаториев, стационаров, поликлиник. При этом надо понимать, что Астма-школа лишь базовый этап обучения. Совершенствование и контроль знаний и навыков должны длиться на протяжении всего наблюдения пациента.
Наиболее приемлемы и целесообразны комбинированные методы обучения, когда базовые знания даются пациенту в виде групповых занятий, а затем лечащий врач совершенствует и пополняет эти знания в процессе наблюдения.
Особенностью образовательных программ в педиатрии является обязательная адаптация обучающих методов к восприятию возрастной группы пациентов с учетом их психомоторного развития и возрастных особенностей психологии (табл. 9.1).
Таблица 9.1. Уровень кооперативности пациента в зависимости от возраста*
| Возраст | Описание кооперативности пациента |
| Дети до 5 лет | Способны пассивно выполнять просьбы взрослых (прием таблеток, ингаляция через спейсер с помощью родителя и т.п.) |
| 5-7 лет | Способны освоить большинство необходимых навыков (пикфлоуметрия, применение различных видов ингаляторов и т.п.), но под контролем и при напоминании взрослых членов семьи |
| 8-10 лет | Способны к пониманию целесообразности назначения лекарственных средств, ориентируются в их названиях, целях их применения, побочных эффектах, противопоказаниях |
| 11-12 лет | Правильно оценивают свое состояние до и после приема лекарственных средств и активно участвуют в подборе медикаментозной терапии под контролем взрослого, самостоятельно и регулярно используют пикфлоуметр и ведут дневник самонаблюдения |
| 13-14 лет | Способны не только демонстрировать хорошее знание препаратов, но и планировать свое лечение без участия взрослых членов семьи, без напоминания самостоятельно контролируют наличие необходимого препарата на неделю вперед, самостоятельно ведут и хранят дневники самоконтроля без участия взрослых членов семьи |
* По данным Howell J.H. et al. (1992).
Легко воспроизводимы и эффективны методики для детей младшего возраста, такие как «Почитаем вместе сказку» с образным изложением материала по бронхиальной астме, которые могут быть реализованы как групповая сказкотерапия и как индивидуальное обучение при активном участии родителей.
Особого такта и выдержки необходимо придерживаться при обучении подростков, и течение бронхиальной астмы во многом зависит от адекватности их поведения и систематичности лечения. Юношеский максимализм и негативизм способствуют отказу от наблюдения и лечения, формированию вредных привычек, таких как курение табака, тем самым расширяют спектр факторов риска. В данной группе неприемлемы обычные формы и методы обучения. Российское исследование продемонстрировало, что подростки считают наиболее привлекательной формой обучения Интернет-проекты, тренинги, буклеты, выдержанные в определенном стиле. Для проведения тренингов для подростков необходимо привлечение психолога или обученного психологом врача. Учитывая высокую распространенность курения табака в подростковом возрасте и доказанное отрицательное влияние этой зависимости на течение бронхиальной астмы, все программы для подростков должны обязательно включать обсуждение этого аспекта.
Необходимо подчеркнуть более высокую эффективность лечения при условии образования как всей семьи, так и врачей, среднего медперсонала, педагогов, постоянно занимающихся с ребенком, страдающим бронхиальной астмой. Семейная реабилитация должна стать основным методом реабилитации детей с бронхиальной астмой.
Обучение пациентов, их родителей и родственников должно проводиться на всех этапах оказания медицинской помощи.
Широкие возможности в отношении образования пациентов представляются на этапе реабилитации в специализированных санаториях, отделениях восстановительного лечения.
Практика свидетельствует, что при осуществлении образовательных программ снижается:
• количество приступов бронхиальной астмы;
• частота обращений за медицинской помощью;
• количество пропусков школьных занятий;
• количество листов нетрудоспособности у родителей в связи с уходом за больными детьми;
• бронхиальная лабильность;
• число госпитализаций.
Образовательные программы не должны ограничиваться только отношением врач-родители (врач-пациент). В педиатрии система межличностных контактов значительно раздвигает свои границы и может быть обозначена как:
• родители-ребенок;
• ребенок-сверстники;
• ребенок-воспитатель, учитель;
• ребенок-медицинский персонал;
• ребенок-взрослые.
Обучение всех, кто окружает больного ребенка, их сотрудничество на всех этапах позволяет улучшить течение и прогноз заболевания, снизить процент инвалидизации и повысить качество жизни детей, страдающих бронхиальной астмой.
С учетом психологических проблем у многих детей, больных бронхиальной астмой, к работе с ними имеет смысл привлекать специалиста-психолога, владеющего методами индивидуальной и групповой психотерапии и психокоррекции. Такая психологическая помощь, осуществляемая параллельно с занятиями в Астма-школе, существенно повышает эффективность последней и улучшает комплайнс пациентов. Индивидуальный подход к реабилитации больного ребенка должен предусматривать возможность консультации социальных работников, помогающих решить сложные проблемы социальной адаптации пациентов и их семей, касающиеся изменения жилищно-бытовых условий и т.п. Одной из важных сторон социальной адаптации является также своевременная профессиональная ориентация детей, больных бронхиальной астмой (с участием школьного врача, педагогов и родителей).
Представляется целесообразной организация образовательной работы во всех звеньях региональных детских специализированных аллергологических и респираторных центров, что позволяет методически и организационно обеспечить проведение комплексных согласованных лечебно-профилактических мероприятий в условиях конкретного региона, обеспечить продолжительное наблюдение за больными (от грудного до подросткового возраста), уменьшить финансовые затраты на дублирующие друг друга медицинские службы и подразделения.
- Индивидуальный план действий для детей с бронхиальной астмой и их родителей
- Образование больных и родителей детей, страдающих бронхиальной астмой
- Программа ведения больных бронхиальной астмой: 6 частей
- Состав образовательной программы
- Часть 4. Разработка индивидуального медикаментозного плана для долгосрочного лечения грудных детей, дошкольников (до 5 лет), школьников (5-12 лет) и подростков (12 лет и старше), страдающих бронхиальной астмой
- Организация специализированной лечебной помощи детям, больным бронхиальной астмой
- Бронхоспазм, вызываемый физической нагрузкой, у больных бронхиальной астмой
- Реабилитация детей, больных бронхиальной астмой
- Вакцинация детей, больных бронхиальной астмой
- ОРГАНИЗАЦИЯ МЕДИЦИНСКОЙ И СОЦИАЛЬНОЙ ПОМОЩИ ДЕТЯМ, БОЛЬНЫМ БРОНХИАЛЬНОЙ АСТМОЙ
- Требования к срокам реализации образовательной программы
- Образовательная программа
- ОРГАНИЗАЦИЯ И СОЦИАЛЬНО-ПРАВОВЫЕ АСПЕКТЫ ОКАЗАНИЯ МЕДИЦИНСКОЙ ПОМОЩИ ДЕТЯМ, БОЛЬНЫМ БРОНХИАЛЬНОЙ АСТМОЙ
- Влияние описторхоза на биомеханику дыхания у больных бронхиальной астмой
Источник

НАЦИОНАЛЬНАЯ ПРОГРАММА «БРОНХИАЛЬНАЯ АСТМА У ДЕТЕЙ. СТРАТЕГИЯ ЛЕЧЕНИЯ И ПРОФИЛАКТИКА

Национальная программа – специализированный документ, отражающий мнение ведущих специалистов, работающих в области бронхиальной астмы. Впервые был создан в 1997 году по инициативе А. Г. Чучалина, став формуляром диагностики, лечения и профилактики БА у детей, адресованным не только специалистам пульмонологам, аллергологам, но и широкому кругу практических педиатров, врачей общей практики.

БРОНХИАЛЬНАЯ АСТМА у детей заболевание, в основе которого лежит хроническое аллергическое воспаление бронхов с участие ряда клетокэозинофилов, нейтрофилов, тучных клеток, лимфоцитов. Это сопровождается гиперреактивностью дыхательных путей, приступами затрудненного дыхания в результате распространенной бронхиальной обструкции, обусловленной бронхоконстрикцией, гиперсекрецией слизи, отеком стенки бронха.

• БА – одно из самых распространенных хронических заболеваний детского возраста, за последние 20 лет распространенность ее заметно выросла; • гиподиагностика и поздняя диагностика БА остается проблемой современной отечественной педиатрии; • БА у детей является серьезной медико-социальной и экономической проблемой; • в числе факторов риска смерти от БА – тяжелое течение болезни, врачебные ошибки (неправильная терапия, отсутствие плана лечения и письменных рекомендаций для больного), низкий социальный статус семьи больного; • начавшись в детстве, БА у многих продолжается в зрелом возрасте.

Особенности клиники и диагностики БА у детей раннего возраста: Дети 0 -2 года. БА отличается клинической вариабельностью , сохраняя черты аллергического наследственно обусловленного заболевания. Раннему развитию БА способствует внутриутробная сенсибилизация плода вследствие повышенной проницаемости фетоплацентарного барьера. Неблагоприятное влияние оказывают профессиональные вредности, активное и пассивное табакокурение матери.

Среди факторов постнатальной сенсибилизации важное значение имеет избыточная антигенная экспозиция в первые годы жизни ребенка. Основными сенсибилизирующими факторами являются пищевые аллергены (куриный белок, белок коровьего молока, пшеница, рыба, орехи, какао, цитрусовые, ряд ягод, овощей). С первых месяцев жизни начинает возрастать роль бытовых аллергенов (у большинства сенсибилизация к домашней пыли и клещам). С 3 -4 лет возрастает роль пыльцевых аллергенов.

«Атопический марш» – этапность в смене спектра сенсибилизации у детей раннего возраста – когда появлению первых типичных приступов экспираторной одышки предшествуют проявления атопического дерматита, острые аллергические реакции на различные пищевые продукты, медикаменты (в виде экзантем, крапивницы, отеков Квинке), повторные респираторные заболевания. Нередко расцениваются врачами как ОРВИ, бронхиты, пневмонии. Больные неадекватно лечатся антибиотиками, что лишь способствует лекарственной сенсибилизации, проявляющейся различными клиническими вариантами лекарственной аллергии. В последнее время отмечается ранняя сенсибилизация к широкому спектру аллергенов (полисенсибилизация).

Индекс риска астмы (Asthma Predictive Index, API) для выявления факторов, предрасполагающих к БА в раннем детстве: Распознаются дети с высоким риском астмы (2 -3 лет) >3 (4) эпизодов свистящих хрипов за последний день И Один большой критерий • У одного из родителей подтвержденный диагноз астмы • Подтвержденный диагноз атопического дерматита • Чувствительность к аэроаллергенам ИЛИ два малых критерия • Чувствительность к пищевым аллергенам • Эозинофилия в крови (>4%) • Свистящее дыхание не связано с инфекцией
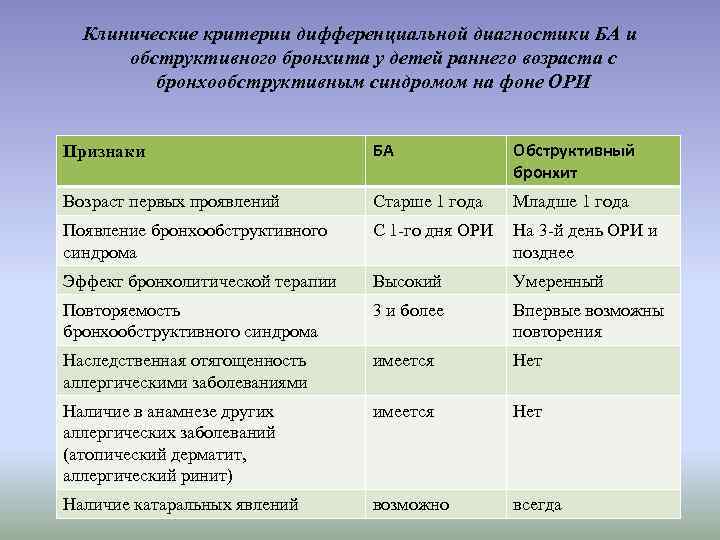
Клинические критерии дифференциальной диагностики БА и обструктивного бронхита у детей раннего возраста с бронхообструктивным синдромом на фоне ОРИ Признаки БА Обструктивный бронхит Возраст первых проявлений Старше 1 года Младше 1 года Появление бронхообструктивного синдрома С 1 -го дня ОРИ На 3 -й день ОРИ и позднее Эффект бронхолитической терапии Высокий Умеренный Повторяемость бронхообструктивного синдрома 3 и более Впервые возможны повторения Наследственная отягощенность аллергическими заболеваниями имеется Нет Наличие в анамнезе других аллергических заболеваний (атопический дерматит, аллергический ринит) имеется Нет Наличие катаральных явлений возможно всегда

В этом возрасте необходимо исключать и другие причины обструкции: бронхолегочная дисплазия, гастроэзофагальный рефлюкс, аспирация инородного тела, врожденные аномалии легких и сердца, первичная цилиарная дискинезия и др.

Дошкольники (от 3 до 5 лет). • Главным ключевым критерием дифференциальной диагностики фенотипа астмы является персистирование на протяжении последнего года. • Наиболее частые триггеры – вирусы. Возможна провокация приступов БА физической нагрузкой. • Кожные пробы с аллергенами или определение специфических Ig. E-антител позволяет определить аллергическую природу заболевания. • Клинически значимая между контактом с аллергеном и появлением симптомов. • Важным для постановки диагноза является отчетливый положительный эффект от применения бронходилятаторов и ингаляционных глкокортикостероидов и возврат симптомов после отмены этой терапии.

Школьники (от 6 до 12 лет). Приступы в этом возрасте также наиболее часто провоцируются аллергенами, респираторными вирусами, физической нагрузкой. При выборе лечения следует прежде всего ориентироваться на предшествующую тяжесть заболевания.

Подростки В этом возрасте нередко меняется тяжесть течения БА, у отдельных детей приступы вообще проявляются впервые, часть детей «перерастают» заболевание. Симптомы заболевания существенно уменьшаются и даже исчезают. Сложность ведения подростков определяется появлением у них вредных привычек (табакокурения), некритичной оценкой ими своего состояния, отсутствием преемственности и нерегулярностью врачебного наблюдения, низкой приверженности терапии. Весьма часта провокация приступов физ. нагрузкой, психоэмоциональными факторами. Требуется дифференцировать с дисфункцией голосовых связок (возрастная мутация голоса), аспирацией инородных тел, гипервентиляционным синдромом, начальными проявлениями ХОБЛ.

БА у детей с ожирением У больных БА с избыточной массой тела отмечается ряд особенностей: • относительно низкие легочные объемы по сравнению с лицами, имеющими нормальную массу; • отрицательная корреляционная зависимость ИМТ с диаметром дыхательных путей (максимально выражена в популяции лиц мужского пола); • низкая функциональная активность дыхательной мускулатуры, что ассоциировано со снижением максимального давления вдоха; • снижение экскурсии грудной клетки; • усиление сократительного ответа гладкой мускулатуры бронхов в ответ на контрактильные стимулы, обусловливающие удлинение актов вдоха и выдоха.

Жировая ткань продуцирует целый ряд провоспалительных медиаторов, что оказывает стимулирующее действие в отношении воспалительной активности при БА. Рекомендовано обогащение диеты ω3 полиненасыщенными жирными кислотами, особенно в комбинации с элиминационными мероприятиями может существенно уменьшить симптомы БА и улучшить качество жизни. Диетотерапия и специальный комплекс упражнений могут привести к значительному приросту дыхательных объемов ФВД при похудании.

Дифференциальная диагностика БА у детей Заболевания верхних дыхательных путей Заболевания нижних дыхательных путей Прочие состояния Аллергический ринит Хронический ринит Синусит Гипертрофия аденоидов и/или тонзиллярных миндалин Ларингомаляция Новообразования гортани и глотки Дисфункция голосовых связок Обструктивный бронхит вирусной и бактериальной этиологии, в том числе микоплазменной и хламидийной Коклюш Трахео-пищеводный свищ Сдавление трахеи и крупных бронхов Трахеобронхомаляция и другие пороки развития Хронический бронхит вследствие ингаляции табачного дыма и токсических газов Бронхолегочная дисплазия Бронхиолит Пневмония Отек легких Интерстициальные заболевания легких Легочная эозинофилия Легочный гемосидероз Аспирация инородных тел Муковисцидоз Иммунодефицитные состояния, протекающие с поражение легких Легочные микозы Синдром цилиарной дискинезии Синдром хронической аспирации Гастроэзофагеальный рефлюкс Туберкулез Врожденные пороки сердца

Заподозрить отличное от БА заболевание при выявлении следующих симптомов: 1. По данным анамнеза: • появление симптомов заболевания с рождения; • респираторный дистресс синдром и/или применение ИВЛ в периоде новорожденности; • неврологическая дисфункция в неонатальном периоде; • отсутствие эффекта от применения бронхолитиков и ответа на терапию даже высокими дозами ингаляционных и пероральных глюкокортикостероидов; • свистящие хрипы, связанные с кормлением или рвотой; • затруднение глотания и/или рецидивирующая рвота; • диарея; • плохая прибавка массы тела; • длительно сохраняющая потребность в оксигенотерапии.

2. По данным физикального обследования: • деформация концевых фаланг пальцев в виде «барабанных палочек» ; • шумы в сердце; • стридор; • очаговые изменения в легких; • крепитация при аускультации; • резкий цианоз;

3. По результатам лабораторных и инструментальных исследований: • очаговые или инфильтративные изменения на рентгенограмме органов грудной клетки; • анемия; • необратимость обструкции дыхательных путей; • выраженная гипоксемия.

Признаки, характерные для дебюта БА: • частые эпизоды БОС (чаще одного раза в месяц); • кашель или одышка, появляющиеся при физической нагрузке; • ночной кашель; • кашель и одышка, повторяющиеся вне ОРВИ и не связанные с определенным сезоном; • эпизоды БОС, сохраняющиеся у ребенка старше 3 лет. У детей старше 5 лет помочь в дифференциальной диагностике может исследование функции внешнего дыхания, а также оценка реакции на терапию бронходиллятаторами, глюкокортикостероидами и элиминационные мероприятия.

Диспансерное наблюдение детей, больных БА Цель диспансерного наблюденияпредотвращение прогрессирования заболевания и достижение контроля БА; Диспансерное наблюдение предусматривает этапность, доступность, преемственность на основе унифицированных подходов диагностике, лечению и профилактике; Одно из главных условий диспансерного наблюдения детей с БА — мониторирование заболевания участковым педиатром и специалистами.

Задачи участкового педиатра: • раннее выявление детей с БА; • наблюдение детей с риском развития БА проводится в декретированные сроки: на первом году – ежемесячно первые 6 мес. , затем в 9 и 12 мес. , далее ежегодно; • нередко начальные проявления БА протекают под маской респираторной инфекции, поэтому «часто болеющие дети» требуют углубленного обследования и направления к специалистам; • контроль за детьми с БА осуществляется в соответствии с индивидуальным планом наблюдения: с легкой БА 1 раз в 12 мес. , среднетяжелой и тяжелой – не реже 1 раза в 6 мес. (с исследованиями ФВД); • амбулаторное лечение БА проводится по показаниям или рекомендациям специалиста;

• оценка эффективности начальной противовоспалительной базисной терапии у детей со среднетяжелой и тяжелой БА проводится через 1 мес. , далее при эффективности терапии – через 3 -6 мес. При неэффективности необходима госпитализация в специализированный стационар; • обязательный компонент – выявление и санация очагов хронической инфекции; • отбор детей с БА для этапного лечения в местных санаториях, специализирован

