Прокалывание при гайморите видео

На сегодняшний день пункция гайморовой пазухи вызывает много споров. Стоит ли выполнять эту манипуляцию, какой ее эффект, какими могут быть осложнения, больно ли делать прокол при гайморите, и как долго проходит период восстановления после проведения вмешательства.
Прокол гайморовой пазухи показан при гнойном течении гайморита – крайне неприятном и опасном заболевании, которое встречается очень часто в наши дни. Оно не сильно распространено в детском возрасте по причине не до конца сформировавшихся придаточных пазух носа, но при этом взрослых поражает достаточно часто. Патология характеризуется активным размножением бактерий в верхнечелюстных пазухах носа, которые провоцируют там воспалительный процесс. Обычно развитие болезни начинается после перенесенных вирусных инфекций – аденовируса, гриппа, ринита и рассматривается как их осложнение.
Зачастую встречается ситуация, когда консервативная терапия не дает нужного положительного эффекта. Этим обусловлена необходимость вмешательства в пазуху с целью устранения из нее гнойного содержимого и ее промывания. В большинстве случаев люди опасаются манипуляции по причине слухов о болезненности процедуры. Но этот страх вовсе не оправдан возможностью развития опасных осложнений патологии.

Показания для проведения пункции
Период разгара гайморита характеризуется нарушением оттока слизи из гайморовых пазух по причине выраженного отека слизистой оболочки. Этот процесс может иметь много неприятных осложнений ввиду непосредственной анатомической близости этой полости с головным мозгом и его оболочками. Именно поэтому наличие гнойного воспаления является прямым показанием для выполнения прокола при гайморите. Он позволяет устранить содержимое пазухи, промыть ее антисептическим раствором и ввести в нее лекарственные препараты, тем самым ускоряется процесс выздоровления.
Помимо терапевтической цели, прокол носа при гайморите может выполняться и для диагностики, чтобы определить наличие и характер содержимого верхнечелюстных синусов. Это облегчает постановку диагноза и называется диагностическая пункция.
Манипуляция назначается и выполняется исключительно врачом.

Иногда возможна и консервативная терапия гнойного гайморита, для этого применяются следующие препараты:
- антибактериальные средства;
- сосудосуживающие капли или спреи;
- растворы местных антисептиков для промывания носа;
- противовоспалительные препараты для проведения физиотерапевтических процедур.
Назначение медикаментозных препаратов не исключает прокола носа при гайморите.
Лечение гайморита посредством прокола обязательно проводится в таких ситуациях:
- отсутствие положительной динамики при двухнедельной консервативной терапии;
- стойкая и выраженная гипертермия от 38°С;
- наличие давящих или распирающих болей в проекции расположения верхнечелюстных синусов. Выраженное усиление болевых ощущений при смене положения головы;
- наличие уровня гноя или жидкости на рентгенограмме гайморовых пазух;
- отсутствие оттока содержимого из синусов;
- наличие неприятного запаха из носа, которое могут ощущать и другие люди.
В случае развития одонтогенного гайморита, обязательно делается прокол или выполняется оперативное лечение при участии лицевых хирургов – гайморотомия, подразумевающая вскрытие пазухи и ее очистку, которая является альтернативой проколу при таком гайморите. Это вмешательство должно производиться исключительно в стационарных условиях.
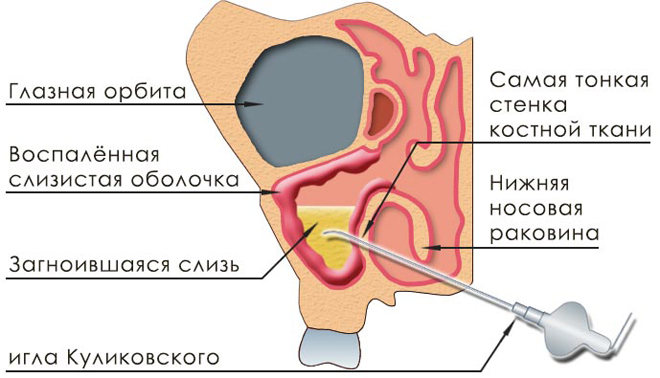
Методика выполнения
Пункция назначается и выполняется исключительно оториноларингологом. В детском возрасте она проводится крайне редко, потому как пазухи не до конца сформировались и есть высокий риск осложнений этой манипуляции. Сама процедура проходит в условиях стационара или поликлиники под местной анестезией. Многие пациенты опасаются прокола, поскольку боятся, что им могут сделать больно, а также существуют отзывы в народе, что если пришлось выполнить пункцию, то гайморит может стать хроническим.
Само вмешательство абсолютно безопасное, безвредное и практически безболезненное, а также не требует никакой подготовки.
Как делают прокол при гайморите? Техника выполнения процедуры достаточно проста. Врач вводит в носовой ход ватный диск, предварительно намотанный на пинцет и смоченный в растворе анестетика. Обычно для этих целей применяется Лидокаин или Новокаин. После того, как пациент подышал этим раствором, в носовой вход вводится вата. После того, как больной почувствовал, что несколько выше носа как бы «замерзло», начинается сама манипуляция с помощью специальной иглы. Следует отметить, что при правильном выборе места пункции, прокалывать пазуху не больно.
В сети Интернет есть много видео, которые подробно рассказывают о пункции. В них также есть информация о том, кому показана манипуляция, как она будет происходить, а также могут быть ответы на вопрос «сколько раз нужно ее выполнять».
[smartcontrol_youtube_shortcode key=»прокол при гайморите» cnt=»6″ col=»3″ shls=»true»]
После пункции, при помощи шприца врач отсасывает гнойное содержимое пазух. Для того чтобы после процедуры подобрать правильный антибиотик, часть гноя берется на исследование в лабораторию. Когда гной полностью удален, гайморовы пазухи промываются по следующей методике:
- В полость вводится физраствор, затем удаляется. И так делается несколько раз, пока из пазухи не будет выходить жидкость без примесей гноя;
- Затем в пазухи вводятся растворы местных антисептиков и их удаление оттуда;
- Пациента укладывают на бок, соответствующий стороне прокола, он лежит несколько минут;
- После этого пациента снова усаживают и снова промывают пазуху физраствором, иногда допустимо промывание раствором Нистатина и Йодинола для предупреждения грибковой инфекции. Если синус был промыт Йодинолом, обычно антибиотики не назначаются. Если же промывание производилось без него, назначаются антибактериальные препараты широкого спектра действия на курс до двух недель.
Сопутствующими ощущениями при проколе могут быть кратковременные головные боли и головокружения, которые проходят достаточно быстро. Также обычно раздается неприятный хруст, который очень пугает пациентов. Может развиться ощущение инородного тела в полости носа и его заложенность.
Зачастую, заболев гайморитом, а затем, выполнив эту манипуляцию, состояние пациента значительно улучшается. При этом обычно врачи ограничиваются одной пункцией. Хроническая же форма гайморита не имеет никакой связи с процедурой, а ее наступление зависит от большого количества сопутствующих факторов.
Отсутствие должного лечения патологии (а пункция рассматривается как лечебная процедура и иногда без нее никак не обойтись) может привести не только к хронизации процесса, но и к осложнениям.

Осложнения
Пункция пазух при гайморите, как и любая другая медицинская манипуляция, может иметь свои неприятные последствия. При некачественном проведении процедуры или ее неправильной технике выполнения также развиваются осложнения. Например, введение лекарственных веществ в подкожную клетчатку щеки, что чревато выраженным воспалительным процессом.
При выполнении пункции в детском возрасте при несформировавшихся синусах, ошибка при манипуляции чревата отеком параорбитальных тканей (тканей, которые располагаются вокруг глаз и орбит – областей, где располагаются глаза, их сосуды и нервы, а также подкожно-жировая клетчатка).
Эти осложнения возникают по причине повреждения такого анатомического образования, как решетчатый лабиринт.
Среди негативных последствий достаточно часто встречаются обморочные состояния пациента. Они могут развиваться по разным причинам – испуг от хруста, резкое падение давление от страха и другие. Это одна из ситуаций, которая обычно не зависит от неправильных действий врача, но требует оказания экстренной помощи, поскольку обморок связан с выраженной гипотензией (снижение давления).
Среди осложнений пункции гайморовой пазухи наиболее часто встречаются следующие:
- отит;
- отеки подкожно-жировой клетчатки;
- развитие инфильтратов, абсцессов и флегмон смежных областей;
- менингит и энцефалит;
- развитие подкожной эмфиземы;
- тромбоз и эмболия поврежденных кровеносных сосудов.
Такие осложнения встречаются крайне редко и требуют обязательного стационарного лечения. В большинстве случаев после проведения прокола гайморит вылечивается достаточно быстро без каких-либо негативных последствий для здоровья пациента.
Источник
Гайморит – одна из разновидностей синусита. Этот диагноз ставят в тех случаях, когда происходит воспаление верхнечелюстных пазух, являющихся наибольшими среди лобных, клиновидных и решетчатых. Болезнь делится на два вида: с двухсторонним воспалением и односторонним (правосторонним или левосторонним).
При двухстороннем течении болезни поражаются обе пазухи. Такая ситуация считается сложной и требует особой терапии. Если недуг односторонний, то происходит воспалительный процесс слизистой с одной из сторон носа. Заболевание развивается независимо от возраста. Заложенность при гайморите вызывает дискомфортное болезненное состояние, особенно тяжело оно переносится детьми.

Причины появления заболевания
Воспаление верхнечелюстных пазух чаще всего является следствием простуды. Но причина его появления – это инфекция бактериального характера. ОРЗ, ОРВИ, скарлатины позволяют создать благоприятную среду для опасных бактерий. Самый высокий риск развития гайморитов происходит при недостаточном лечении вирусной инфекции. Иногда он появляется из-за аллергической реакции.
Гайморит сопровождают обильные водянистые назальные выделения. Отличается воспаление пазух от простой ринореи тем, что длится больше недели. Если недуг носит хронический характер, то выделения наблюдаются еще дольше. При этом их оттенок может быть белым, зеленым, желтым и желто-коричневым.
Болезнь может привести к воспалению не только слизистой оболочки носовых проходов, но болям в зубах и голове. Случается так, что консервативная методика лечения не помогает больному. Тогда специалисты направляют заболевшего на прокол при гайморите.
Что представляет собой прокол
Прокол гайморовых пазух, называемый медиками пункцией, предназначается для дренажа пазух носа. При этом игла вводится в область, расположенную под нижней носовой раковиной, нащупывается место в медиальной стенке пазух с наименьшей толщиной, и прокалывается костная ткань.
Так происходит обеспечение принудительного дренажа содержимого в пазухах, после которого они промываются средствами-антисептиками. Подобная санация эффективно дополняет процедуру.
Невзирая на относительно простое проведение операции, многие пациенты пребывают в ужасе от услышанной от доктора информации про необходимость прокола. Некоторые заболевшие не хотят принимать такой «приговор» и начинают искать других специалистов, которые продолжат консервативные методы лечения.
В действительности пункция – это метод операционного вмешательства, принятый во всем мире. Существуют ситуации, когда облегчить состояние пациента можно только обеспечив дренаж и промыв синус.

Показания и противопоказания для проведения пункции
Пункция (прокол пазух при гайморите) нужна не всегда. Если болезнь носит катаральную форму, то можно обойтись консервативной терапией. В данном случае ЛОР пррпишет болеющему прием антибиотиков, сосудосуживающих препаратов, прохождение физиотерапевтических процедур и промывания носовых ходов при гайморите асептическим раствором, возможно назначит «Кукушку».
Избежать проведения пункции можно и благодаря современной терапии с применением лазера. О других вариантах лечения гайморита, позволяющих миновать прокола, можно узнать из передачи «Жить здорово» с Еленой Малышевой.
Однако заниматься самолечением ни в коем случае нельзя! Терапия при данном заболевании, в том числе и необходимость прокола или возможность лечения без хирургического вмешательства, определяется только ЛОР-врачом.

Среди показаний к проколу при гайморите можно видеть следующие ситуации:
- когда болезнь продолжается дольше четырнадцати дней;
- если не наблюдается эффект от прописанного доктором лечения;
- если есть сильные болевые ощущения в гайморовой пазухе (возможно в обеих, если воспаление наблюдается и во второй). При этом боль давящая или распирающая, может усиливаться при наклонении головы;
- при наличии гипертермии (температурный режим начинает подниматься до 38,5 градусов);
- если гнойные массы из пазух не вытекают через ноздри;
- когда на рентгеновских снимках наблюдается горизонтальный уровень в пазухе;
- в случаях присутствия неприятного запаха в носу. Это может быть симптомом одонтогенного гайморита, который, в основном, лечат при помощи прокола.
Доктор Комаровский к такому радикальному методу, как прокол пазухи с проникновением в нее иглы для откачивания скопившихся гнойных масс, относится положительно и называет его адекватным назначением при наличии у пациента, особенно маленького, жестких показаний к процедуре.
Существуют такие состояния, при которых категорически нельзя прибегать к проколу. Тогда лечить гайморит приходится без него. Среди них:
- врожденное аномальное строение полости носа или гайморовых пазух;
- острая инфекция;
- наличие гипоплазии гайморовой пазухи;
- присутствие тяжелых хронических заболеваний. Речь идет, к примеру, о сахарном диабете в стадии декомпенсации, о тяжелых гипертонических недугах.
Прокол не делают малышам, а вот беременность противопоказанием к пункции не является.
Каким образом производится пункция
Пункцию сложно назвать простой и безобидной методикой. Это хирургическое вмешательство, применимое в тяжелых случаях, когда «пробивать» гайморит консервативными методами лечения не представляется возможным в связи с недостаточной их эффективностью.
Многих пациентов, которым назначили эту операцию, беспокоит вопрос, больно ли делать прокол при гайморите? Как и любое оперативное вмешательство, пункция делается с применением обезболивающих медикаментов, что исключает болевые ощущения во время нее.
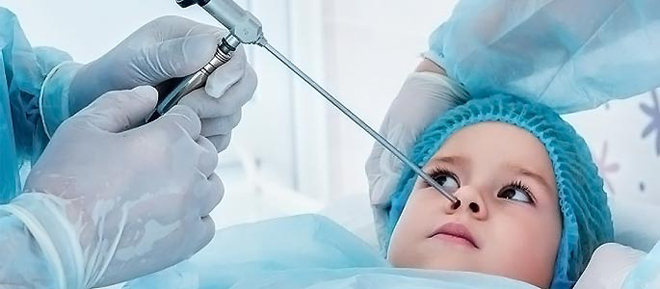
Данная процедура выполняется врачом-отоларингологом как у взрослых пациентов, так и у детей. Однако малышам подобная терапия назначается крайне редко, только в очень тяжелых случаях.
Данная операция у ребенка производится исключительно в больничных условиях с применением общего наркоза.
Взрослым пациентам никаких особых приготовлений перед операцией производить не требуется. Пункция проводится в условиях процедурного кабинета ЛОР-врача при стационарном лечении или же амбулаторно. Отоларинголог устраивает больного в специальном кресле и делает ему анестезию.

С этой целью закрепленный на специальном тонком пинцете тампон из ваты, смоченный в обезболивающем лекарстве, закладывается глубоко в носовом проходе, который врач намеревается прокалывать. Это нужно, чтобы под действием анестетика больной не ощущал боли во время операционного вмешательства.
Посредством специальной иглы специалистом выполняется прокол в верхнечелюстной пазухе, доступ к которой возможен через средний или нижний носовой проход. Шприцем отсасывается все скопившееся в пазухе содержимое в виде гноя. Оно переливается в пробирку и при необходимости отправляется на анализ.
Соскоб со слизистых гайморовых пазух сеют в питательной среде для того, чтобы точно идентифицировать возбудителя. Во время хронического воспаления выявить бактерию-виновницу болезни – важный шаг для назначения правильного антибактериального лечения.

Врач промывает пазуху, пользуясь шприцем или специальной трубкой, которую вводит через троакар. Эта трубка может быть не извлечена и после того, как операция завершится.
Врач ее может оставить для последующих ежедневных промывающих процедур, необходимых для того, чтобы быстро поставить пациента на ноги.
Санация пазухи во время операции выполняется следующим образом:
- отоларинголог осуществляет промывание пазухи с применением раствора хлористого натрия;
- затем удаляет жидкость;
- повторно выполняет введение в пазуху медикаментов (речь идет о растворе химотрипсина и физиологическом растворе);
- затем пациент должен повернуться на бок, со стороны которого был произведен прокол. Врач оставляет его лежать в этом положении в течение одной-двух минут, чтобы жидкость вышла естественным образом;
- после этого отоларинголог будет еще раз промывать больному пазуху с применением физраствора, натриевых солей нистатина или йодинола. В случаях, когда во время процедуры применяется йодинол, необходимости в последующей антибиотикотерапии не будет. Если это лекарство не применялось, то пациенту потребуется после операции двухнедельный курс приема антибиотиков, которые должен ему назначить лечащий врач.
После операции возможно носовое кровотечение, возникшее из-за поврежденных при пункции сосудов. Медперсоналом сразу же будет остановлена кровь посредством тугой тампонады носовых проходов и медикаментозных средств.
После прокола больному становится легче дышать, однако возможно повышение температурного показателя тела. После проведенного хирургического вмешательства пациента оставляют на неделю в больнице (на стационаре) для проведения всех необходимых процедур, предотвращающих присоединение вторичной инфекции и возвращения болезни.
Реабилитационный период
У костной ткани есть способность к быстрой регенерации. У ее клеток (остеобластов) наблюдается свойство регулярно осуществлять синтез костного матрикса. Во время повреждения кости остеобласты активируются, выполняя свою задачу еще более эффективно. В связи с этим отверстие, оставшееся после пункции, заживляется довольно быстро.
Для предупреждения воспалительных процессов после хирургического вмешательства применяется антибиотикотерапия. В ходе реабилитации пациенту обязательно назначаются антибиотики, препятствующие послеоперационным осложнениям.
Главным залогом успеха при восстановлении после операции является дисциплинированность больного. При скрупулезном выполнении всех предписаний лечащего врача положительные результаты не заставляют себя долго ждать.

Последствия операции
При неправильном проведении пункции возможно возникновение неприятных последствий прокола. Введение медикаментозных препаратов в щеку чревато ее воспалением. Прокол, выполняемый малышу с пока еще несформировавшимися гайморовыми пазухами, может привести к отечности в мягких тканях, расположенных в его области.
Если врач неправильно рассчитал, сколько обезболивающего лекарства нужно применить при анестезии, и ввел его больше, чем требуется, пациент может потерять сознание. При форсированном введении воздуха в полость гайморовой пазухи возможны проблемы в виде расстройства зрения.
Следует еще раз упомянуть о том, что возникновение всех нежелательных последствий и побочных эффектов происходит по причине недостаточности квалификации и профессионализма доктора, выполняющего операцию. Поэтому к вопросу выбора ЛОР-врача и лечебного заведения следует отнестись серьезно и ответственно.

Среди осложнений, которые могут грозить пациенту после пункции, можно выделить следующее:
- развитие отита;
- появление отека;
- возникновение такого опасного для жизни заболевания, как менингит;
- вероятность абсцесса щеки;
- флегмона глазницы;
- возникновение эмболии сосудов.
Возникновение подобных осложнений – очень редкая ситуация. Обычно, для большинства болеющих, если судить по отзывам пациентов, перенесших пункцию, процедура проходит хоть и неприятно, но довольно легко и без последствий, представляющих серьезную угрозу для жизни и здоровья.
По завершении операции больной отправляется на рентген. Снимок необходим специалисту для оценивания результата прокола. Больному рекомендуется санация носовых проходов фурацилином в домашних условиях, которую необходимо осуществлять регулярно в течение шести месяцев после хирургического вмешательства.
Кроме промываний необходимы полоскания горла средствами, имеющими противовоспалительные и антисептические свойства. Пренебрежительное отношение к рекомендациям врача и несоблюдение его предписаний чревато осложнениями и возвращением болезни.
В качестве профилактики повторного заболевания гайморитом следует придерживаться здорового образа жизни, избегать переохлаждений, вовремя лечить вирусные заболевания.
Источник

