Пульсирует в переносице при гайморите

Любовь
431 просмотр
25 марта 2020
Добрый день! Помогите пожалуйста, около неделю назад, началось пульсировать около носа, (левой пазухи), чуть ниже к верхней губе, и не прекращается до сих пор, то усиливается то уменьшается по частоте, уже начинает болеть от этого левая часть носа. Что с этим может быть связано? Пила пару дней жидкий настой валерьяны, думала от нервов, — не помогло, через несколько дней к неврологу на прием. Я девушка, мне 33 года, не пью, не курю. Прошу ответить на мой вопрос.
Возраст: 33
Хронические болезни: нет
На сервисе СпросиВрача доступна консультация невролога по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!

Педиатр
Любовь, 25 марта
Клиент
Маргуба, Бывают мышечные подёргивания в разных частях тела, тиков нет.

Педиатр
Тогда стоит показаться лор, пусть посмотрит ухо , нос, решит, нужен ли снимок пазух

Офтальмолог, Окулист
Здравствуйте.
Пульсация вами ощущается в такт стука сердца? Или как поддергивание? Есть ли отёчность и болезненность в этой области?
Любовь, 25 марта
Клиент
Вера, пульсация бывает разная, бывает что и в такт сердца, бывает быстрая, или совсем медленная..Отечности нет, болезненность ощущается.

Офтальмолог, Окулист
С зубами все в порядке? Здесь надо искать причину либо в пазухе (киста, отек), либо в зубах (та же киста и др).
Любовь, 25 марта
Клиент
Вера, с зубами всё в порядке. Стала болеть левая пазуха носа,( до этого не болело)
,отёка вроде бы не наблюдается, я сначала подумала, что боли появились из-за пульсации/сокращение мышцы, сейчас не знаю. Скорее всего необходимо посетить невролога и Лора

Офтальмолог, Окулист
Даже не невролога, а ЛОР врача и сделать рентген пазух носа

Невролог
Здравствуйте! Подскажите, Вы ощущаете пульсацию внутри или сокращение мышцы? Есть заложенность носа? Боли в ушах? Температура повышена?
Любовь, 25 марта
Клиент
Кристина, пульсирует и бывает что и подёргивание происходит, но чаще пульсирует. Немного побаливает левое ухо, с этой же стороны. Температуры нет.

Невролог
Благодарю за ответ! В условиях онлайн крайне сложно судить о состоянии. Вероятно, у Вас патология ЛОР-органов, скорее всего гайморит. Обратитесь за помощью к оториноларингологу

Невролог
Здравствуйте. С зубами проблем не было за последнее время?
Насколько интенсивны болевые ощущения?
Любовь, 25 марта
Клиент
Яна, с с зубами всё в порядке. Пульсация практически постоянно, по частоте- быстрая и медленная. Стала болеть левая пазуха носа и левое ухо со стороны пульсации.

Невролог
Сдайте общий анализ крови , сразу рентгенография придаточных пазух носа и консультация ЛОР врача . Видимо гайморит , на первый взгляд.
Любовь, 26 марта
Клиент
Яна, При гайморите обычно сопутствующий насморк, а у меня его нет. А это не может быть воспаление тройничного нерва? Что-то всего начиталась в интернете, что даже нехорошо стало(..
Любовь, 26 марта
Клиент
Яна, Завтра у меня очный приём невролога, посмотрим что он скажет, сильно переживаю.

Невролог
Не обязательно, гайморит в 50% случаев протекает без насморка. По этому лучше рентгенографию сделать.
Невралгия тройничного нерва по особому проявляется, боль похожа на разряды тока, кратковременная, приступообразная и нестерпимая.
Любовь, 26 марта
Клиент
Яна, да? Спасибо, таких симптомов у меня нет, немного успокоили меня. Только пульсация в целом. Я заметила, что она немного усиливается, после обычного разговора ..

Невролог
Да не переживайте. В любом случае даже если повреждены веточки тройничного нерва то на данной стадии все обратимо.
Зубы тоже полностью исключать нельзя, они могут не болеть, проблема может быть в корнях. То что на очный прием записались это хорошо, пропальпируют, посмотрят. Не болейте!

Педиатр
Здравствуйте сделайте мрт шейного отдела позвоночника
Узи сосудов головного мозга и шейного отдела позвоночника

Невролог
Здравствуйте! Не усиливается ли боль при чистке зубов, полоскании рта? Необходимо сдать ОАК, рентген пазух, очная консультация Лор врача, Если там все нормально, то очная консультация Невролога на предмет невралгии.

Невролог
На предмет невралгии тройничного нерва*
Любовь, 26 марта
Клиент
Юлия, насчёт тройничного нерва, я почитала в интернете, и что-то мне нехорошо стало. А пульсирование около носа тоже может быть к нему относится? И возраст, мне всего 33 года, а им больше заболевают женщины старше 50-60 лет. Болей у меня таких нет, только пульсация
Оцените, насколько были полезны ответы врачей
Проголосовал 1 человек,
средняя оценка 1
Что делать, если я не нашел ответ на свой вопрос?
Если у Вас похожий или аналогичный вопрос, но Вы не нашли на него ответ — получите свою бесплатную онлайн консультацию врача.
Если Вы хотите получить более подробную консультацию врача и решить проблему быстро и индивидуально — задайте платный вопрос в приватном личном сообщении. Будьте здоровы!
Источник
Лечить гайморит надо вовремя, иначе станете кормушкой для врача
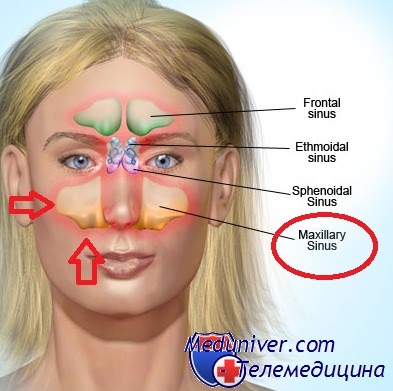
Под термином гайморит понимают воспаление верхнечелюстной пазухи, которая располагается прямо под глазницей и выше верхней челюсти. Достаточно лишь представить, что корни верхнего ряда зубов нередко выходят в полость данной пазухи и при их воспалении, нередко возникает воспаление верхнечелюстной пазухи и вы представите где возникает гайморит.
При обращении за помощью в медицинские центры вы можете обратить внимание, что грамотные врачи диагноз «гайморит» никогда не пишут, так как в современной медицине не принято использовать авторские названия анатомических элементов. К примеру, верхнечелюстная пазуха по автору Гайморова пазуха, отсюда и гайморит — воспаление гайморовой пазухи. По международным стандартам, чтоб «никого не обижать» авторские названия не применяются используется, к примеру, «Верхнечелюстной синусит». Как правило, попросту ставят синусит, так как наиболее часто воспаляется верхнечелюстная пазуха и нередко заинтересовываются остальные околоносовые пазухи. Наиболее легко диагностике подвергается верхнечелюстная пазуха, поэтому ее воспаление чаще всего и выявляют.
По данным многопрофильной клиники Медионика воспаления околоносовых пазух является одной из наиболее распространенных ЛОР-заболеваний и до 30% заболевших требуют стационарного лечения (в условиях больниц). При раннем обращении за помощью к врачу-отоларингологу возможно сокращение частоты госпитализации и лечение пациента на дому под наблюдением врача. Ведь всех госпитализировать все равно не удастся — достаточно лишь взглянуть на распространенность синуситов.
На данный момент считается, что гайморит — это наиболее частое осложнение ОРВИ (острых респираторных вирусных инфекций). Частота достигает 10%. В среднем около 15% взрослых когда-либо болели острым гайморитом или страдают от его хронической формы. Среди детей порядка 5% переносят острый гайморит или страдают от его хронической формой. Наиболее часто острые гаймориты при ОРВИ остаются не выявленными, так как врачи и сами пациенты не придают особого значения его симптомам — головным болям, болям ниже глазниц, слабости, лихорадке, заложенности носа и отделяемому из него — ведь все данные симптомы могут быть приписаны самой ОРВИ.
Пока гайморит вызван вирусной инфекцией прогноз благоприятный — он разрешится вместе с ОРВИ. Но все чаще к вирусной инфекции присоединяется бактериальная инфекция и возникает острый гнойный бактериальный гайморит, который уже требует совсем иного лечения. Считается, что включение в терапию ОРВИ антибиотиков на 4-е сутки лечения позволяет снизить риск данного осложнения.
Как правило, присоединение бактериальной инфекции и развитие острого синусита выявляется уже после излечения от ОРВИ на фоне дообследования. Дообследование чаще всего назначается из-за того, что сохраняется длительная лихорадка и головная боль. Рентгенологическое исследование околоносовых пазух позволяет достаточно точно поставить диагноз при наличии воспаления верхнечелюстных пазух. Проявления гайморита зависят от агрессивности инфекции, которая вызвала воспаление и индивидуальных особенностей организма (иммунитета, обмена веществ и т.д.). Принято выделять три степени тяжести течения гайморита: легкую, средней тяжести и тяжелую.
При легкой форме гайморита имеется заложенность носа и выделения из него. При этом выделения могут быть как гнойными (желтыми, зелеными), так и светлыми. Температура тела редко повышается выше 37,5С. Чаще всего пациенты не обращаются за медицинской помощью или врачи связывают состояние с обычным насморком в результате ОРВИ. Только рентгеновское исследование позволяет выявить утолщение слизистой оболочки верхнечелюстной пазухи до 5-6 миллиметров. Данная форма наиболее опасна в плане перехода острого гайморита в хроническую форму.
При гайморите средней тяжести из носа всегда выделяются зеленые или желтые выделения в обильном количестве. Температуры тела то и дело повышается до 38 С и выше. При этом во время ощупывания костей под глазницей (передней стенки верхнечелюстной пазухи) отмечается болезненность. Присоединяется головная боль, которая нередко пульсирует одновременно с болью в области гайморовой пазухи и зубов верхней челюсти. Рентгенография при гайморите средней тяжести выявляет не только утолщение слизистой более 7 миллиметров, но и наличие жидкости в полости пазухи, как правило, это гной. Данная категория пациентов по возможности лечится дома под строгим наблюдением врача-отоларинголога.
При тяжелой форме гайморита состояние хуже, чем описанное выше и связано с общем отравлением организма продуктами гнойного воспаления в пазухе и их поступлением в кровь. Лихорадка выше 38 С и трудно купируется, постоянные головные боли, слабость и распирающие боли в области верхнечелюстной пазухи. Как правило, данная категория пациентов требует стационарного лечения — в условиях больницы.

При неправильном или несвоевременно начатом лечении описанные симптомы острого гайморита могут начать беспокоить постоянно (хронический гайморит) или периодически (рецидивирующий гайморит). Следует понимать, что хронический гайморит на то и хронический, потому что без большой операции не вылечивается и на фоне консервативной терапии всю жизнь течет обострениями и затуханиями инфекции. К примеру, начался насморк, который вы не захотели лечить, так хронический гайморит сразу даст обострение и уже вместо насморка придется лечить гайморит.
Поэтому гайморит необходимо лечить вовремя и правильно. Считается, что острый гайморит при отсутствии излечения в первые 3 месяца можно считать уже хроническим. Связано это с тем, что верхнечелюстной пазухе на фоне постоянного воспаления разрастается воспалительно измененная слизистая оболочка, в которой постоянно скрывается источник инфекции — в медицине их называют грануляциями. Удалить их можно только большой операцией, на которую редко кто соглашается. Поэтому всеми доступными методами до 3-х месяцев необходимо вылечить острый гайморит.
К аналогичному хроническому гаймориту может привести рецидивирующий острый гайморит даже если он длится менее 3-х месяцев. Рецидивирующим считают гайморит с частотой обострения от двух до четырех раз за 1 год. Все что чаще 4-х раз — это уже банальные обострения хронического гайморита.
Учитывая тот факт, что в аптеках доступны самые различные антибиотики, средства для гигиены полости носа от спрея-душа Аквалора до банального Дольфина, различные спреи от насморка, народные средства от алоэ до трав для ингаляций, различных небулайзеров для проведения ингаляционного лечения дома, а также уникального антисептика Мирамистина, — допускать перехода острого гайморита в хроническую форму никак нельзя.
Ведь заработав хронический гайморит вы станете постоянным «клиентом» ЛОР-врачей. А учитывая тот факт, что коечный фонд в государственных клиниках сокращается, а в частных они практически не появляются — количество опытных ЛОР-врачей стремительно сокращается по всей стране. Имеющиеся успешно работают в платных клиниках и осуществляют, как правило, амбулаторный прием проводя небольшие манипуляции. В городских поликлиниках запись к ЛОР-врачу нередко осуществляется на 2-4 недели вперед и не факт, что вас примет квалифицированный врач с необходимым опытом. Но так как необходимо во время лечить острый гайморит и осуществлять его профилактику, иногда имеет смысл потратиться на прием врача в платной клинике один раз, чем потом на протяжении жизни лечиться у тех же врачей на платной основе, но уже регулярно — из-за обострений хронического гайморита, который возник из-за нелеченного острого гайморита.
— Вернуться в оглавление раздела «отоларингология»
Размещено — авторами сайта МедУнивер
Источник
Гайморит является одной из разновидностей синусита, при котором воспалительный процесс локализуется в верхнечелюстных пазухах носа. Поражаться может одна или обе воздухоносные полости. Патологический процесс развивается в передней части черепа, в начальном отделе дыхательной системы, в непосредственной близости от мозга, органов зрения и слуха. Поэтому одним из наиболее характерных симптомов являются боли при гайморите.
Причины развития синдрома
 На начальной стадии заболевания неприятные ощущения вызывают воспалительные процессы в носу, в результате которых отмечается отек тканей, слизистая набухает и препятствует естественному оттоку жидкости. Развивающийся застой приводит к накоплению в синусе экссудата, который с все большей силой давит на стенки придаточного кармана и воспринимается, как боль при гайморите. При этом повышается внутричерепное и внутриглазное давление.
На начальной стадии заболевания неприятные ощущения вызывают воспалительные процессы в носу, в результате которых отмечается отек тканей, слизистая набухает и препятствует естественному оттоку жидкости. Развивающийся застой приводит к накоплению в синусе экссудата, который с все большей силой давит на стенки придаточного кармана и воспринимается, как боль при гайморите. При этом повышается внутричерепное и внутриглазное давление.
Характер ощущений при этом – выраженное давление в передней части лица в проекции пораженных синусов и лба.
Эти ощущения похожи на мигрень и вазомоторный ринит, поскольку накатывают сильными приступами, приносящими человеку настоящие мучения.
В отличие от мигрени, которая усиливается от внешних воздействий (свет и шум), и вазомоторного ринита, который концентрируется в височной, затылочной и теменной части черепа, боли при гайморите активизируются при наклонах и поворотах головы. Также заметны припухлости под глазами, кожа на этих участках становится мягкой.
В зависимости от длительности развития недуга и специфических особенностей синдрома выделяют три стадии болевых ощущений:
- Начальный этап. Нос заложен, боль ощущается не выражено, смазано, утром она ощущается в затылочной части, а в течение дня перемещается в лобный сегмент и проходит через несколько часов.
- Болезнь продолжает прогрессировать, спазмы становятся интенсивнее, сначала локализуются в районе скул, глаз и переносицы, затем переходят на всю голову и зубы.
- Синдром начинает носить приступообразный характер. Приступы могут возникать при выходе из теплого помещения на свежий воздух или любых изменениях температуры окружающей среды.
Чем сильнее отечность тканей, тем больше накапливается жидкости в полостях. Болезнетворные бактерии активно размножаются и усиливают общую интоксикацию организма. Слизь становится плотной и не может выйти через суженное соустье. Она давит на стенки синуса, вызывая сильный болевой синдром, нередко сопровождающийся головокружением, тошнотой, рвотой, гипертермией, который необходимо максимально быстро снять.
Какие органы могут болеть при синусите
 Боль при гайморите может поочередно охватывать разные части головы, менять свои характеристики. Возможно возникновение неприятных ощущений в таких органах:
Боль при гайморите может поочередно охватывать разные части головы, менять свои характеристики. Возможно возникновение неприятных ощущений в таких органах:
- Голова. Сначала проявляются несильные ощущения разлитого характера в затылке или без четкой дислокации, усиливающиеся по утрам и несколько ослабевающие днем. Позже они переходят в область пораженной придаточной камеры, начинают носить распирающий характер. Боль становиться сильной и пульсирующей при пальпации и наклоне вперед по причине избыточного давления.
- Зубы. Отделенная от пазухи лишь тонкой перегородкой ротовая полость одна из первых принимает удар заболевания. Через расположенные рядом или выступающие в верхнечелюстные синусы корни верхних зубов, боль охватывает их, чем нередко побуждает человека идти к стоматологу, а не к отоларингологу.
- Глаза. Глазница расположена по соседству с гайморовой пазухой, разделительная стенка между ними пронизана большим количеством нервов, которые в случае инфицирования патогенами приводят к конъюнктивиту и другим осложнениям.
- Лоб. Чувствительность участков над внутренней частью бровей может свидетельствовать о том, что воспалительный процесс перекинулся на лобные придаточные карманы, вызвав фронтит или, что еще хуже, пансинусит, когда поражаются все воздухоносные пазухи.
- Уши. Острые прострелы в ушах и ухудшение слуха становятся следствием попадания микроорганизмов в среднее ухо по евстахиевой трубе, которая служит для дренажа и выравнивания атмосферного давления между барабанной полостью и внешней средой.
- Горло. Болезненность возникает от того, что с воздушным потоком болезнетворные микроорганизмы разносятся по дыхательным путям, раздражая стенки горла и трахеи и вызывая кашель и чихание. Часто развивается фарингит.
Очень сильный болевой синдром может свидетельствовать о том, что возникли серьезные осложнения, такие как отит, пневмония, сепсис или менингит.
Диагностика симптомов заболевания
Чтобы дифференцировать ощущения пациента при воспалении верхнечелюстных карманов от сходных признаков других болезней, врач осуществляет диагностику, основываясь на таких методах:
- Беседа с больным, выявление предшествующих ощущений и места локализации синдрома в разное время суток и при разных внешних раздражителях.

- Визуальный осмотр назальной полости с целью выявления покраснения, уплотненности и отечности тканей, характерных для синусита.
- Пальпация (ощупывание) лица в проекции пазух и крыльев носа.
- Общий анализ крови.
- Рентгенография или компьютерная томография.
- Анализ мазка со слизистой оболочки носа.
- Аллерготест в случае необходимости при наличии предварительного аллергического ринита.
Способы избавиться от боли
Гайморит представляет собой серьезное заболевание с наличием комплексных клинических симптомов. Поэтому снимать болевой синдром необходимо параллельно с подавлением патогенов и других признаков. Полная терапия делится на две основные части: этиологическая и симптоматическая.
Этиологическая терапия – это санация, направленная на устранение причины болезни, в нашем случае, воспаления слизистых гайморовых пазух. Для этого используются фармакологические препараты, применяемые перорально или парентерально:
- Антибиотики ряда пенициллинов (Флемоксин солютаб, Амоксиклав), макролидов (Макропен) или цефалоспоринов (Цефтриаксон, Цефазолин). Последние вводятся инъекционным путем или применяются при промывании воздухоносных карманов.
- Муколитики для разжижения и облегчения эвакуации накопившегося секрета (Мукалтин, Амбробене, Флавамед).
- Противоотечные и антигистаминные средства в виде капель и спреев (Нафтизин, Галазолин, Риназолин) для восстановления носового дыхания и улучшения оттока слизи.
- Нестероидные противовоспалительные препараты на основе ибупрофена (Нурофен), ацетилсалициловой кислоты (Аспирин), диклофенака.
- Кортикостероиды в нос (Амавис).
Нередко в медицинской практике применяется оперативное вмешательство – пункция (прокол) тонкого участка стенки синуса через носовой ход для принудительного удаления гнойного экссудата.
 Фактически создается временный свищ, через который отводится гной, при этом заметно снижается внутричерепное давление, и болевой синдром резко ослабевает. Обычными показаниями для прокола являются:
Фактически создается временный свищ, через который отводится гной, при этом заметно снижается внутричерепное давление, и болевой синдром резко ослабевает. Обычными показаниями для прокола являются:
- Усиление спазмов и их распространение на различные части головы.
- Неэффективность консервативного лечения или невозможность его полноценного проведения вследствие наличия противопоказаний к лекарствам (хронические болезни, беременность).
- Развитие абсцесса (гнойного процесса) около глазного яблока, грозящее нарушением зрения и слепотой.
- Наличие застойных явлений в полости, подтверждающихся данными рентгенографии. При этом на снимке виден горизонтальный уровень слизи с гноем.
Несколько облегчить состояние больного может многократное промывание назальной полости и придаточных карманов. Для этого используются:
- Морская и поваренная соль, а также морская вода. Раствор должен быть не очень насыщенным, чтобы не обжечь слизистую. Половинки чайной ложки соли на стакан теплой воды будет вполне достаточно.
- Физиологические растворы. К солевому раствору для большего противомикробного эффекта добавляется пара кристалликов марганцовки (до слабого розового цвета), 2-3 капли йода или половина чайной ложки соды.
- Аптечные растворы, приготовленные на основе морской воды (Долфин, Аква Марис, Аквалор).
Для правильного промывания необходимо очистить носовые ходы или закапать сосудосуживающий препарат (при сильной заложенности), через несколько минут наклониться над раковиной, слегка повернув голову набок. Специальным чайничком, шприцем без иголки или мини-спринцовкой жидкость подается в назальную полость. Она должна втекать в верхнюю ноздрю и вытекать через нижнюю. Большого давления создавать не следует, во избежание затекания инфицированной жидкости в горло или в евстахиеву трубу. После окончания процедуры нужно постоять с опущенной головой, чтобы вся вода вылилась из камер, после чего тщательно высморкаться.
Вышеприведенный метод удобно использовать дома. В условиях стационара применяются другие методы промывания с использованием:
- Синус-катетера ЯМИК, работающего по принципу создания вакуума в полости носа. Удобен тем, что его можно использовать для детей от 5 лет и старше.
- Аспиратора-отсоса («кукушка»). Для улучшения циркуляции раствора аспиратором создается пониженной давление в одной из пазух.
Симптоматическая терапия заключается в том, чтобы максимально быстро и эффективно снять болевой синдром. Для этого применяются обезболивающие средства в таких видах:
-
 Таблетки. Слабые или средней выраженности спазмы можно устранить распространенными и относительно недорогими лекарствами, такими как Анальгин, Аспирин, Парацетамол, Темпалгин, Спазмалгон. Они обладают хорошим противовоспалительным действием, кроме того, снимают жар. Сильные приступы требуют препаратов с большим анальгетическим действием (Кеталонг, Кетанов), снимающих симптом на 8-12 часов. Принимать их нужно одноразово или системно не более 5 дней. Однако такие сильные средства противопоказаны беременным женщинам, детям в возрасте до 16 лет и лицам, склонным к кровотечениям.
Таблетки. Слабые или средней выраженности спазмы можно устранить распространенными и относительно недорогими лекарствами, такими как Анальгин, Аспирин, Парацетамол, Темпалгин, Спазмалгон. Они обладают хорошим противовоспалительным действием, кроме того, снимают жар. Сильные приступы требуют препаратов с большим анальгетическим действием (Кеталонг, Кетанов), снимающих симптом на 8-12 часов. Принимать их нужно одноразово или системно не более 5 дней. Однако такие сильные средства противопоказаны беременным женщинам, детям в возрасте до 16 лет и лицам, склонным к кровотечениям. - Растворы для полоскания или присыпки (при зубной боли). Присыпку можно сделать, используя средство в порошках или размельчив таблетку, нанести на десны и слегка втереть пальцем. Эти же препараты можно развести в воде и полоскать ротовую полость в течение нескольких минут до ослабевания неприятных ощущений.
- Линименты и мази с адреноблокаторами для ослабления воспаления в глазах (тетрациклиновая и эритромициновая мазь, Офлоксацин, Гидрокортизон).
Также часто в практике применяют альтернативные методы:
- Точечный массаж, направленный на усиление обмена веществ и увеличение притока артериальной крови к пораженным областям.
- Полоскания полости рта настоями из природных продуктов (прополиса, вытяжки мелиссы, настойки чеснока, мяты или шалфея).
Воздействие этих методов не столь заметно, но они не имеют побочных эффектов и подходят людям, имеющим противопоказания к фармакологическим препаратам.
Источники: medscape.com, health.harvard.edu,
medicalnewstoday.com.
Источник


