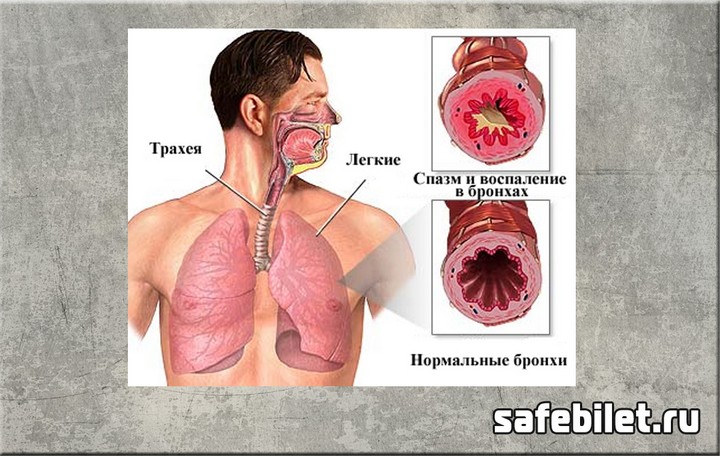
Реабилитация и лечение детей с бронхиальной астмой
Физический аспект реабилитации
КРГ-1.2 – КРГ-3.1
1. Закаливающие мероприятия.
Основным методом повышения сопротивляемости ребенка инфекционным агентам и тем самым уменьшения возможности провокации приступов БА служит закаливание. При охлаждении кожи происходит рефлекторное сужение кровеносных сосудов как кожи, так и слизистой оболочки носа, что снижает температуру воздуха в полости носа на 2°C.
При этом нарушаются функции защитных клеток, снижается поступление антител, что повышает риск развития инфекции. Закаливание тренирует реакцию сосудов, у закаленных при охлаждении температура воздуха в полости носа падает всего на 0,3 –0,5 °C.
Закаливание не требует очень низких температур, важна контрастность температуры и систематичность проведения процедур. Хорошо закаливают воздействия на подошвы ног, на кожу шеи, поясницы, однако для получения равномерного эффекта лучше воздействовать на кожу всего тела. Максимальная длительность холодового воздействия на ребенка не должна превышать 10–20 минут, гораздо важнее его повторность и постепенность.
Большим закаливающим эффектом является ежедневное мытье ног прохладной водой. Процедуры начинают с температуры воды 27–28°С, снижая ее каждые 1–2 дня на 2–3°С до конечной температуры 15°С (немного холоднее комнатной). Хорошим закаливающим воздействием обладает контрастный душ: смена теплой воды (до 40°С 30–40 секунд) холодной (14–15°С) – удлиняя ее экспозицию от 15–20 секунд до 30 секунд.
Доводить холодовые воздействия до неприятных (т.е. применять слишком холодную воду или же оставлять ребенка под холодным душем дольше 30–40 секунд) недопустимо – не по причине возможной “простуды”, а из-за опасности вызвать негативное отношение ребенка к закаливанию. Любая закаливающая процедура должна вызывать положительные эмоции, если ребенок “ежится ”, боится, его принуждать не следует.
Для дошкольников нетрудно организовать в домашних условиях контрастные воздушные ванны. Для этого в спальне ребенка перед его пробуждением, открыв фрамугу, понижают температуру до 14–15°С, а затем, разбудив ребенка, проводят с ним игру с перебежками из теплой в холодную комнату.
Посещение бани предоставляет еще больше возможностей для контрастного воздействия, температура в сауне должна быть около 90°С, длительность пребывания постепенно доводят до 10 минут, сидя на 1-й ступеньке. В русской бане используют более низкие температуры (от 60°С с экспозицией 2–3 минуты повышать до 80°С в течение 6–8 минут). За один сеанс дети посещают парную 2–3 раза, в промежутках они принимают душ или воздушные ванны комнатной температуры или плавают (медленно) в бассейне с температурой воды около 25°.
Закаливание после нетяжелой ОРВИ можно возобновить (или начать) через 7–10 дней, при заболевании с длительностью температурной реакции более 4 дней – через 2 недели, а после 10-дневной лихорадки – через 3–4 недели.
2. Респираторная терапия (дыхательная гимнастика) – лечение «дыхания через дыхание».
Дыхательные упражнения с применением различных методик:
2.1 — с произнесением звуков, удлиненных выдохом,
2.2 — диафрагмальным дыханием (гиповентиляционные упражнения),
2.3 — дыхание через сопротивление,
2.4 — медленный удлиненный вдох с пассивным выдохом,
2.5.- абдоминальное дыхание,
2.6.- методы интервальной гипоксической тренировки.
2.7.- метод волевой ликвидации глубокого дыхания (по Бутейко),
2.8.- парадоксальная дыхательная гимнастика (по Стрельниковой),
2.9 — музыкальная школа по классу духовых инструментов.
3. Массаж грудной клетки (ручной, механический) № 8 –10.
Может быть классическим, точечным, сегментарным. Поглаживающий массаж, вибрационный, с использованием дренажных положений.
4. Лечебное плавание – важный фактор программы реабилитации детей с бронхиальной астмой (при наличии возможностей и по индивидуальным показаниям). Курс лечебного плавания для детей не умеющих плавать может быть представлен в виде двух периодов: подготовительного и основного. Первый период — изучение индивидуальных особенностей ребенка с использованием психологических тестов и данных медицинских обследований, закаливающие процедуры и специальные дыхательные упражнения, а также упражнения «сухого» плавания для овладения плавательной техникой.
Этот период занимает одну-две недели и проводится дома. Основной период проводится в бассейне, где дети обучаются технике плавания в основном способом брасс на груди. Характерно, что данный способ плавания наиболее благоприятствует полному дыханию с четко выраженными фазами: вдох-выдох-пауза.
Кроме того, во время вдоха пловцу приходится преодолевать давление воды на грудную клетку, а при выдохе в воду встречать ее сопротивление. В результате происходит заметная тренировка дыхательной мускулатуры, улучшается функция легких, повышается их емкость, что благоприятно сказывается на укреплении всего легочного аппарата.
5. Этапная аэрозольтерапия при БА не рекомендуется,
т.к. используемые муколитики могут усилить кашель и обструкцию дыхательных путей.
6. Использование преформированных физических факторов.
Аэроионотерапия – лечение ионизированным воздухом с целью уменьшения бронхоспастических явлений. Ионизированные частицы воздуха – аэроионы – вызывают значительную перестройку реактивности организма, действуют гипосенсибилизирующим образом, улучшают самочувствие ребенка, сосудисто-вегетативные показатели, ФВД.
Электросон – метод воздействия импульсным прямоугольным током низкой частоты на головной мозг, что вызывает сон или дремоту, улучшает кровоснабжение и оксигенацию мозга, способствует нормализации соотношения тормозных и возбудительных процессов. Широко применяется при реабилитации больных с БА.
Индуктотермия – лечебный метод воздействия высокочастотным переменным индуцированным магнитным полем, в результате чего в тканях образуется тепло, усиливается крово- и лимфообращение, улучшается жизнедеятельность клеток. Индуктотермия показана при подострых и хронических заболеваниях органов дыхания.
Больным с БА в периоде стихания бронхообструктивных явлений, при нестойкой ремиссии и во внеприступном периоде болезни индуктотермия назначается для активизации глюкокортикоидной функции надпочечников особенно детям с тяжелым течением БА, ранее получавшим терапию ГК. Индуктотермия выполняется на область надпочечников, используется электрод вихревых токов (ЭВТ-1). Курс – 10-15 процедур, продолжительностью 10-12 мин., ежедневно или через день, желательно в первую половину дня (через 1-2 часа после завтрака).
Микроволновая терапия – лечение энергией микроволн дециметрового диапазона (ДМВ-терапия) и сантиметровых волн (СМВ-терапия). При поглощении энергии микроволн повышается температура тканей организма, усиливается кровоток, проницаемость мембран, обмен веществ. Микроволны оказывают противовоспалительное и болеутоляющее действие.
Энергия ДМВ (аппараты «Ромашка», «Ранет», «Волна») проникает на больщую глубину, чем СМВ (аппарат «Луч-2»), что обусловливает их преимущество. Хорошо себя зарекомендовало сочетание микроволновой терапии с лекарственным электрофорезом на грудную клетку. Волны дециметрового диапазона более эффективны при аллергической природе заболеваний и транзиторных иммунодефицитах, заметно ускоряют рассасывание воспалительных элементов
Магнитотерапия – метод, при котором на ткани больного воздействует переменное магнитное поле низкой частоты (ПеМП). Это сравнительно новый метод физиотерапии в педиатрии. Под влиянием магнитного поля в тканях организма происходит усиление физико-химических процессов, проницаемости мембран, возрастает уровень обменных процессов.
Важным эффектом ПеМП является усиление регенераторных процессов в поврежденных тканях. Магнитотерапия слабее действует на органы дыхания в сравнении микроволнами, но в случаях, когда нельзя назначить микроволны, лучше использовать магнитотерапию.
Ультразвуковая терапия – использование в лечебных целях механических упругих колебаний среды с частотой 880-2800 кГц, что выше акустического диапазона (20 кГц). Ультразвук не распространяется в воздухе, поэтому лечебное воздействие им производят через контактную среду – вазелиновое масло или воду.
Особенностью действия ультразвука на ткани являются переменные сжатия и разряжения, приводящие к пульсации внутриклеточных и внеклеточных микропотоков циркуляции, что оказывает своеобразный эффект «микромассажа» тканей. При БА используется методика воздействия на грудную клетку по Шеиной, курсом до 12 процедур, первые 6 процедур ежедневно, затем через день.
Кроме того показан ультразвук на область надпочечников до 8 проц. или на область селезенки до 8-10 проц. (по методике профессора Чиркина). На этапах реабилитации хорошо себя рекомендует чередование сеансов ультразвуковой терапии (1 день) с микроволновой терапией (другой день).
Электролечение – это гальванизация и лекарственный электрофорез. Лекарственный электрофорез традиционно используются на всех этапах реабилитации больных с бронхолегочной патологией. Применяют различное расположение электродов на грудной клетке – поперечное и продольное (на обе половины легких).
При БА используют электрофорез с магнием, папаверином, кальцием на грудную клетку, 8-10 процедур. С целью гипосенсибилизации и снижения патологической возбудимости нервных рецепторов рекомендуется назальный электрофорез 2% р-ра хлорида кальция или 2% р-ра сульфата магния или 0,1% р-ра димедрола (8-10 процедур).
Амплипульстерапия – лечение синусоидальными модулированными токами (СМТ-терапия) (апапараты «Амплипульс»). Эти токи свободно проникают через кожу, не вызывая неприятных ощущений, что является большим преимуществом для детей. Методики назначения: поперечно, на межлопаточную область, на область надпочечников, подлопаточно-подмышечно.
Можно использовать в процедуре воздействия на одно поле, либо на два поля, ежедневно или через день до 8 проц. Сочетанное применение комплекса процедур [микроволны + СМТ + ЛФК + массаж грудной клетки], по мнению специалистов, является мощным реабилитационным комплексом у детей с бронхолегочной патологией, включая БА.
КВЧ-терапия – стала широко применяться при реабилитации детей и подростков с БА. Используется как монотерапия, так и комплексно. Курс — 6 — 12 процедур.
Лазеро- или магнитолазеротерапия – в настоящее время широко используется при реабилитации больных с заболеваниями легких. Эти методы позволяют улучшить микроциркуляцию тканей, уменьшить обструктивный компонент внешнего дыхания, оказывают местную и общую иммуностимуляцию. Методика заключается в воздействии гелий-неонового лазера на рефлексогенные зоны в сочетании с надвенным лазерным или магнитолазерным облучением крови в области кубитальной вены. Эффективным комплексом для диспансерных больных в поликлинике является сочетание: лазер + массаж грудной клетки.
Светолечение.
Ультрафиолетовое облучение в эритемных дозах – при БА способствует гипосенсибилизирующему действию благодаря повышению антигистаминных свойств крови (увеличению гистаминопексии). Большей эффективностью обладает методика УФО-воздействия на определенные рефлексогенные зоны: 1 зона – воротниковая область, 2 зона – межлопа-точная область, 3 зона – область поясницы (проекция надпочечников). Зоны облучают поочередно по мере исчезновения эритемы (через 2-3 дня). Курс лечения состоит из 2-3 циклов по 3 процедуры (всего 6-9 облучений).
Наиболее выраженный эффект от ультрафиолетовой эритемотерапии отмечается при БА средней степени тяжести.
Биоптронтерапия – метод лечения с использованием противовоспалительного действия плоскополяризованного света с длиной волны от 400 до 2000 нм. Применение метода улучшает регионарную гемодинамику и лимфоток, усиливает обменные процессы в воспаленных тканях.
Теплолечение.
Парафиноозокеритолечение – по паравертебральной методике, продолжительность процедуры 15-20 мин, у детей старшего возраста – до 30 мин. Курс – 8-10 процедур, проводятся через день.
Водолечение.
Ванны: морские (с морской солью), иодобромные, углекислые, «жемчужные», хвойные.
Души: дождевой, циркулярный, веерный, подводный (душ-массаж). Детям в стадии ремиссии рекомендуется на этапе реабилитации в условиях дневного стационара поликлиники проведение курса подводного душа-массажа на грудную клетку (по методике – снизу вверх), затем УВЧ на грудную клетку, через день, курс – 8-10 процедур. В зимнее время амбулаторно проведение указанного комплекса нежелательно.
Гало- и спелеотерапия.
В последние годы на этапах реабилитации больных с БА широкое применение нашло использование камер (палат) искусственно созданного микроклимата соляных шахт – галотерапия или естественного микроклимата соляных шахт – спелеотерапия (Республиканская больница спелеолечения, г.Солигорск).
Указанные варианты микроклимата оказывают многофакторное влияние на больных за счет мягкого воздействия на дыхательные пути ионов натрия, калия, хлора. Подобная безаллергенная среда оказывает мощное элиминационное воздействие особенно при аллергической форме астмы.
Рефлексотерапия.
Применяются методы электро- лазеро- и магнитопунктуры. Иглорефлексотерапия (8-10 процедур) особенно показана при психозависимой форме БА, больным с сопутствующими неврологическими заболеваниями – тиками, энурезом, логоневрозами, СВД). На фоне рефлексотерапии отмечается положительная динамика клинического течения болезни, проявляющаяся уменьшением тяжести и частоты приступов, удлинением периода ремиссии. Рефлекторные воздействия на организм пациента с БА приводят к нормализации его психоэмоционального состояния.
Психологический аспект реабилитации
Методы психологической коррекции
КРГ 1.2 – 3.1
Методы психологической коррекции применяются по необходимости, с учетом имеющихся возможностей (наличие в штате реабилитационной бригады специалиста-психолога). При этом используют индивидуальные подходы к больным, а также групповую психотерапию. Предварительно проводится психологическое тестирование с анализом личностных характеристик пациентов согласно разработанных и утвержденных методик.
Жерносек В.Ф., Василевский И.В., Кожарская Л.Г., Юшко В.Д., Кабанова М.В., Попова О.В., Рубан А.П., Новикова М.Е.
Опубликовал Константин Моканов
Источник
Проведение реабилитационных мероприятий при бронхиальной астме ставит задачей поддержание ремиссии болезни, восстановление функциональной активности и адаптационных возможностей дыхательного аппарата и других органов и систем, обеспечивающих последующее нормальное развитие ребенка.
С этой целью используется комплекс лечебно-восстановительных мер, включающий организацию лечебно-охранительного и диетического режима, применение лечебной физкультуры, массажа, физиотерапии и педагогического воздействия.
Назначение указанных методов определяется состоянием больного и особенностями течения заболевания. При бронхиальной астме как аллергическом заболевании на эффективность реабилитационных и лечебных мероприятий существенное влияние может оказывать окружающая больного обстановка.
Весьма важно предотвратить последующую сенсибилизацию больного ребенка. В этом отношении необходимо по возможности устранить из окружения ребенка аллергены, которые ранее вызывали обострение бронхиальной астмы, а также избегать контакта с веществами и соединениями, обладающими заведомо выраженными аллергенными свойствами и способными стать причиной развития аллергических реакций к ним.
Существенное значение имеет организация рационального питания детей, больных бронхиальной астмой.
Устранение из пищи облигатных аллергенов в значительной мере является фактором, от которого может зависеть течение болезни. В то же время для нормального функционирования организма важно проведение достаточного по калорийности сбалансированного питания с соответствующим возрасту содержанием белков, жиров и углеводов.
«Бронхиальная астма у детей», И.И. Балаболкин
Понижение толерантности к физическим нагрузкам у детей, больных бронхиальной астмой, проявляется в более выраженном увеличении частоты сокращений сердца, учащении дыхания, увеличении систолического и диастолического давления, потребления кислорода, снижении минутного объема крови, систолического выброса, нарушении сердечного ритма во время или после физической нагрузки по сравнению со здоровыми, возникновении посленагрузочного бронхоспазма [Савельев Б. П. и др., 1977]….
Лечебная физкультура при бронхиальной астме у детей включает использование общеукрепляющих физических методов воздействия (гимнастика, ходьба, бег, игры, плавание, лыжи), специально подобранных упражнений, направленных на восстановление нарушенных в ходе заболевания функций дыхательного аппарата и других органов. Важное значение имеют дыхательные упражнения, направленные на устранение патологических изменений со стороны бронхолегочного аппарата. Регулярные занятия дыхательными упражнениями способствуют развитию…
Важное место в системе реабилитации детей, больных бронхиальной астмой, принадлежит закаливанию. Для этих детей весьма нередкой является повышенная чувствительность к воздействию неспецифических физических факторов окружающей среды (низким температурам воздуха, воды, повышенной влажности и др.). В силу несовершенства адаптационно-приспособительных механизмов, снижения функциональной активности клеточного иммунитета воздействие указанных факторов может способствовать возникновению приступов бронхиальной астмы через наслоение…
Согласно наблюдениям С. М. Иванова (1965), могут быть применены следующие виды закаливания детей, больных бронхиальной астмой: тщательное проветривание помещения, в котором находится ребенок; прогулки на свежем воздухе в облегченной одежде (в зависимости от погоды); предупреждение перегревания (борьба с излишним укутыванием); сон на открытом воздухе (летом) и при открытой форточке (зимой); обтирание тела водой температуры 35…
Активация биосинтеза глюкокортикоидных гормонов и связанное с этим улучшение бронхиальной проходимости отмечаются и при воздействии на надпочечники электромагнитного поля сверхвысокой частоты (СВЧ) сантиметрового диапазона [Громова В. Н., 1979]. В специализированных санаториях для лечения бронхиальной астмы используется бальнеотерапия (грязевые аппликации, нарзанные ванны). Одним из факторов терапевтического воздействия при лечении детей с бронхиальной астмой на курортах является…
Важное значение имеют меры, направленные на предотвращение контакта больных с экзогенными аллергенами. В связи с этим на территории отделения не должно проводиться ингаляций аэрозолей антибиотиков, поскольку это может не только способствовать развитию лекарственной аллергии, но и быть причиной развития обострения бронхиальной астмы у высокочувствительных к ним детей. Все диагностические пробы с аллергенами, особенно провокационные ингаляционные…
В комплексной терапии больных бронхиальной астмой дифференцированное использование физиотерапевтических методов способствует более быстрому обратному развитию нарушений бронхиальной проходимости. После снятия приступа бронхиальной астмы в комплекс лечебных мероприятий включают лечебную гимнастику, которая состоит из общеукрепляющих и дыхательных упражнений. При обструкции бронхов, связанной преимущественно с нарушением дренажной функции бронхов, массаж грудной клетки позволяет быстрее восстановить бронхиальную проходимость….
Благоприятное влияние на состояние детей, больных бронхиальной астмой, оказывает лечение в приморских санаториях южного побережья Крыма, Анапе, чему благоприятствуют сравнительно небольшие колебания температуры воздуха в течение года и суток, невысокая влажность. Наиболее эффективно санаторное лечение при легкой и среднетяжёлой бронхиальной астме; при тяжелом течении бронхиальной астмы оно малоэффективно [Харина Е. И. и др., 1979]. Ряд…
Течение бронхиальной астмы у детей сопровождается значительными нарушениями метаболических процессов, которые могут сохраняться и в межприступном периоде заболевания. Патологические сдвиги в обмене веществ могут явиться причиной возникновения нарушения метаболизма витаминов в организме и развития витаминной недостаточности. Если учесть, что при этом заболевании нередок дисбактериоз кишечника, способствующий возникновению дефицита витаминов группы В, то становится очевидной важность…
Источник