Рентген признаки гайморита у детей
Рентгеноскопия — инструментальный метод исследования человеческого организма, в т. ч. и состояния лор-органов. Рассматривая гайморит на снимке, то, как выглядит патология, можно установить, а также ее характер и местоположение. Полученная информация обязательно будет учтена при составлении схемы лечения.
Рентген носовых пазух при гайморите

Обследование назначается, как только появляются первые признаки воспаления. Его цель — оценить, насколько поражена полость носа, и выяснить, что стало причиной гайморита. Для взрослых пациентов основанием к назначению обследования являются:
- Появление неприятных ощущений в полости носа после инфекционного заболевания.
- Головные боли, которые усиливаются при каждом движении головы.
- Хронический насморк, кровотечения.
- Ухудшение обоняния.
- Повышенная температура тела, слезотечение, светобоязнь.
Все эти симптомы могут свидетельствовать о начале воспаления. Кроме гайморита, рентген дает возможность определить этмоидит, фронтит, сфеноидит, а также выявить искривление носовой перегородки, появление опухолевых и кистозных образований, гнойно-некротические процессы костной ткани.
Чтобы получить максимально информативный снимок гайморита, для проведения съемки выбирают две проекции: прямую и боковую. При укладке в первом случае подбородок и нос помещаются на одном уровне. При съемке вторым способом их располагают под углом. Иногда может понадобиться проконтролировать состояние пазух носа в положении лежа. Получить результат и описать гайморит на снимке рентгенолог сможет уже через несколько минут.
Предварительной подготовки перед проведением процедуры не потребуется. Пациенту будет рекомендовано избавиться от всех предметов и украшений в исследуемой области.
Процедура противопоказана при беременности, поскольку облучение оказывает негативное влияние на плод. Проведение исследования может быть разрешено только в случае крайней необходимости. При этом женщине должна быть обеспечена дополнительная защита. При кормлении грудью исследование можно проводить в любое время.
С осторожностью процедуру назначают детям и пациентам с онкологией. Не рекомендован этот вид исследований при наличии у больного металлосодержащих зубных протезов или других инородных предметов в исследуемой области. Из-за их способности отражать лучи могут исказиться результаты исследования.
Гайморит на снимке рентгена с описанием

Расшифровка рентгенограммы проводится только специалистом-рентгенологом или врачом, осуществляющим наблюдение за пациентом. При отсутствии каких-либо отклонений на снимке отобразится:
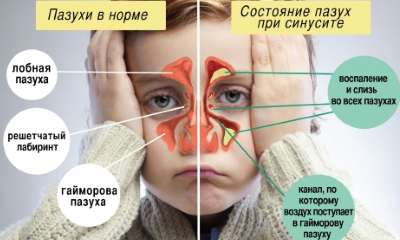
- Полость носа. Выглядит как светлый треугольник с перегородкой посередине.
- Носовые ходы, имеющие вид теней, расположенных симметрично с двух сторон от полости носа.
- Верхнечелюстные пазухи. Отображаются в виде треугольных просветлений с четкими очертаниями, расположенными сбоку от полости носа.
- Лобные пазухи. Отображаются над глазницами как просветления, имеющие разную форму и величину.
Благодаря особенностям, которые имеет каждое изображение, удается распознать характер воспаления и определить его локализацию:
- Появление затемнений над носом свидетельствует о развитии воспаления в лобных пазухах.
- Затемнения в нескольких зонах станут свидетельством воспалительного процесса в нескольких местах.
- Тени округлой формы с отходящими нитями укажут на наличие полипов.
- Аллергия проявляется дополнительными затемнениями разной насыщенности.
- Катаральные воспалительные процессы хронического характера изображаются как уплотнение слизистых тканей.
Признаки гайморита на рентгене
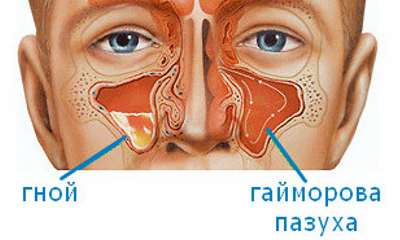
Скопление гнойного содержимого в пазухах носа при гайморите будет выглядеть на фото как светлое пятно на фоне черной пазухи. Если объем содержимого большой, то можно увидеть его горизонтальную границу.
Изображение здоровых пазух похоже на темные ниши полуовальной формы, которые располагаются с двух сторон от носа. Окрасы их и глазниц совпадают. Подобная ситуация говорит об отсутствии каких-либо патологий. Появление даже небольших светлых участков будет сигнализировать о начале воспалительных явлений. Чем сильнее воспаление, тем ярче белые пятна. Кроме того, изменится изображение носовых пазух. Пазухи носа при гайморите на рентгеновском снимке будут с неровными краями и утолщенными стенками.
Развитие патологии начинается с воспаления боковых пазух. Затем воспалительный процесс расширяется на лобные зоны. На снимке это будет отображаться как затемненные зоны над носом. Нередко воспалительные явления развиваются одновременно в лобных и боковых пазухах. Подобные признаки свидетельствуют о развитии нескольких болезней — гайморита и фронтита.
При проведении диагностики врач осматривает и оценивает состояние решетчатой кости. Гайморит способен вызвать распространение воспаления в верхнечелюстные гайморовы пазухи. В них может скапливаться жидкость разного характера: катаральная, слизистая или гнойная. На рентгеновском фото она будет видна как светлое пятно с четкими очертаниями на фоне темной носовой пазухи.
Если при фотографировании носа при гайморите фото фиксирует наличие в пазухах четко очерченных окружностей с ровными границами, то это говорит о наличии кистозных или других новообразований. При развитии патологии потребуется повторное исследование, которое зафиксирует увеличение их размеров, изменение формы и степень разрастания.
Обязательно ли делать рентген при гайморите

Диагностика болезни проводится лор-врачом. Методом пальпации определяется наличие болей в области носа. При визуальном осмотре проводится оценка изменений слизистой оболочки внутренней поверхности носовых ходов.
Если появляется подозрение на начало воспаления, врач обязательно рекомендует сделать снимок на гайморит. Рентгенолог расшифровывает, описывает полученное на снимке изображение и дает свое заключение. На его основании врач составляет лечебный план.
При развитии гайморита нередко возникает закупорка придаточных пазух. На мягких тканях может появиться отек, кроме того, способны развиться заложенность и застойные явления. Из-за деформированных носовых каналов затрудняется вывод слизи. Ее повышенная концентрация способствует дальнейшему распространению инфекции.
В этих условиях воспаление может спровоцировать появление разных осложнений. Чаще всего поражается слуховой аппарат. Развивается воспаление внутреннего уха. Объясняется это анатомическими особенностями. Гайморовы пазухи и среднее ухо расположены близко друг к другу.
Из-за осложнений, вызванных гайморитом, появляются:
- Боль в ухе, часто судорожного характера.
- Заложенность носа, отек мягких тканей.
- Головные боли.
- Повышенная температура тела, озноб, слабость.
Кроме того, нарушается острота слуха, образуется большой объем густого экссудата, иногда в нем появляется гной. Диагностика патологии и определение степени поражения требуют проведения ряда исследований, в т. ч. и рентгенологического.
Как часто можно делать рентген при гайморите

Рентгеновские снимки пазух носа при гайморите нужно выполнить не менее двух раз. В первый раз съемку проводят на начальном этапе патологии. Она нужна для того, чтобы подтвердить или опровергнуть диагноз и составить лечебный план. Второй раз — через 10-12 дней после начала терапевтических мероприятий. По тому, как выглядит гайморит на рентгеновском фотоснимке, специалист сможет оценить эффективность проводимой терапии и при необходимости изменить ее или дополнить.
В тяжелых случаях, когда нужен постоянный мониторинг состояния лор-органов, рентгеноскопия может проводиться чаще, поскольку вред от внепланового процесса может быть не таким большим, как от неправильного лечения.
Если медикаментозная терапия не дает желаемого результата, назначается хирургическая операция. После ее проведения, чтобы дать оценку состояния пациента, может быть рекомендовано рентгенологическое исследование.
Рентген пазух носа: чего не видно на снимке
На рентгеновском снимке отображаются главные признаки гайморита — наличие воспалительного процесса и место его локализации. Однако получить представление о том, что за жидкость скопилась в пазухах — серозная, гнойная или катаральная, — нельзя. На изображении патология на начальном этапе и хронический гайморит выглядят одинаково.
Источник
Гайморит у взрослых проявляется появлением нарастающей боли в районе носа. По утрам болезненные ощущения беспокоят меньше, но к вечеру нарастают. Голос становится гнусавый, носовое дыхание затруднено. Симптомы гайморита (фото 1) сопровождаются появлением выделений из носа, нарушением сна, повышенной утомляемостью, приступами кашля, появлением озноба.

Как выглядит гайморит
Выглядит гайморит (см. фото 2) у взрослых и детей не очень приятно. Признаки гайморита у взрослых выражены потерей обоняния, появлением слезотечения, повышенным потоотделением. Так же появляется отечность на лице, неприятные запахи из носа, рта. Может присутствовать после приема пищи очень неприятное послевкусие – это тоже признаки гайморита у взрослых.

Одонтогенный гайморит
Гайморит может развиться после воспаления гайморовой пазухи под воздействием патологического процесса полости рта. Возбудителями обычно выступают стрептококки, микс-инфекция, кишечная палочка. Одонтогенный гайморит (фото 2) легко отличить по носовым выделениям.
Этот вид гайморита часто является односторонним. Заболевший человек спит беспокойно, часто появляется светобоязнь. Подробнее про другие виды читайте в статье что такое гайморит на нашем сайте.
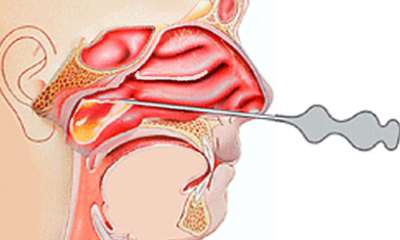
Прокол при гайморите
Прокол может служить методом диагностики. Так же для облегчения выхода гноя проводится хирургическое вмешательство. Как делают прокол при гайморите (фото 4): в носовую пазуху предварительно закладывают вату, смоченную лидокаином для анестезии, затем тонкой иглой производится прокол через средний либо нижний ход. При помощи шприца удаляется гной. Прокол при гайморите не относят к сложным операциям, поэтому осложнения возникают крайне редко.
Как выглядит гайморит на рентгене
Определять гайморит на рентгеновском снимке (фото 5) учат еще в университетах. Здоровые носовые пазухи отображены темными полуовальными образованиями. Гайморит на снимке выглядит затемнением в верхних горизонтальных уровнях. По снимку можно четко проследить тень с волнистым контуром – жидкостью такого типа: гнойная, слизистая, катаральная.
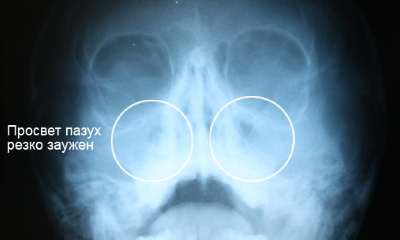
Гайморит на рентгене
Почти всегда гайморит на рентгене (фото 6) выглядит как молоко в стакане: в черных пазухах имеется белое инфильтративное содержимое. Снимок пазух носа при гайморите вместе с диагностическими симптомами позволяет доктору вынести правильный диагноз. Однако когда скапливается гной при гайморите, патологические тени округлой формы не отслеживаются.

Выделения из носа при гайморите
Выделения из носа при гайморите (фото 7) довольно обильны. Это объясняется сильным скоплением соплей в гайморовых пазухах. При более поздней стадии выделения могут иметь примесь крови, гноя. Цвет соплей при гайморите меняется при каждой стадии. Поэтому специалист при диагностике, зная какого цвета сопли при гайморите, может довольно точно установить фазу заболевания и порядок воспаления.

Наличие соплей при гайморите
Сопли при гайморите (фото 8) в основном имеют 3 оттенка: зеленый, желто-зеленый, белый. Белые сопли наблюдаются на начальных стадиях. Зеленые выделения из носа при гайморите сигнализируют, что происходит сильный воспалительный процесс. Желтый цвет говорит о присутствии гноя. Какие сопли при гайморите сигналят о самом тяжелом случае – так это с присутствием сгустков и кровяных прожилок.
Гайморит у детей
Гайморит у детей – огромная проблема. Он срочно подлежит лечению, пока не пробудились аденоиды. Общие симптомы гайморита у детей (фото 9) считают выделения, заложенность. Ребенок часто утомляется, становится раздражителен. Особо должно насторожить длительная продолжительность насморка.
Гайморит у ребенка часто путают с гриппом. Поэтому чрезвычайно важно знать правильные симптомы гайморита у ребенка: повышенная температура, зубная боль, заложенность носа, появление выделений, отечность, головная боль, покраснение, озноб, снижение обоняния, боль в горле. Гайморит у детей необходимо своевременно пролечить, чтобы он не перешел в стадию хронического.
Все фотографии гайморита у взрослых и детей
Источник
Гайморит (от лат. Highmoritis) представляет собой один из типов синусита. Отличительной особенностью патологии считается воспаление придаточных пазух носа, анатомическое расположение которых определяется верхнечелюстными костями по обе стороны носа. Воспаление гайморовых пазух является областью исследования отоларингологии, встречается у детей старше 5 лет и у взрослых. У пациентов старше 40 лет гайморит, скорее редкость.
Анатомия и особенности развития гайморита

На фото показан двусторонний гайморит
Гайморит — что это такое? Верхнечелюстная пазуха носа — полостная структура, выстланная тонким эпителием и наполненная воздухом. Пазуха объединена общими костными стенками с орбитой глаз сверху, ротовой полостью снизу и с носом изнутри. Гайморова пазуха, наряду с лобной, решетчатой и клиновидной полостями носа, выполняет следующие основные функции:
нормализация и поддерживание давления в различных полостях черепа по отношению к атмосферному внешнему давлению;
окончательное очищение и согревание поступаемого воздуха;
формирование индивидуального оттенка человеческого голоса.
Полости не разграничены сплошной тканевой структурой, имеют маленькие отверстия для очищения, вентиляции. Когда отверстия закупориваются, то функциональность пазух снижается или утрачивается. В полостях скапливается патогенная микрофлора и формируется воспалительный процесс. Все эти процессы формируют механизмы возникновения гайморита.
Причины
Гайморит практически всегда развивается как вторичное осложнение хронических заболеваний верхних дыхательных путей или неадекватной медикаментозной терапии. Несмотря на множество возможных причин воспаления гайморовых пазух, механизм развития одинаков во всех случаях. Основной причиной патологии является инфекционный возбудитель рода стафилококков, стрептококков, гонококков, микоплазм, грибов, различных вирионов, гемофильной палочки, хламидий. Причины гайморита могут быть следующими:
хронический тонзиллит и фарингит;
осложнение ОРЗ и ОРВИ;
глубокое поражение зубов (пульпит, воспаление костной ткани);
анатомическая узость носовых ходов;
искривление перегородки носа (врожденной или травматической природы);
длительный аллергический ринит:
вирусные заболевания по типу кори, скарлатины;
постоянные перепады давления (частые перелеты, ныряния, погружение под воду).
Хронизация патологического процесса возможна по причине недолеченного острого гайморита, длительного течения простуды или ОРВИ, а также на фоне ослабленного иммунитета. Риски возникновения заболевания повышаются с наступлением холодного времени года. Основные причины возникновения гайморита у детей младше 7 лет заключаются в физиологическом инфантилизме полостей носа, поэтому наряду с гайморитом, вероятно развитие этмоидита и фронтита.
Виды и классификация
Современная классификация гайморита имеет несколько основных критериев, которые основаны на характеристиках течения патологического процесса. Гайморит имеет код по МБК-10 – J01.0 — J01.9 — классификация гайморитов по различным критериям клинического течения.
По локализации
По типу возникновения воспалительного очага выделяют следующие виды гайморита:
односторонний;
двусторонний.
При длительном течении одностороннего воспаления практически всегда заболевание распространяется на вторую пазуху. У детей нередко воспаляются сразу обе полостные структуры.
По форме течения
Форма гайморита напрямую связана и с длительностью течения заболевания, включая эпизоды обострений:
острый — длительность периода 1,5-3 недели;
хронический — продолжительность патологии — 1-3 месяца;
рецидивирующий — возникновение до 4-5 эпизодов обострений гайморита за год, а период ремиссии не более 2 месяцев.
Если течение острого гайморита игнорируется или составлена неадекватная терапия, а также при условии несоблюдения врачебных рекомендаций риск хронизации патологического процесса возрастает в разы.
По характеру воспаления
Воспалительный процесс может протекать по различному клиническому сценарию:
экссудативный тип — обильная секреция слизи и формирование гнойных масс;
продуктивный — образование полипов и их постепенное разрастание с утолщением слизистых структур;
атрофический — атрофия слизистого эпителия внутри пазухи;
некротический — некроз тканей пазухи при агрессивном течении гайморита.
Классификация позволяет четко характеризовать картину патологического процесса, составлять тактику лечения и дальнейшие прогнозы по выздоровлению пациента. В каждом случае будут отличаться и симптомы гайморита.
Как проявляется
Основным симптомом гайморита является появление боли в околоносовой области с тенденцией к постоянному нарастанию интенсивности. Утром болезненность менее выражена, чем к вечеру. По мере развития патологии боль становится пространной, теряется локализация, начинаются головные боли. При одностороннем гайморите болезненность обычно ограниченная, отмечается только с одной стороны.
При гайморите меняется оттенок голоса, во всех случаях появляется гнусавость, ощущение заложенности носа. При этом, пациенты вынуждены дышать через рот.
При любой форме гайморита появляется насморк. Структура слизистого отделяемого варьируется от прозрачного до гнойного с желтоватыми или зеленоватым оттенком. При сильной заложенности носа выделения из носовых ходов могут вовсе отсутствовать.
Отмечается повышение температуры тела. Стабильные показатели 37,5 С°. У детей температура может достигать 38 С° и выше. При хроническом течении гайморита температура обычно отсутствует. Прочими симптомами, указывающими на гайморит, являются:
нарушение сна;
снижение аппетита;
общая слабость и недомогание;
ухудшение памяти;
заложенность носа;
давление в области переносицы, усиливающееся при наклоне головы;
затрудненное дыхание;
озноб;
хронический ринит, тонзиллит, ринофарингит;
появление приступов кашля.
Перечисленные симптомы могут относиться как к острому, так и к хроническому гаймориту. Характерными особенностями обострений при хроническом гайморите являются:
головные боли;
хронический ринит и неэффективности консервативного лечения;
конъюнктивит;
боль в области глазниц;
хронический кашель (стекающий по стенкам горла гнойный экссудат раздражает слизистые гортани).
Длительное течение гайморита у детей и взрослых нередко провоцирует развитие серьезного осложнения — менингита. В этом случае к основным симптомам присоединяются признаки менингеальной инфекции.
Диагностика
Диагностика гайморита начинается с физикального осмотра пациента, изучения его жалоб и клинического анамнеза одновременно с данными анализов крови, мочи. Важно сделать рентгеновский снимок в боковой и фронтальной проекции. При необходимости проводят МРТ исследования для послойного изучения тканей пазухи. Обычно всех этих исследований достаточно для окончательного диагноза, выявления причины и определения наличия имеющихся осложнений.
Рентген-диагностика
Рентгенологическое исследование позволяет достоверно определить с окончательным диагнозом. Единственным минусом метода является невозможность точной визуализации и дифференциации гноя от слизистого компонента. Снимки гайморита всегда четкие, лишены двоякости в описании.

На снимке правая гайморова пазуха наполовину заполнена жидкостью
В норме, все носовые пазухи напоминают половинки цельного овала, а их окрас по рентген-снимку совпадает с глазничной областью. При изменении цветности — появление белых мутных пятен в области гайморовой пазухи свидетельствует о возникновении патологического процесса. Края пазухи при гайморите рентген не определяет. Они представлены рыхлым, нечетким контуром.

Так выглядит гайморит при заполненной жидкостью пазухе на рентген-снимке во фронтальной проекции
Другим важным аспектом в описании снимка является внешний вид ячеистых структур решетчатой кости. При гайморите воспаление локализуется в области верхнечелюстной кости. При избыточном скоплении слизистого компонента пазуха на рентгене представляется белым цветом с характерной горизонтальной линией. Клиницисты называют такое явление «молоко в стакане».
Рентген важно провести в 2-ух основных проекциях: боковой и фронтальной. При обнаружении кругов в пазухах может свидетельствовать о новообразованиях или кистозных компонентов.
Лечение
Лечение гайморита назначается только после тщательного обследования пациента. Выделяют две принципиальные схемы лечения воспаления гайморовых пазух: консервативная и хирургическая терапия.
Медикаментозное лечение
Консервативные методы лечения направлены на предупреждение образование гнойного экссудата в гайморовых пазухах. Основными препаратами для лечения гайморита считаются:
антибиотики при гайморите (Амоксиклав, Аугментин, Супракс, Цефтриаксон, Цефотаксим);
десенсибилизирующие препараты (Лоратадин, Супрастин);
витамины и обогащенные биодобавки (Витрум, Супрадин, Алфавит, Мерц);
обезболивающие препараты (Нурофен, Миг, Ибупрофен, Кетопрофен).
Учитывая редкость повышения температуры при гайморите или стойкий субфебрилитет, дополнительных препаратов против жара не назначают. С этим успешно справляются средства на основе Парацетамола или Ибупрофена. Все препараты системного воздействия в комплексе предотвращают течение воспалительного процесса, создают иммунную защиту, способствуют скорейшему восстановлению пациента.
Среди местных препаратов выделяют:
Изофра, Биопарокс, Полидекса — антибактериальные капли при гайморите;
Галазолин, Нафтизин, Оксиметазолин — сосудосуживающие противоотечные капли;
Долфин, Аквамарис, Салин — препараты для частого промывания носовых ходов.
Медикаментозное лечение гайморита назначается только при отсутствии гнойных масс, на ранней стадии патологического воспаления. При неэффективности консервативных методов лечения назначают пункцию — прокол носовых пазух.
Хирургическое вмешательство
Длительное течение гайморита, неадекватная терапия, самолечение, стремительное развитие воспалительного процесса и неэффективности лечебных мероприятий при хроническом течении — основные показания к проведению операции.
Пункция пазухи — прокол стенок полости с целью эвакуации гнойного экссудата и санации слизистых оболочек.
Прокол проводят под местной анестезией, но несмотря на обезболивание неприятные ощущения пациенты все же испытывают. Основным анестетиком является раствор Лидокаина.
Прокол осуществляют по нижнему краю носовых ходов, после чего к игле присоединяют шприц, который и выводит патологическое содержимое из полости наружу. После процедуры эвакуации проводят интенсивную санацию (промывания) антисептиками и обеззараживающими препаратами (Фурацилин, Хлоргексидин, Натрия хлорид, Мирамистин). После хирургической коррекции дыхание нормализуется буквально сразу, отмечается ощутимая положительная динамика в общем самочувствии пациента.
После операции назначается специальная медикаментозная терапия, направленная на предупреждения осложнений, вторичного инфицирования и прочих последствий гайморита.
Осложнения и последствия
Гайморит – это сложное заболевание воспалительной природы, поэтому так велики риски развития осложнений. Последствия при гайморите могут быть разнообразными:
воспаление и отечность гайморовых пазух;
развитие отита;
хронизация острого гайморита;
воспаление бронхолегочных структур;
сильные выделения из носовых ходов.
При отягощенном клиническом анамнезе пациента могут развиваться более серьезные осложнения со стороны сердца, почек, печени, головного мозга, органов зрения и слуха. Если воспалительный очаг имеет тенденцию к генерализации, то может развиваться генерализованный сепсис, который при отсутствии экстренной терапии может привести к инвалидизации и летальности.
Любое заболевание челюстных костей, вызванное воспалением и скоплением гнойного экссудата, представляет особую опасность для жизни и здоровья человека. Выход гноя за пределы локации приводит к поражению ЦНС, головного мозга. Основными профилактическими мероприятиями против гайморита являются своевременное и адекватное лечение насморка, простудных заболеваний, а также постоянное поддержание нормального иммунитета.
Источник


