С корью к дерматологу

Корь
(МКБ-10: B05.0-9)
Корь (Morbilli) — высококонтагиозное заболевание, вызываемое вирусом кори — РНК-содержащим вирусом рода Morbillivirus (семейство парамиксовирусов), сопровождающееся интоксикацией, сыпью, катаральными явлениями верхних дыхательных путей и признаками конъюнктивита.

Болеют корью преимущественно дети. Заражение происходит воздушно-капельным и воздушно-пылевым путем, вирус выделяется при кашле и чихании больного человека. При отсутствии иммунитета (перенесенной инфекции или вакцинации) заболеваемость при контакте с больным составляет 90-100%. Больной корью заразен на протяжении 3-4 суток еще до появления сыпи и в течение 4-6 суток после её появления. Инкубационный период в среднем составляет 10-15 дней. Вирус кори первично поражает эпителий дыхательных путей, а после размножения с током крови попадает в лимфатическую систему, кожу и слизистые оболочки, обуславливая клиническую картину заболевания.
Основными жалобами больных являются сухой кашель, светобоязнь, общее недомогание, лихорадка, слезотечение, зуд и покраснение конъюнктивы глаз, а также появление сыпи на теле.
Сыпь появляется на 3-4 сутки после повышения температуры, носит пятнисто-папулезный характер с тенденцией к слиянию элементов, особенно на лице. Цвет высыпаний ярко-красный, по мере «выцветания» приобретает желтовато-бурый оттенок. Появление сыпи в большинстве случаев сопровождается улучшением общего состояния больного, снижением температуры тела, уменьшением симптомов интоксикации. Как правило, высыпания распространяются сверху вниз: от лица и шеи к туловищу и конечностям вплоть до ладоней и подошв. В такой же последовательности происходит и исчезновение сыпи. Зуда обычно нет или он выражен незначительно.
Характерным для кори является поражение слизистой рта и конъюнктивы. На слизистой ротовой полости определяется патогномоничный для кори признак — пятна Филатова-Коплика: мелкие белесоватые папулы с красным ободком, располагающиеся напротив премоляров. Пятна Филатова-Коплика обычно появляются на 2-3 сутки после подъема температуры, то есть еще до появления сыпи на коже. Поражение конъюнктивы носит неспецифический характер и сопровождается болезненностью глаз, отеком и гиперемией самой конъюнктивы и периорбитальных тканей, иногда чувством инородного тела (песка) в глазах.

В большинстве случаев выздоровление при кори наступает самостоятельно, а осложнения обычно встречаются у ослабленных и истощенных людей, а также у больных с иммунодефицитом.
Лечение больных корью в остром периоде симптоматическое: жаропонижающие средства, поливитамины, обильное питье. В случаях тяжелого течения дополнительно может быть назначена дезинтоксикационная терапия. При вторичных бактериальных осложнениях назначаются системные антибиотики.
Профилактика заключается в применении вакцины, в случае выявления больного — в скорейшей изоляции и наблюдении за самим заболевшим и группой контактных лиц, не привитых от кори.
Источник
Корь
Корь — это чрезвычайно заразная вирусная инфекция, которая
проявляется лихорадкой, насморком, кашлем, конъюнктивитом и сыпью.
Патогномоничный признак кори — мелкие белые пятна на слизистой щек (пятна
Коплика). Болеют преимущественно дети. Возможны тяжелые осложнения и даже
смерть. Синоним: morbilli.
Эпидемиология и этиология
Возраст
В США до введения массовой вакцинации корью болели дети в
возрасте от 5 до 9 лет. В развивающихся странах 45% больных — дети младше 9 мес.
Этиология
Вирус кори, принадлежащий к семейству парамиксовирусов.
Частота
США. В 1988—1989 годах отмечен рост заболеваемости более чем
в 4 раза. В 1993 году зарегистрировано всего 312 случаев. В 1994 году 92%
случаев зарегистрировано в семьях с низким социально-экономическим положением,
остальные 8% были привозными.
Другие страны. Во многих развивающихся странах
заболеваемость очень высокая. Ежегодно от кори умирает более 1,5 млн человек.
Факторы риска
Вакцинация против кори введена в 1963 году. С тех пор
заболеваемость снизилась на 98%. В настоящее время в США корью болеют в
основном неиммунизированные дети дошкольного возраста, живущие в негритянских
кварталах, и школьники, которым не проводилась ревакцинация. Остальные случаи —
привозные. Эпидемические вспышки возникают в детских садах, школах, колледжах,
университетах.
Заражение
Происходит воздушно-капельным путем. Больной заразен на
протяжении нескольких суток до появления сыпи и первые 5 сут после ее
появления. В отсутствие иммунитета к вирусу кори заболеваемость при контакте с
больным достигает 90—100%.
Сезонность
До введения массовой вакцинации каждые 2—3 года возникали
эпидемии, которые начинались в конце зимы или начале весны.
География
Заболевание распространено повсеместно.
Анамнез
Инкубационный период 10-15 сут.
Жалобы
Насморк, сухой «лающий» кашель, светобоязнь, недомогание,
лихорадка. С развитием сыпи общее состояние улучшается.
Физикальное исследование
Кожа
Элементы сыпи. На четвертые сутки после повышения
температуры появляются красные пятна и папулы. Постепенно они сливаются, что
особенно заметно на лице (рис. 29-4), шее и плечах. Сыпь исчезает через 4—6
сут, оставляя желто-бурые пятна и легкое шелушение. В продромальном периоде
часто наблюдается периорбитальный отек. Цвет. Красный. По мере выцветания сыпи
— желто-бурый.
Локализация. Первые высыпания появляются на лбу, обычно по
линии роста волос, и за ушами. Затем сыпь распространяется вниз, захватывая
лицо, туловище (рис. 29-5), конечности, и на третьи сутки достигает стоп.
Исчезновение сыпи происходит в той же последовательности.
Слизистые
• Пятна Коплика:
мелкие белесые папулы с красным ободком, которые появляются на слизистой щек
напротив премоляров на вторые сутки после подъема температуры или чуть позже.
• Конъюнктивит
(поражение конъюнктивы глазного яблока).
Другие органы
Как правило, генерализованная лимфаде- нопатия. В остальном
без изменений.
Дифференциальный диагноз
Другие вирусные инфекции (в частности, краснуха), вторичный
сифилис, скарлатина, лекарственная токсидермия.

Рисунок 29-4. Корь. Через три дня после подъема
температуры появилась красная пятнисто-папулезная сыпь. На лице элементы сыпи
сливаются. У больной выявлены также конъюнктивит и пятна Коплика
Дополнительные исследования
Выделение вируса в культуре клеток Для вирусологического
исследования используют кровь, мочу и мазок из зева.
Серологические реакции
Титр антител к вирусу кори определяют в острой стадии и в
период выздоровления. За это время происходит как минимум четырехкратное
повышение титра IgG-анти-
тел.
Полимеразная цепная реакция
Позволяет идентифицировать вирусную РНК в сыворотке, мазках
из зева и СМЖ.
Диагноз
Клиническая картина (см. рис. 29-5). Если есть сомнения,
диагноз подтверждают с помощью серологического исследования.
Патогенез
Вирус кори поражает эпителий дыхательных путей. Там он
размножается, затем гематогенным путем попадает в регионарные лимфоузлы, кожу и
слизистые. В эпителиальных клетках кожи и слизистых также идет репликация
вируса.
Течение и прогноз
В большинстве случаев выздоровление наступает
самостоятельно. Осложнения чаще встречаются у истощенных детей (в развивающихся
странах), в отсутствие специфи- ческого иммунитета, при врожденном иммунодефиците
и лейкозах. Частота острых осложнений — 9,8%. Кним относятся средний отит,
пневмония (бактериальная и коревая), понос, коревой энцефалит (1 случай на
800—1000 больных), тромбоцитопения. У неиммунизированных детей, зараженных ВИЧ,
заболевание проявляется коревой пневмонией и нередко заканчивается смертью.
Сыпи не бывает. Хроническое осложнение — подострый склерозирующий
панэн-цефалит.
Лечение и профилактика
Профилактика
Вакцинация. В США программа по борьбе с корью включает: (1)
вакцинацию всех детей дошкольного возраста против кори (с помощью вакцины
против кори, эпидемического паротита и краснухи); (2) двукратную ревакцинацию
всех школьников и студентов (той же вакциной); (3) раннее выявление и изоляцию
заболевших; (4) разработку мер по полному искоренению этой болезни и
претворение их в жизнь.
Лечение
В остром периоде проводят симптоматическое лечение.
Бактериальная суперинфекция
Назначают антибиотики с учетом чувствительности возбудителя.

Рисунок 29-5. Корь. Сыпь сначала появляется на лице и
шее, а через 2—3 сут распространяется на туловище и руки. К этому моменту на
лице и шее элементы сыпи сливаются; на туловище же и руках видны отдельные
красные папулы. При краснухе сыпь тоже сначала появляется на лице, но в отличие
от кори распространяется на туловище в течение суток
Источник
а) Эпидемиология. Корь, или rubeola, является острозаразным заболеванием, которое распространено во всем мире и лидирует как причина детской смертности, которую можно предупредить вакцинацией. В зонах умеренного климата пик заболеваемости инфекцией приходится на зимние и весенние месяцы. Риск смертности наиболее высокий в развивающихся странах, причем большинство летальных исходов вызвано осложнениями заболевания. В Соединенных Штатах летальные исходы, связанные с корью, отмечаются в 1-3 из каждой 1000 зарегистрированных случаев.
До создания вакцины, эпидемии кори в Соединенных Штатах обычно наблюдались у детей дошкольного и младшего школьного возраста. Успешная программа иммунизации детей и подростков, особенно в городах, привела к более чем 99%-ному уменьшению числа зарегистрированных случаев кори с начала 1960-х годов, когда вакцина была впервые лицензирована. Однако случаи кори продолжают встречаться в результате передачи вируса, завезенного в США из других стран.
Оптимизация программ иммунизации в развивающихся странах также способствовала предотвращению эпидемий и уменьшению связанной с корью заболеваемости и смертности. За период с 2000 по 2008 годы глобальная смертность в связи с корью уменьшилась на 78%, с 733000 до 164000 случаев с летальным исходом. Однако темп уменьшения смертности стабилизировался, и существуют опасения по поводу способности многих стран с высоким уровнем смертности, вызванной корью, продолжать эффективные стратегии по эрадикации этой инфекции.
б) Этиология и патогенез. Вирус кори относится к семейству Paramyxoviridae, это термолабильный РНК-вирус с липопротеидной оболочкой. Человек является только природным хозяином вируса кори. Корь передается контактным или воздушно-капельным путем. Инкубационный период длится в среднем 8-12 дней, при этом заражение от инфицированного человека возможно за 1-2 дня до развития клинических симптомов и в течение четырех дней после появления кожной сыпи. В борьбу с вирусом включаются как клеточный так и гуморальный иммунитет.
Иммуноглобулины класса М (IgM) определяются в крови больного уже в первые дни развития сыпи, затем наблюдается рост титров IgG. В то время как гуморальный иммунитет контролирует репликацию вирусов за счет продукции специфических антител, клеточное звено иммунитета направлено на элиминацию зараженных клеток. В течение заболевания наблюдается временная иммуносупрессия и повышенный риск развития бактериальных инфекций. Данный процесс, также как и существование длительного иммунитета к вирусу кори, остается не до конца понятным, и, возможно, связан с недостаточным ответом Т-хелперов на вирусную инвазию. Вирус кори может использовать дендритные клетки для внедрения в лимфоидную ткань (CD150-лимфоциты) и распространения вируса по всему телу.
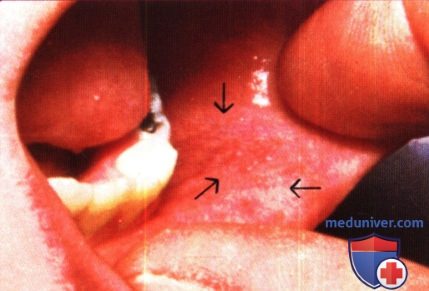
Патогномоничные пятна Коплика: небольшие белые пятна на слизистой оболочке, окруженные эритематозным венчиком («песчинки»), появляющиеся за 1-2 дня до развития генерализованной сыпи.
в) Клиника кори:
1. Анамнез. Продромальный период сопровождается, как правило, лихорадкой до 40-40,5 °С, недомоганием, конъюнктивитом, ринитом и грубым или лающим кашлем, который может продолжаться до четырех дней. Пятна Коплика, являющиеся патогномоничной энантемой, начинаются как мелкие ярко-красные пятна с голубовато-белыми точками до 1-2 мм в диаметре. Чаще всего пятна Коплика наблюдаются на слизистой оболочке щек в области вторых коренных зубов в период от 1-2 дней до развития и в первые два дня существования кожной сыпи. У людей с недостаточным иммунитетом против вируса кори (например, получавших иммуноглобулин) инкубационный период может достигать 14-20 дней.
У больных со сниженным иммунитетом болезнь может протекать в более тяжелых формах без типичной сыпи.
2. Кожные проявления кори. Кожные проявления представлены эритематозными непруригинозными пятнами и папулами, появляющимися в первую очередь на коже лба и заушной области и впоследствии распространяющимися на кожу шеи, туловища, верхних и нижних конечностей. Характерно также вовлечение кожи кистей и стоп. Высыпания склонны к слиянию, в особенности на лице и шее. Наибольшее количество кожных высыпаний наблюдается на третий день, после чего сыпь регрессирует в течение 4-5 дней, что сопровождается в ряде случаев шелушением.
3. Другие клинические данные. Длительность заболевания может достигать 10 дней, при этом возможно появление рвоты, диареи, боли в животе, спленомегалии, фарингита и генерализованной лимфаденопатии. Риск развития пневмонии, энцефалита и других смертельных осложнений, а также персистенции вируса повышен у пациентов со сниженным иммунитетом.
Атипичные формы кори встречаются редко, в основном у пациентов, получавших формалин-инактивированную вакцину против кори (с 1963 по 1967 гг.) или подвергшихся воздействию «дикого» типа вируса. При этом наблюдаются тяжелые симптомы, такие как высокая лихорадка, интестинальная пневмония, плевральные выпоты, периферические отеки, нередко встречается гиперестезия. Симптомы «корицы», пятна Коплика, а также конъюнктивиты наблюдаются крайне редко. Сыпь может быть представлена макуло-папулярными, геморрагическими, везикулярными, уртикарными элементами и распространяться от периферии к центру, что в ряде случаев затрудняет дифференциальный диагноз между корью и лихорадкой скалистых гор.
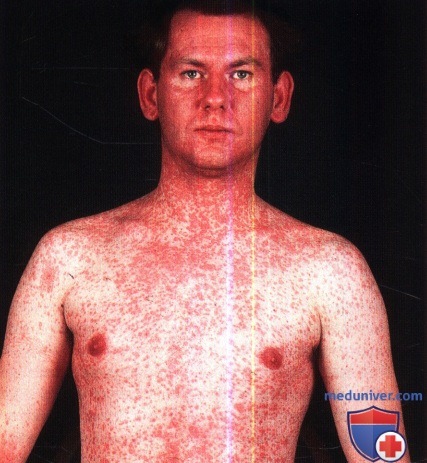
Кореподобные высыпания у ребенка.
г) Анализы при кори. Лабораторная диагностика кори опирается на обнаружение вируса или положительный результат серологических исследований. В продромальный период возможно обнаружение вируса в носоглоточном секрете, крови и моче. Тест на обнаружение вируса в культуре имеет очень низкую чувствительность, но реакции иммунофлюоресценции помогают быстро обнаружить вирус кори в мазках из горла и в носоглоточном секрете.
Генотипирование вирусных изолятов может помочь определить тип передачи и импортации. Секвенирование генома помогает дифференцировать инфекцию дикого штамма вируса и вируса вакцины.
Серологические исследования выявляют инфекцию вируса кори, документируя наличие IgM-антител и/или значительное повышение концентрации IgG-антител при сравнении титров в паре сывороток острого и конвалесцентного этапов инфекции. Титр IgM возрастает с началом высыпаний и сохраняется примерно 1 месяц. Титр может отсутствовать или он транзиторный у пациентов, иммунизированных двумя дозами вакцины. Поскольку чувствительность анализа на IgM кори может варьировать в течение первых 3 дней после начала высыпаний, тестирование следует повторять у любого пациента с подозрением на корь, отрицательным результатом анализа на IgM и генерализованным высыпаниями, длящимися в течение 72 часов. IgG-антитела появляются через 2 недели после начала высыпаний и достигают пика через 4-6 недель.
В Соединенных Штатах о случаях кори необходимо информировать региональный департамент здравоохранения.
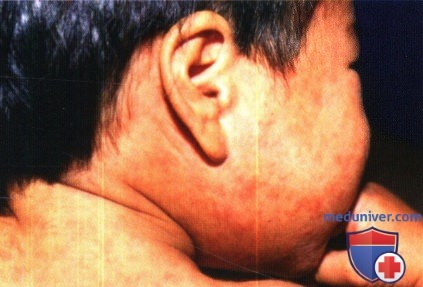
Корь. Характерная мультиформная экзантема, представленная красными папулами, распространяющаяся с кожи заушных областей и лба на кожу шеи, туловища, верхних и нижних конечностей.
д) Осложнения кори. Наибольшее число осложнений встречается в возрасте менее пяти и старше 20 лет. Самыми частыми осложнениями являются средний отит, пневмония, ларинготрахеобронхит и диарея. Реже встречаются гепатит, тромбоцитопения и энцефалит. Тромбоцитопеническая пурпура также является тяжелым осложнением кори. Наиболее частым осложнением, встречающимся у взрослых и приводящим к смертельному исходу в детском возрасте, является пневмония. У пациентов со сниженным иммунитетом и недостаточным весом заболевание протекает в более тяжелых формах, часто заканчиваясь развитием пневмонии, гистологически представленной гигантскими клетками Хетча.
Подострый склерозирующий панэнцефалит (ПСПЭ), редкое дегенеративное заболевание нервной системы, которое развивается через 7-10 после инфекции кори, вызванной вирусом дикого типа, характеризуется судорогами, нарушениями поведения и интеллекта.

е) Прогноз и течение кори. Клинический диагноз кори устанавливают при наличии характерной сыпи, так как в более ранние сроки (продромальный период) симптомы могут напоминать грипп. Заболевание в среднем длится 10-12 дней (без осложнений). Ухудшать прогноз могут такие факторы как недостаточный вес, иммуносупрессия, наличие сопутствующих заболеваний, неадекватное лечение и уход. В развивающихся странах корь является самой частой причиной младенческой смертности.
ж) Лечение кори. В большинстве случаев достаточно поддерживающего лечения, в особенности при хорошей гидратации. В течение четырех дней после начала высыпаний (у иммунокомпромиссных пациентов в течение всего периода болезни) следует соблюдать как стандартные меры предосторожности, так и меры по предотвращению воздушно-капельного пути передачи ифекции. При присоединении вторичной инфекции необходимо назначение антибактериальных препаратов. Следует помнить о возможности применения рибавирина, т.к. он оказывает ингибирующее действие на вирус кори в культуре ткани, а также уменьшает тяжесть и длительность заболевания, что было показано на некоторых клинических примерах. Как показывает клинический опыт, рибави-рин не оказывает влияния на течение подострой формы склерозирующего панэнцефалита.
Недостаточное питание и недостаток витамина А могут снижать клеточный иммунитет у детей, повышая риск и тяжесть заболевания в детском возрасте. Инфекция, вызванная вирусом кори снижает уровень сывороточного витамина А и может увеличивать риск смертельного исхода. Всемирная Организация Здравоохранения (ВОЗ) и Детский Фонд ООН (ЮНИСЕФ) издали совместное заявление о том, что детям с корью в странах с известным дефицитом витамина А, или где смертность вследствие кори составляет как минимум 1%, следует назначать витамин А. В кокрановском обзоре применения добавок витамина А в терапии кори у детей была обнаружена ассоциация между приемом двух доз витамина А в течение двух последовательных дней и понижением риска смертности у детей младше двух лет.
Все входящие в группы риска (дети младше одного года, беременные женщины, лица, не получившие иммунизации или с ослабленным иммунитетом) должны профилактически получать иммуноглобулин в течение шести дней после контакта с вирусом кори. Если данные меры предпринимаются в первые 72 часа после экспозиции, заболевание не развивается. Иммуноглобулины вводятся внутримышечно в дозировке 0,25 мл/кг здоровым людям и 0,5 мл/кг пациентам со сниженным иммунитетом. Беременным женщинам и пациентам со сниженным иммунитетом спустя пять месяцев также проводят вакцинацию от кори для продления иммунной защиты.
з) Профилактика кори и прививка от кори. Благодаря вакцинации заболеваемость корью снизилась по всему миру. Две дозы живой аттенуированной вакцины против кори (после первой дозы или после 12-месячного возраста) обеспечивают необходимый уровней антител у 99% лиц, с пожизненным иммунитетом. Контакт с вирусом не является противопоказанием для иммунизации. Коревая вакцина может даже обеспечить защиту в некоторых случаях, если применяется в течение 72 часов после контакта.
Обычные потенциальные побочные действия после вакцинации кори включают повышение температуры, реакцию на месте инъекции и транзиторную кореподобную сыпь (через 7-10 дней после вакцинации; длится два дня), которая разрешается без терапии. К более редким побочным реакциям относятся тромбоцитопения и транзиторные неврологические реакции.
Назначение коревой вакцины противопоказано при умеренном или тяжелом заболевании, а также лицам с немедленной анафилактической реакцией на предыдущую вакцинацию кори, беременным женщинам и пациентам со сниженным иммунитетом (ВИЧ-инфекция, иммуносупрессивная терапия). Реакции гиперчувствительности могут развиться на компоненты вакцины, такие как желатин, неомицин или протеины, перекрестно реагирующие с яичным белком.
Имеется много неподтвержденных, необоснованных, но широко публикуемых сообщений, предполагающих потенциальную связь между вакцинацией от кори, эпидемического паротита и краснухи (КПК) и развитием аутизма, возможно, неспецифическим воспалительным заболеванием кишечника и атопическим дерматитом. Современные научные данные не подтверждают причинную связь между КПК-вакциной и аутизмом, неспецифическим воспалительным заболеванием кишечника и заболеваниями атопического круга.
— Рекомендуем далее ознакомиться со статьей «Кожа при краснухе: причины, анализы, лечение, профилактика»
Редактор: Искандер Милевски. Дата публикации: 5.5.2019
Источник


