Сбор анамнеза при бронхиальной астме
Анамнез имеет огромное значение в дигностике и лечении бронхиальной
астмы. Бронхиальную астму исключают во всех случаях беспричинной одышки или приступообразного кашля , а также
при частых бронхитах и пневмонии , особенно у детей. В большинстве
случаев диагноз бронхиальной астмы поставить несложно.
О тяжести
заболевания можно судить по частоте, длительности и тяжести приступов. При
обследование во время приступа обязательно уточняют, когда он начался и чем
мог быть вызван (инфекцией, контактом с аллергеном и т.д.), отличается ли
этот приступ от предшествующих, не беспокоят ли больного тошнота , рвота ,
боль в груди , лихорадка ,
какие препараты принимал больной до и во время приступа, а также дозы и
время их применения.
Уточняют состояние больного в межприступный
период. Это также позволяет оценить тяжесть заболевания и выбрать схему
лечения. Выясняют, наблюдаются ли в этот период одышка и кашель, в том
числе ночью и после физического усилия, каковы количество и характер
макроты, отмечаются ли повышенная утомляемость и снижение
работоспособности. Кроме того, уточняют, какие лекарственные средства и в
каких дозах применяет больной, какие отмечаются побочные эффекты. Выясняют,
какие факторы обычно вызывают приступы, как болезнь влияет на учебу и
работу больного.
Оценка состояния окружающей среды и условий труда и
быта больного позволяют определить факторы, вызывающие приступы
бронхиальной астмы, — контакт с аллергенами и
раздражающими веществами, курение ,
эмоциональное или физическое напряжение , инфекцию , неблагоприятные климатические и погодные
условия , профессиональные вредности, лекарственные средства, пищевые
добавки (например глутамат или метабисульфит натрия ).
Семейный анамнез. У
родственников больного часто отмечается бронхиальная астма и аллергическое
заболевание дыхательных путей.
Физикальное исследование. Выраженность
изменений, выявляемых при физикальном исследование, зависит от частоты и
тяжести приступов. При неосложненной бронхиальной астме в межприступный
период физикальное исследование обычно в норме. Обязательно исключают аллергический ринит и синуситы , а также
полипы носа . Определяют частоту дыханий, пульс, АД, а также рост и вес
больного, оценивают внешний вид и позу. При исследование грудной клетки
обращают внимание на ее форму, проводят перкуссию и аускультацию легких.
Во время приступа бронхиальной астмы
дыхание и пульс учащены, нередко повышено АД. В дыхание учавствуют
вспомогательные мышцы, характерно втяжение податливых участков грудной
клетки, выход через сжатые губы, расширение крыльев носа, увеличение
переднезаднего размера грудной клетки, коробочный перкуторный звук,
уменьшение подвижности нижнего края легких и экскурсии грудной клетки.
Аускультативная картина неоднородна, выделяются жесткое дыхание,
разнокалиберные сухие хрипы на вдохе и выдохе.
Во время тяжелого приступа бронхиальной астмы дополнительно
отмечаются цианоз, парадоксальный пульс, астериксис, миоз, отек диска
зрительного нерва, нарушения чувствительности. При осмотре грудной клетки
определяются ее расширение и резкое уменьшение экскурсии, при аускультации
— дыхание не проводится, хрипы отсутствуют (немое легкое).
Смотрите также:
Источник
В начале диагностики при подозрении на бронхиальную астму производится сбор информации о жалобах пациента. Поэтому врач задает много вопросов. Кроме того, производится сбор данных по предыстории болезни, то есть собирается тщательный аллергологичесикий анамнез. Здесь важным является факт наличия или отсутствия астмы или аллергических заболеваний у родственников. Аллергологический анамнез — один из основных методов аллергологической диагностики, позволяющий не только заподозрить аллергическую природу заболевания, но в ряде случаев выбрать подозреваемые аллергены для кожного тестирования. На консультации нужно будет отвечать на самые разнообразные вопросы.
Составная часть аллергологического анамнеза – болезни пациента и родственников.
Будьте готовы, прежде всего, ответить на вопросы о перенесенных болезнях Вами и Вашими родственниками:
1.Какие заболевания (особенно дыхательных путей) имеют Ваши родственники и Вы?
2. Есть ли у Вас аллергии или аллергические заболевания (например, нейродермит или аллергический ринит)?
3.Как Вы лечились до сих пор?
4. Какие факторы приводят к возникновению жалоб?
5. Когда Вам делали вакцины или вводили сыворотки? Были ли при их введении или после осложнения и какие?
6. Болели ли Вы суставным ревматизмом, сахарным диабетом, туберкулезом, нервными и психическими заболеваниями?
7. Какие инфекционные болезни Вы перенесли в детстве?
Составная часть аллергологического анамнеза – повседневная жизнь пациента (жалобы и наблюдения)
Врач обязательно задаст вопросы о Вашем настоящем состоянии.
1. Когда впервые появились жалобы? С чем Вы связываете начало своего заболевания? Это может быть простуда, волнение, перемена места жительства или работы, конфликт в семье, прием каких-то лекарств или пищевых продуктов, укус насекомых или животных
2. Раздражительны ли Вы? Близко реагируете на конфликтные ситуации?
3. Бывает ли у Вас насморк, не связанный с простудным заболеванием?
4. Реагируете ли Вы на какие-либо цветы, луговые травы и прочие растения?
5. Связаны ли жалобы с пахучими запахами, запахами смол, масел, бензина, красок, духов?
6. Как чувствуете себя при употреблении в пищу:
- кофе, какао, молока, вина, пива?
- раков, крабов, устриц, рыбы, морепродуктов?
- яиц, блюд из яиц?
- хлеба пшеничного или ржаного?
- меда, орехов?
- фруктов и ягод?
- мясных продуктов?
7. Соприкасаетесь ли Вы с лошадьми, кошками, собаками, морскими свинками, хомячками и другими домашними животными дома или вне дома?
8. Не вызывают ли обострения контакт с животными?
9. Когда у Вас бывают чаще проявления болезни — дома или на работе?
10. Укажите, какие лекарственные препараты Вы плохо переносите?
11. Укажите, какие медикаменты Вы совсем не переносите?
12. Курите ли Вы или Ваши близкие? Как влияет на Вас табачный дым, когда Вы сами курите или находитесь в помещении с курящими?
13. Употребляете ли Вы алкоголь, как часто и в каком количестве?
14. Как Вы себя чувствуете при физических нагрузках?
15. Как действует на здоровье купание?
Составная часть аллергологического анамнеза – условия жизни пациента
Врач поинтересуется условиями жизни пациента, это тоже входит в аллергологический анамнез.
1. Какие условия Вашего быта?
2. Из какого материала сделан Ваш дом?
3.Есть ли в доме подвал?
4. Есть ли в квартире плесень?
5.Чем набиты подушки и какое одеяло?
6. Есть ли старая мебель?
7. Как долго Вы живете в этом доме?
8. Не отмечаете ли в Вашем доме запах затхлости?
9. На солнечной ли стороне Ваша квартира?
10. Много ли ковров, мягких игрушек в комнате?
11. Как часто проводится влажная уборка?
12. Много ли книг в квартире? Где они находятся? Во время уборки протираются ли их корешки?
13. Есть ли цветы в квартире?
Составная часть аллергологического анамнеза – условия труда
Будьте готовы рассказать и об условиях Вашей трудовой деятельности
1. Какие условия на работе?
2. Кем Вы работаете?
3. Каким профессиональным вредным условиям труда Вы подвержены (опишите подробно)?
4.Помещение, в котором ВЫ работаете холодное, теплое, сырое, пыльное?
5. Отмечаете ли Вы ухудшение состояния на работе?
Составная часть аллергологического анамнеза – погода.
Врач задаст вопросы о связи болезни с сезонными явлениями.
- Когда жалобы сильнее или слабее: на протяжении дня или ночью?
- Связаны ли жалобы с сезонными переменами?
- Как действует перемена погоды?
- Как Вы чувствуете себя в сухую погоду? Влажную? Солнечную? Ветреную?
- Изменяются ли жалобы при пребывании в определенных местах, на работе, отдыхе или при перемене места?
У женщин врач поинтересуется, насколько влияют на жалобы состояние перед менструальным циклом или во время него.
Перед тем как идти на консультацию к врачу Вы можете сделать заметки к этим вопросам аллергологического анамнеза. Таким образом, Вы повышаете шансы того, что будет установлен правильный диагноз и назначено подходящее лечение, поэтому отнеситесь очень серьезно к сбору аллергологического анамнеза.
Источник
Клиника DocDeti, 21 ноября 2019
Бронхиальная астма является хроническим воспалительным заболеванием дыхательных путей. Распространенность патологии составляет более 300 млн. случаев (по данным ВОЗ). В зависимости от страны, болезнью страдают от 1-18% населения.
В чем причина?
Бронхиальная астма — заболевание гетерогенное, так как имеет различные механизмы возникновения на молекулярно-клеточном уровне. В зависимости от причины развития патологии астма делится на несколько разновидностей: аллергическую, неаллергическую, с поздним началом, ассоциированную с ожирением и т. д.
На сегодняшний день не имеется полной классификации фенотипов заболевания, так как ученые продолжают обнаруживать новые причины возникновения бронхиальной астмы.
Существуют следующие факторы, способствующие развитию заболевания:
- Наличие у ближайших родственников астмы или других аллергопатологий (особенно у родителей пациента).
- Наличие у пациента атопического дерматита или аллергического ринита.
- Наличие в анамнезе симптомов дыхательных заболеваний (возникших в детстве и сохранившихся в более зрелом возрасте).
Отличительные признаки заболевания
Заподозрить бронхиальную астму можно по таким симптомам, как:
- свистящие хрипы при дыхании, возможно дистанционное свистящее дыхание (пациент и его родные слышат свист во время вдоха-выдоха)
- одышка, тяжелое дыхание
- стеснение в груди (сдавливание грудной клетки, чувство нехватки воздуха)
- сухой приступообразный кашель (может отделяться мокрота)
- ограничение скорости потока воздуха при выдохе
Помимо указанных симптомов бронхиальную астму можно определить по некоторым особенностям течения патологии. Так, симптомы астмы непостоянны и могут исчезать самостоятельно (например, при устранении аллергенов из окружающей среды) или после проведенного лечения.
Проявления бронхиальной астмы циклически повторяются (раз в день / неделю / месяц / год). При этом у многих пациентов симптомы заболевания появляются в одно и то же время.
Обострения часто возникают во время физических нагрузок — подъема по лестнице, бега, а также плача или смеха. Но появление кашля, одышки, свистящих хрипов само по себе не может быть основанием для постановки диагноза, так как данное состояние может быть проявлением других заболеваний дыхательной системы.
Акцент необходимо делать на времени и месте появления этих симптомов и реакции на проводимую терапию.
С одной стороны, обострения бронхиальной астмы могут спонтанно проходить сами, после чего симптомы болезни могут отсутствовать неделями и месяцами. С другой стороны — астма является серьезным заболеванием, представляющим витальную угрозу для пациента и ухудшающим его социальную жизнь.
Поэтому важна качественная и своевременная диагностика.
Как ставится диагноз?
Диагностика бронхиальной астмы включает в себя:
- исследование истории заболевания
- физикальный осмотр
- оценка функции внешнего дыхания — тест с бронхолитиком, ингаляционный провокационный тест, тест с физической нагрузкой
- оценка дневника пикфлоуметрии
- аллергологическое тестирование — кожные пробы, определение специфических IgE
Для оценки внешнего дыхания в клинических условиях обычно используется метод спирометрии. В домашних условиях пациент может применить метод пикфлоуметрии (измерение пиковой скорости выдыхаемого воздуха).
Постановка диагноза «бронхиальная астма» — сложный процесс, требующий тщательного сбора анамнеза. К тому же, существует ряд диагностических сложностей: пациент не всегда обращается к специалисту при первых симптомах, на осмотре могут не выявиться какие-то характерные признаки и так далее.
Фактически построение диагноза основывается на рассказе самого пациента, что не всегда объективно.
Дополнительно могут использоваться функциональные методы исследования дыхания. Для подтверждения диагноза и исключения других патологий применяются рентгенологические и эндоскопические методы — КТ, бронхоскопия, гастроскопия и др.
Особенности диагностики
Отметим особенности, которые подтверждают диагноз «бронхиальная астма»:
- Наличие более чем одного симптома (особенно это касается взрослого населения).
- Пик проявлений приходится на ночь и раннее утро.
- Симптомы различаются по длительности и интенсивности.
Проявления появляются под влиянием определенных факторов:
- вирусных инфекций дыхательных путей
- физических нагрузок
- аллергенов
- перемены погоды
- раздражающих веществ — выхлопных газов, табачного дыма и т. д.
Особенности, опровергающие диагноз «бронхиальная астма»:
- Наличие только одного симптома (например, изолированный кашель).
- Хроническая продукция мокроты.
- Одышка, сопровождающаяся головокружениями, бредом, ощущением покалывания.
- Боли в районе груди.
- Одышка с шумным вдохом, вызванная физической нагрузкой.
Таким образом, установить диагноз бронхиальной астмы под силу только квалифицированному специалисту.
Врач проводит тщательную дифференциальную диагностику, чтобы исключить заболевания, которые могут проявляться схожей симптоматикой.
Автор: Павел Гущин, педиатр, аллерголог-иммунолог, член EAACI
Оригинал статьи на сайте клиники: https://docdeti.ru/baza-znaniy/553/
Клиника DocDeti
Детская клиника доказательной медицины
Источник

Для того чтобы выбрать правильный курс лечения, необходима постановка точного диагноза. Существуют заболевания, которые имеют специфические признаки, и определить болезнь в таком случае не составляет труда.
Бронхиальная астма не относится к их числу, поэтому, когда возникает подозрение на патологию дыхательных путей, требуется тщательное обследование пациента.
Современная диагностика астмы включает не только визуальный осмотр больного, но и некоторые инструментальные методы, позволяющие выявить природу болезни и определить стадию ее развития.
Бронхиальная астма
Если человек осведомлен о том, как распознают астму, и знает, к какому врачу обратиться за помощью при возникновении проблем с дыханием, часто удается избежать перехода болезни в тяжелую форму. Астмой называют хроническое заболевание дыхательной системы, в развитии которого принимают участие различные клеточные элементы.
Болезнь характеризуется обструктивным процессом в бронхах, в результате чего нарушается их проходимость. Человек начинает замечать, что дыхание становится хриплым и свистящим, появляется одышка, ощущение распирания в груди и удушающий кашель.
Важность дифференциальной диагностики при астме
Симптомы астму у взрослого или ребенка нельзя оставлять без внимания. Наиболее тяжелым проявлением болезни считается астматический статус — состояние, которое может закончиться летальным исходом. Угроза жизни в этом случае обусловлена гипоксией и удушьем, возникшими на фоне отека и спазма бронхов.
Вовремя поставить диагноз при бронхиальной астме важно и потому, что качество жизни заболевшего человека ухудшается из-за приступов кашля и нехватки воздуха, и ему необходимо срочное лечение. Первым пунктом избавления от приступов кашля является посещение врача.
На сегодняшний день выделены многочисленные диагностические критерии бронхиальной астмы. Распознать бронхиальную астму на фоне иных заболеваний дыхательной системы не всегда просто, т. к. болезнь не отличается специфическими признаками, поэтому нельзя заниматься самолечением.
От постановки верного диагноза зависит, насколько эффективным будет подобранное лечение, как скоро заболевание перейдет в стадию ремиссии, и насколько затянется этот период.
Сбор анамнеза

Врачу, который осматривает пациента с бронхиальной астмой, диагностика, основанная на сборе анамнеза, необходима, чтобы выбрать правильный курс борьбы с заболеванием.
Пациент должен рассказать терапевту:
- какими были первые симптомы патологии дыхания, и после какой болезни они обнаружились (коклюш, корь или др.);
- с какого возраста начался удушающий кашель;
- были ли в семье случаи бронхиальной астмы или аллергии;
- с чем связано возникновение приступа (стресс, физическая нагрузка, контакт с какими-либо веществами, с животными или холодным воздухом и т. д.);
- каким образом легче справиться с удушьем (удобно ли опираться обо что-то, расслабляя в это время плечевой пояс);
- какими звуками сопровождается дыхание[М14] (при астматическом приступе хрипы дополняются свистящим дыханием);
- насколько спонтанно начинается удушье (есть ли перед этим першение в горле, насморк или кожный зуд);
- в какое время суток чаще наблюдается нехватка воздуха;
- способствует ли снятию приступа прием бронхолитических лекарств.
Опрос больного и сбор анамнеза является не самым достоверным, однако очень важным методом дифференциальной диагностики болезни.
В совокупности с результатами лабораторных исследований он дает врачу практически полную картину заболевания.
Визуальный осмотр
Приступ бронхиальной астмы может быть похож на бронхит — острое воспаление выстилающей бронхи слизистой оболочки. Одышка и кашель, на которые жалуется больной, могут появляться при разных заболеваниях, поэтому требуется тщательное обследование.
Если у пациента с нарушениями дыхания подозревается бронхиальная астма, диагностика должна включать врачебный осмотр. В ходе визуального осмотра больного нередко отмечается изменение формы грудной клетки.
Такое состояние обычно свидетельствует о развитии эмфиземы легких. В результате сильного расширения парного дыхательного органа грудь приобретает бочкообразную форму.
Обследование, как правило, не заканчивается на одном лишь осмотре. Опытный доктор может судить о наличии сужения бронхиального просвета, проведя простукивание и прослушивание груди пациента.
Аускультация и перкуссия
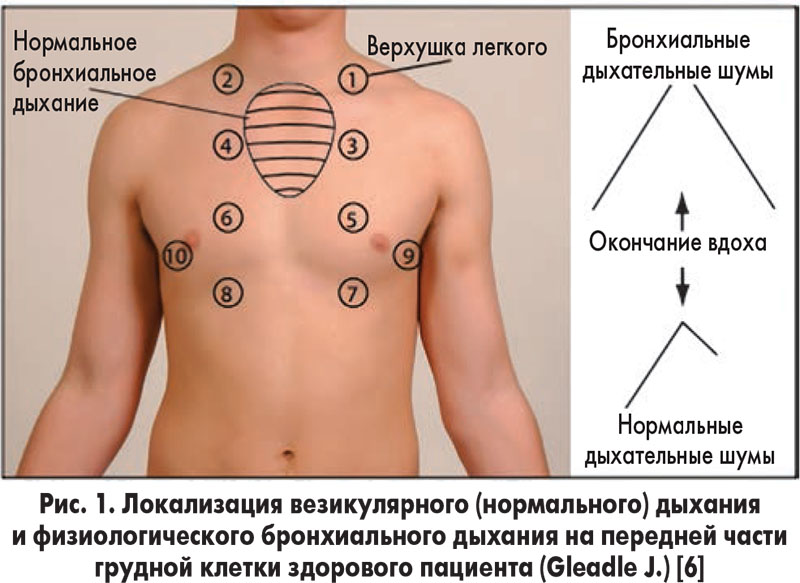
В процессе функционирования внутренние органы человека издают различные звуки, которые могут свидетельствовать о наличии той или иной патологии. Врач, знающий, как определить астму, в качестве диагностического метода использует аускультацию.
Суть ее состоит в том, что при помощи стетоскопа или фонендоскопа терапевт прослушивает грудную клетку больного, делая вывод о наличии патологии на основе звуков, сопровождающих работу легких и бронхов пациента.
Другим эффективным способом подтвердить наличие астмы является перкуссия. Эта методика представляет собой простукивание изучаемого участка тела (при подозрении на астму простукивают грудную клетку).
Оба метода имеют свои особенности, например:
- на раннем этапе прогрессирования недуга перкуссия малоэффективна, чего нельзя сказать о ситуации, когда болезнь приобрела тяжелую форму. При затяжном течении патологии бронхов может развиться эмфиземное изменение легких, и врач при перкуссии слышит звук, напоминающий удары по коробке из картона;
- в процессе аускультации опытный доктор способен определить, перешла ли болезнь в стадию ремиссии. При астме в стадии обострения по всей поверхности легких прослушиваются свистящие звуки и хрипы. В период ослабления астматических симптомов хрипы и свист выявляются лишь в области нижней границы лопаток (пациент при этом должен усиленно вдохнуть).
Методы лабораторной диагностики

Для того чтобы определить природу дыхательной патологии, проводят также различные тесты на астму. К таким видам диагностики относят выявление провокатора аллергической реакции (триггера).
Проба на аллергию осуществляется посредством скарификации кожного покрова. На поврежденную кожу наносят различные аллергены и наблюдают за местной реакцией.
Диагностика бронхиальной астмы у взрослых не обходится без анализов крови. Если у астматика заболевание неосложненное, показатели обычно вписываются в границы нормы. Если заболевание быстро прогрессирует, в крови человека наблюдается резкий скачок уровня гемоглобина, отвечающего за перенос кислорода.
О недостаточности внешнего дыхания также свидетельствует увеличение количества эритроцитов. Скорость их оседания обычно не изменяется (при условии, что в организме не протекает инфекционный процесс).
При наличии симптомов, свидетельствующих о бронхиальной астме, требуется не только общий анализ крови, но и ее биохимическое исследование. Забор венозной крови осуществляется натощак, в противном случае результаты будут искажены.
Перед проведением анализа рекомендуется ограничить физическую активность, а также избегать стрессов. У заболевшего астмой в результате биохимического анализа обнаруживается большое количество веществ, образовавшихся в ответ на воздействие провоцирующих факторов.
В крови пациентов, страдающих атопической формой заболевания, увеличивается содержание E-иммуноглобулина, в то время как у астматиков со смешанной формой болезни возрастает количество белковых соединений G.
Количество иммуноглобулинов в организме человека, страдающего астматическими приступами, также может вписываться в границы нормы. Такая ситуация наблюдается, если чувствительность повышена лишь к одному аллергену.
При подозрении на нарушение проходимости бронхов может быть проведено изучение газового состава крови. Этот показатель отражает, насколько тяжело протекает болезнь.
Рост объема углекислого газа указывает на то, что болезнь находится в запущенной стадии и пациент нуждается в кислородных ингаляциях.
Анализы по бронхиальной астме предполагают не только исследование крови, но и выявление специфических включений в мокроте заболевшего. Рассматривая полученный из бронхов биоматериал, лаборант, как правило, обнаруживает слепки Куршмана (в виде спиралей), некоторое количество эозинофилов, а также кристаллические вкрапления Шарко-Лейдена.
Также в бронхиальном секрете может содержаться большое количество микробов и включения крови. Мокрота у астматика отличается от обычной не только при микроскопическом исследовании. Она имеет следующие признаки:
- двухслойную структуру;
- чрезмерную вязкость;
- густую консистенцию;
- прозрачный цвет.
Среди лабораторных методов выявления астмы присутствует и анализ кала. Процедура необходима для исключения гельминтоза, при котором увеличивается частота астматических приступов из-за отравления организма токсинами.
Проведение инструментальной диагностики

Инструментальные методы диагностики при бронхиальной астме незаменимы, когда требуется поставить диагноз как взрослым, так и совсем юным пациентам.
Современные диагностические методы позволяют:
- выяснить, есть ли шанс избавиться от бронхиальной обструкции;
- изучить вентиляционную способность легких и определить, насколько хорошо орган справляется с обогащением крови кислородом;
- узнать, обусловлено ли сужение просвета в бронхах контактом больного с триггерами (раздражителями).
План обследования взрослого или ребенка может включать такой способ выявления бронхиальной астмы, как провокационные тесты. К информативным пробам относят:
- проведение ингаляции с добавлением гистамина;
- тесты с физической нагрузкой;
- ингаляции сухим холодным воздухом.
Существуют пробы, которые могут быть проведены только под строгим контролем врача и в период, когда у человека отсутствуют приступы. Например, к таким исследованиям относится тест с применением метахолина — М-холиностимулятора, провоцирующего бронхоспазм у астматиков.
Рентгенография
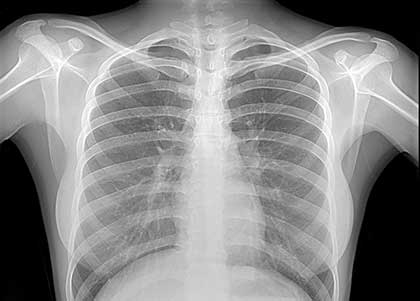
Еще одним методом, при помощи которого выявляют астму, является рентгенография. Исследование при помощи рентгеновских лучей требуется не в каждой ситуации.
Например, оно не будет лишним, если в ходе визуального осмотра врач подтвердил развитие эмфиземы. Посещение рентгенкабинета показано и в том случае, если приступы удушающего кашля продолжаются у человека длительное время, а подобранное лечение не приносит облегчения.
Врачу необходимо исключить наличие других патологий дыхательной системы, которые можно обнаружить, применив рентгенологические методы обследования.
На ранних этапах прогрессирования астмы рентгенография неинформативна, т. к. легкие выглядят практически так же, как и у здорового человека, поэтому врач должен назначить и другие виды исследований.
Спирометрия
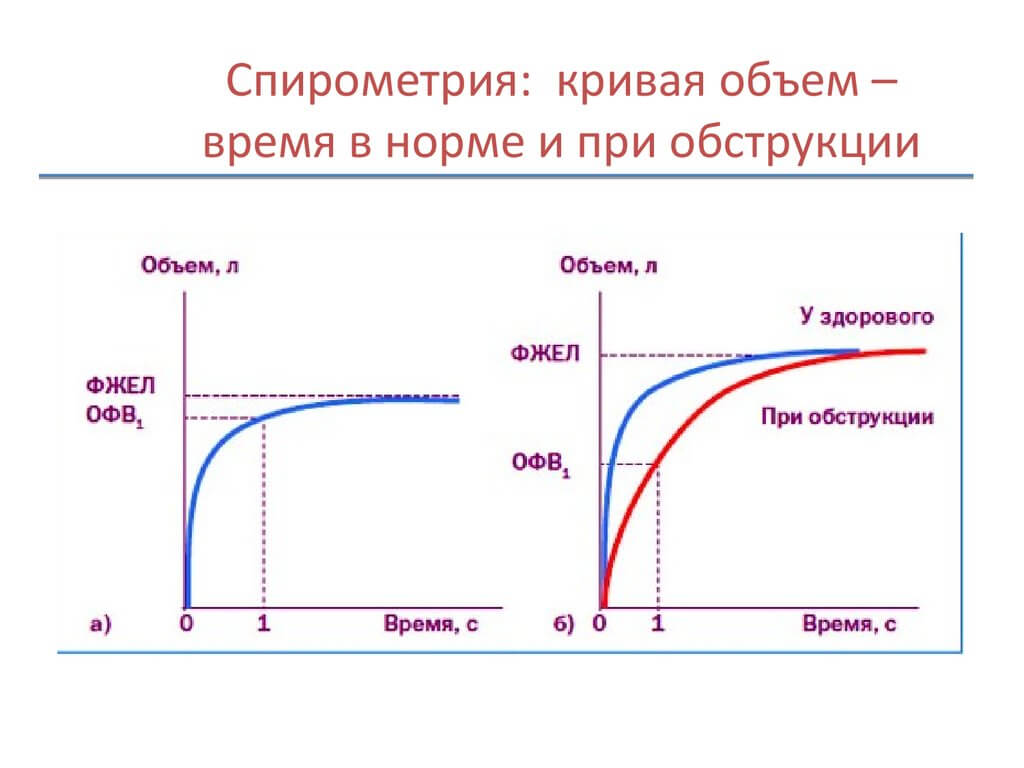
Выявить астму помогает оценка внешней функции дыхательной деятельности. На сегодняшний день спирометрия — ведущий метод определения скорости, с которой в легких перемещаются воздушные потоки. Кроме того, использование спирографа информативно и в отношении измерения общего дыхательного объема легких.
Главным критерием исследования считается ОФВ1 (секундный объем фиксированного выдоха). Полученный в ходе спирометрического исследования результат позволяет судить о степени проходимости бронхов. Здоровый человек делает более быстрый выдох в течение 1-й секунды, поэтому его показатель ОФВ1 будет выше.
Течение астмы считается легким, если в процессе спирометрии критерий ОФВ1 составляет хотя бы 80% от идеального показателя. Результат, который варьируется в пределах 60 — 80%, характерен для среднетяжелого течения недуга. Показатель, не достигающий 60%, указывает на то, что патология несет угрозу для жизни.
Пикфлоуметрия
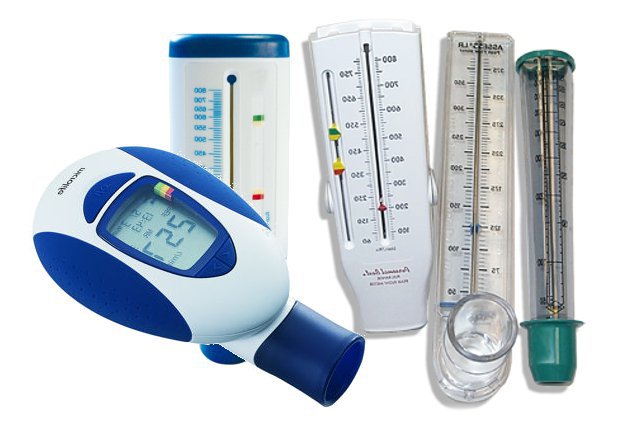
Еще одним методом дифференцирования астмы от иных дыхательных патологий считается пикфлоуметрия. Прибор, необходимый для исследования, называется пикфлоуметром и представляет собой небольшой аппарат, имеющий вид трубочки, на которую нанесены деления.
Каждая зона соответствует определенной стадии развития болезни. Так, если показатели астматика вписываются в границы зеленой зоны, считается, что дыхательная патология хорошо контролируется.
Результат, находящийся между красным и желтым делением, сигнализирует о наличии обострения. Заметив, что показатель находится в районе красной зоны, человек должен немедленно обратиться за медицинской помощью.
Шкала прибора не унифицирована, а критерии норм индивидуальны для каждого пациента. Для того чтобы определить свои нормальные показатели, больной должен повторить форсированный выдох несколько раз, добиваясь наилучшего результата.
Пикфлоуметр достаточно прост в обращении, что позволяет делать тест по контролю над астмой в домашних условиях. Больной может самостоятельно измерять пиковую скорость выдоха, используя аппарат в утренние и вечерние часы.
Рекомендуется записывать результаты проведенных тестов в дневник, с которым впоследствии ознакомится лечащий врач.
Пневмотахография

Для того чтобы определить общий объем дыхания на пике и максимальную объемную скорость, необходим пневмотахограф. В процессе исследования используют три тестовых процентных уровня (25, 50 и 75), опираясь на которые, специалист измеряет форсированную жизненную емкость легких.
Данная инструментальная диагностика имеет минус, который заключается в том, пневмотахография не подходит для выявления астмы, вызванной вдыханием аллергена.
Этот тип заболевания называется экзогенным и возникает у пациентов, которые вдыхают вызывающие приступ химические соединения, лишь находясь в определенных условиях (например, на работе).
Определение аллергологического статуса

Для того чтобы с точностью диагностировать бронхиальную астму, пробы необходимы как инъекционные, так и скарификационные. Зачастую результаты, полученные при проведении общего анализа крови, могут оказаться неинформативными, поэтому многие врачи рекомендуют обязательно сделать биохимический анализ.
Исследование сыворотки крови необходимо и в том случае, если требуется выявление соответствующего аллергена. Под влиянием аллергической реакции в организме меняется уровень IgE (одного из видов иммуноглобулина), о чем сообщат результаты пробы.
Для выявления специфических антител существуют специальные наборы аллергенов, на которые реагирует организм заболевшего человека. По итогу тестирования врач может точно определить первопричину астматических приступов.
При подозрении на астму аллергического происхождения делаются также кожные пробы. Такое исследование менее информативно, чем определение IgE в крови, однако является незаменимым, если врач опасается возникновения анафилактической реакции у пациента.
Заболевшему следует знать, что тест нельзя проводить при наличии таких кожных заболеваний, как экзема или атопический дерматит. Кроме того, результаты проб будут недостоверными, если заболевший принимает антигистаминные препараты.
Особенности диагностики заболевания в детском возрасте
Появление частых приступов кашля характерно для детей, т. к. именно в этом возрасте организм наиболее подвержен респираторным заболеваниям. В первую очередь врачом должна быть назначена проба, дифференцирующая астму аллергической природы.
Заметив, что у малыша стали появляться приступы кашля, родителям стоит обратить внимание, покашливает ли ребенок в ночное время.
Развитие обычного бронхита сопровождается утренним отхаркиванием накопившейся за ночь мокроты, в то время как астматические приступы сходны с коклюшем, и ребенок начинает откашливать слизь во сне. Эта информация будет полезна педиатру, который осматривает маленького пациента.
Задумываясь о том, как распознать бронхиальную астму у ребенка, родители должны понимать, что применение некоторых методов необходимо для постановки правильного диагноза.
Назначенные после этого лекарства предотвратят прогрессирование болезни. Для подтверждения или исключения астмы в детском возрасте потребуется:
- сдать кровь на анализ;
- сделать аллергологический тест (по ситуации);
- пройти обследование с использованием бронходилятаторов.
Практически в ста процентах случаев заболевание у ребенка поддается полному контролю, если сразу же был поставлен верный диагноз.
Современными препаратами и общим укреплением организма можно добиться обратимости сужения просвета в бронхах и обеспечить длительную ремиссию.
В заключение
Человек с хроническим заболеванием бронхов нуждается не только в лекарственных средствах, но и в изменении образа жизни. Например, потребуется избегать контакта с аллергенами.
Следуя врачебным предписаниям, заболевший может уменьшить появление удушающих приступов до минимума.
Зная, что представляет собой астма и как определить причину ее возникновения, можно подобрать правильное лечение и добиться длительных периодов ремиссии и улучшения общего качества жизни.