Себорейный дерматит и астма
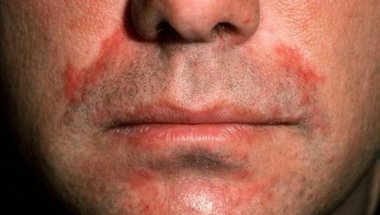
«Цинокап» — негормональный препарат для лечения cеборейного дерматита. Обладает противовоспалительной и противогрибковой активностью, сокращает кожный зуд, стимулирует естественное обновление клеток кожи, устраняя сухость и шелушение.
Узнать цену…
Cеборейный дерматит может возникнуть при хронических заболеваниях желудочно-кишечного тракта или при длительном приеме гормональных препаратов.
Как вернуть здоровый вид кожи?
Без своевременного лечения себорейный дерматит волосистой части головы может привести к облысению.
Узнать больше…
Точное выполнение всех рекомендаций врача, проявление терпения и настойчивости поможет победить cеборейный дерматит.
Подробнее…
Состояние кожи является отражением здоровья человека — поэтому одним из универсальных критериев красоты всегда признавалось отсутствие признаков шелушения и воспаления на кожном покрове. Дерматологи признают: многие из заболеваний, с которыми им приходится сталкиваться, доставляют пациентам в первую очередь психологический дискомфорт. Стресс может быть как первопричиной, так и следствием многих кожных заболеваний, превращая их течение в замкнутый круг. Себорейный дерматит не является исключением. Давайте разберемся, каковы особенности этого заболевания и как можно выбраться из замкнутого круга его симптомов?
Что такое себорейный дерматит
Распространенным кожным заболеванием, с которым может в определенный период жизни столкнуться каждый из нас, является себорейный дерматит. Это — воспалительное заболевание, возникающее на участках тела, где расположено много сальных желез: на волосистой части головы, заушных областях и области носогубного треугольника, а также в пространстве между лопатками и на передней поверхности грудной клетки.
Себорейный дерматит вызывает дрожжеподобный грибок рода Малассезия (Malassezia), однако называть эту болезнь инфекционной некорректно: возбудитель — условно-патогенный микроорганизм, который обитает на эпидермисе почти у каждого здорового человека. Жизненный цикл этого грибка связан с жирными кислотами в составе кожного сала, которое вырабатывается сальными железами. Если по какой-то причине они начинают выделять секрет в усиленном режиме, то количество микроорганизмов в этой области резко возрастает, что приводит к воспалительной реакции, сопровождающейся зудом и шелушением кожи.
Кто входит в группу риска
Врачи выявили несколько причин, которые способны привести к себорейному дерматиту. Доказано, что сильный или хронический стресс (который, увы, является частым спутником многих людей) приводит к нарушению нормальной функции сальных желез. Поэтому себорейный дерматит часто возникает у людей, перенесших нервное потрясение, больных психическими расстройствами и тех, кто в силу особенностей профессиональной деятельности вынужден работать в стрессовых условиях.
Еще один фактор риска: ограничение двигательной активности, характерное для инвалидов и людей, страдающих избыточным весом. Кроме того, доказано влияние некоторых гормонов на продукцию кожного сала, поэтому себорейным дерматитом нередко болеют подростки в переходном возрасте, младенцы на грудном вскармливании (они получают гормоны с молоком матери, и проявления заболевания естественным путем уходят после смены рациона питания), а также мужчины и женщины, у которых преобладает содержание андрогенных гормонов.
Наконец, отмечена взаимосвязь между некоторыми патологиями иммунной системы и воспалительной реакцией в ответ на размножение кожной микрофлоры: у людей с врожденными и приобретенными иммунодефицитами себорейный дерматит развивается значительно чаще, чем в среднем в популяции.
Причины себорейного дерматита
Грибок-возбудитель заболевания продуцирует особые липолитические ферменты, способные расщеплять жировые кислоты, содержащиеся в кожном сале. Когда грибков становится слишком много, эти химические вещества провоцируют воспалительную реакцию, которая сопровождается разрушением клеток кожи (внешне оно выглядит, как шелушение), а также выделением гистамина — химического вещества, вызывающего ощущение зуда. Расчесывание зудящих участков усугубляет воспаление и ухудшает внешний вид кожи с себорейным дерматитом.
Признаки и локализация поражения
Симптомы при себорейном дерматите развиваются постепенно. На начальных стадиях в участках поражения появляются желтовато-красные шелушащиеся пятна и пузырьки, которые могут объединяться в крупные бляшки, покрытые жирными чешуйками. Как правило, себорейные зоны располагаются симметрично (например, на крыльях носа или ушных раковинах справа и слева). На волосистой части головы образуются плотные корочки, в области естественных кожных складок появляются трещины. Тяжесть себорейного дерматита определяется площадью поражения кожи и интенсивностью воспалительного процесса.
«Излюбленной» локализацией себорейного дерматита является кожа волосистой части головы и лица, но нередко заболевание затрагивает и туловище. В тяжелых случаях у больных развивается генерализованный себорейный дерматит, при котором одновременно поражаются все участки тела, богатые сальными железами.
Выделяют сухую, жирную и смешанную формы себорейного дерматита. Первый вариант характерен для подростков (секреция кожного сала при этом понижена), второй сопровождается отделением жидкого или густого кожного секрета. В последнем случае дерматит обостряется образованием угрей, что наиболее характерно для больных мужского пола. При смешанной форме заболевания на разных участках тела наблюдаются как сухие, так и жирные бляшки.
Особенности лечения себорейного дерматита
Тактика помощи больным с себорейным дерматитом включает в себя два основных направления. Во-первых, борьба с причинами заболевания: нормализация обмена веществ и подавление активности кожной микрофлоры. Во-вторых, устранение симптомов заболевания, которые доставляют и физический, и психологический дискомфорт пациентам.
Диетотерапия
Поскольку в основе патологического процесса лежит нарушение работы сальных желез, важно устранить все факторы, способные повлиять на механизм их работы. Известно, что немаловажную роль в этом играет рацион питания человека и состояние желудочно-кишечного тракта. Поэтому больным с себорейным дерматитом рекомендуют ограничить употребление сладких, жирных, копченых и острых блюд, а также им назначают ферментные препараты, облегчающие пищеварение.
Врачи давно отметили связь между характером течения (и даже возникновением) многих кожных заболеваний и здоровьем желудка, кишечника и печени, поэтому пациентам нередко советуют пройти профилактическое обследование у гастроэнтеролога, а при наличии хронических заболеваний этой сферы — возобновить лечение.
На заметку
Существует множество народных рецептов лечения себорейного дерматита — всевозможные отвары, настои и маски, которые предлагается готовить самостоятельно или покупать в специализированных магазинах и лавках в готовом виде. Считается, что натуральность компонентов уменьшает вероятность развития побочных эффектов лечения, но не стоит забывать, что эффективность и безопасность большинства подобных рецептов научно не доказана, а предсказать индивидуальную реакцию организма на те или иные биологически активные вещества невозможно. Поэтому врачи рекомендуют отдавать предпочтение лекарственным препаратам, продаваемым в аптеках.
Системная терапия
Этот вид лечения подразумевает использование витаминных и минеральных комплексов и антимикробных препаратов. Витаминотерапия направлена на улучшение состояния кожи и ускорение обменных процессов — акцент следует сделать на приеме витаминов А, С и группы В. Антимикробные препараты призваны бороться как с возбудителем заболевания, так и с сопутствующей инфекцией, которая часто осложняет течение себорейного дерматита. Врач может выписать вам курс системных антимикотиков (противогрибковых средств) — к ним относятся флуконазол, тербинафин, интраконазол и другие, а также антибиотики широкого спектра действия, например доксициклин.
В некоторых случаях при выраженной воспалительной реакции и зуде пациенту могут дополнительно назначить антигистаминные препараты, такие как лоратадин, цетиризин, хлорфенирамин и другие.
Наружные средства для лечения себорейного дерматита
Средства, наносимые на кожу, помогают бороться с симптомами себорейного дерматита, как правило, они выпускаются в форме мазей, гелей и аэрозолей. Преимущество их заключается в том, что они действуют направленно: помогают снимать воспаление, зуд, борются с сухостью и шелушением, а также — в зависимости от формы заболевания — способны увлажнять или подсушивать эпидермис. Также существуют противогрибковые и антибактериальные мази, позволяющие подавлять избыточную микрофлору локально, без отрицательного влияния на желудочно-кишечный тракт.
Наружные средства, действенные при себорейном дерматите, можно условно подразделить на две подгруппы: гормональные и негормональные.
Гормональные препараты
Свойством синтетических стероидных гормонов является быстрое торможение воспалительных реакций и иммуносупрессивный эффект. Благодаря этому они оказываются крайне эффективны для снятия основных симптомов себорейного дерматита. Наиболее распространены препараты на основе бетаметазона («Акридерм»), гидрокортизона (гидрокортизоновая мазь), метилпреднизолона («Адвантан»), моментазона («Гистан-Н») и триамцинолона («Фторокорт»).
Между тем, следует осознавать, что гормональные препараты имеют множество побочных эффектов, поэтому использовать их следует только при тяжелых обострениях себорейного дерматита, а отменять — с осторожностью, поскольку это может ухудшить течение заболевания и вызвать синдром отмены.
Противопоказанием для использования топических глюкокортикостероидов являются любые бактериальные или вирусные инфекции кожи, повышенная чувствительность и опухоли кожи в зоне нанесения. Длительное использование гормональных мазей приводит к дистрофии кожи и снижению локального иммунитета, что, в свою очередь, может легко привести к присоединению вторичной инфекции.
Несмотря на доступные цены и быстрый результат от применения глюкокортикостероидных мазей при себорейном дерматите, большинство врачей настороженно относятся к их назначению. Топические стероиды запрещены к использованию длительно (не дольше 5-ти дней), их нельзя наносить на обширные участки тела (при поражении более 20% кожи), а также не чувствительные участки — лицо, шею, складки. К сожалению, многие пациенты не знают об этом и злоупотребляют этой группой препаратов, используя их самостоятельно. Это нередко приводит к усугублению патологии.
Негормональные препараты
Более щадящим, но при этом зачастую — не уступающим по эффективности подходом к лечению себорейного дерматита является применение негормональных препаратов на основе пиритиона цинка («Цинокап»), кетоконазола («Сульсен»), салициловой кислоты (салициловая мазь), березового дегтя (дегтярная мазь). Каждая группа этих средств обладает определенными преимуществами, но главное — они лишены серьезных побочных эффектов гормональных мазей и кремов.
Частое противопоказание к назначению негормональных препаратов — индивидуальная непереносимость к тем или иным их компонентам. Предугадать это возможно не всегда, поэтому важно проявлять особую внимательность к состоянию кожи в первые дни применения нового средства. Побочными явлениями могут стать сухость кожи, повышение ее фоточувствительности и аллергические реакции.
Некоторые препараты из этой группы воздействуют лишь на часть симптомов себорейного дерматита, например, деготь обладает антисептическими свойствами, но не способствует уменьшению зуда, а салициловая кислота, подавляя воспалительный процесс, не может нормализовать процесс естественного обновления эпидермиса. К универсальным препаратам, действующим на большую часть патогенетических механизмов себорейного дерматита, относятся мази и кремы на основе пиритиона цинка, поэтому средства из этой группы нередко становятся основными в наружной терапии заболевания.
Несмотря на то, что себорейный дерматит не несет непосредственной угрозы для жизни пациента и не лишает его трудоспособности, этот недуг способен значительно ухудшить качество жизни и снизить самооценку заболевшего человека (особенно это касается молодых девушек и подростков). Поэтому важно приступать к лечению уже при первых признаках обострения, а если болезнь проявилась впервые — следует обязательно проконсультироваться у квалифицированного дерматолога.
Себорейный дерматит начинается… с перхоти?
Как и себорейный дерматит, перхоть возникает из-за чрезмерного размножения грибков Малассезия. Однако симптомы себорейного дерматита возникают, когда доля возбудителя среди всей микрофлоры на коже головы составляет более 83%, а перхоть — когда это значение достигает 74% (в норме Малассезия должна составлять не более 50% микрофлоры). Таким образом, перхоть можно рассматривать как начальную стадию заболевания, поэтому не стоит относиться к ее появлению легкомысленно и пренебрегать использованием лекарственных средств.
Шампуни от перхоти — даже те, которые продаются в аптеках, — часто не способны бороться с причинами заболевания, они устраняют лишь его симптомы. Гораздо эффективнее использовать для лечения негормональные средства, в особенности на основе пиритиона цинка, такие как препарат «Цинокап» компании «Отисифарм». Благодаря пиритиону цинка, «Цинокап» обладает противовоспалительной и противогрибковой активностью, сокращает кожный зуд, стимулирует естественное обновление клеток кожи, устраняя сухость и шелушение, восстанавливает барьерную функцию кожи и снижает ее чувствительность к повреждающему воздействию микроорганизмов. «Цинокап» также содержит в своем составе Д-пантенол (провитамин В5), который восстанавливает структуру кожи головы, способствует заживлению, а также благотворно воздействует на здоровье и внешний вид волос. «Цинокап» в форме крема имеет легкую текстуру, быстро впитывается и смягчает кожу, а аэрозоль «Цинокап» оснащен специальной насадкой для нанесения на труднодоступные участки тела (например, на волосистую часть головы). Препарат может применяться как у взрослых, так и у детей с первого года жизни.
Источник
Себорейный дерматит (СбД) — это хроническое воспалительное рецидивирующее заболевание, проявляющееся усиленной выработкой и изменением качественного состава кожного сала, нарушающее микробиом кожи [2]. Характерной локализацией являются те участки кожного покрова, которые наиболее обогащены сальными железами: волосистая часть головы, заушные складки, лицо, грудь, крупные кожные складки, реже конечности. Анатомические и физиологические особенности кожи головы, такие как обилие сальных желез, высокий уровень выделения кожного сала, скорость десквамации, при которой задерживаются чешуйки, секрет сальных и потовых желез на коже и волосах, создают более чем благоприятные условия для размножения микроорганизмов. Зуд, расчесы и экскориации приводят к травматизации кожи, нарушается эпидермальный барьер, что приводит к образованию воспаления и чешуй-корок [7]. Барьерная функция очень важна для кожи, и кожа волосистой части головы не исключение. Барьерные функции обеспечивают водно-липидная мантия и содержание кислот, состояние рогового слоя эпидермиса и межкератиноцитного цемента, внутриэпидермальная иммунная защита и т. д. За счет водно-липидной мантии кожа имеет способность к самостерилизации, создавая особый кожный микробиоценоз за счет симбиоза многочисленных микроорганизмов, заселяющих нашу кожу. Состав микрофлоры кожи головы разнообразен. При нормальной микрофлоре здоровая кожа резистентна к колонизации микроорганизмов. Как только происходит нарушение целостности барьерной и защитной функции эпидермиса, наблюдается проникновение патогенной микрофлоры, что приводит к нарушению десквамации и активации патологического процесса [6]. При поражении волосистой части головы наблюдается усиление выпадения волос и их истончение. При локализации патологического процесса на волосистой части головы и лице в разы ухудшается качество жизни пациентов [4].
Заболевание достаточно распространено, встречается с частотой 2–8% всего населения. Начало заболевания имеет 3 возрастных пика: новорожденные до 10–12 недель, пубертатный период и взрослое население 30–40 лет. Также отмечают, что заболеванию подвержены чаще люди с белой кожей. Мужчины болеют чаще, чем женщины. Заболеваемость постоянно растет. Особенно выражена тенденция к обострению в холодный зимний период [2]. СбД часто имеет связь с заболеваниями, поражающими иммунитет (такими как вирус иммунодефицита человека), с неврологическими заболеваниями (эпилепсия, болезнь Паркинсона, полинейропатия). Как следствие патологии желудочно-кишечного тракта при таких заболеваниях, как дисбактериоз или ферментопатии, возможно нарушение микрофлоры кожи. В свою очередь нарушение микробного состава кожи провоцирует активацию патологического процесса. Из вышесказанного можно сделать вывод, что необходимо доскональное разностороннее комплексное обследование пациентов с диагнозом СбД [1].
До сегодняшнего дня так и не выяснили точную причину СбД. Хотя J. Q. Rosso (2011) выделяет три основных фактора, влияющих на развитие этого заболевания: повышенная секреция сальных желез, изменения в колонизации и метаболизме микробиоты кожи и индивидуальная чувствительность. В свою очередь также играют роль следующие причины:
- Нарушение гормонального фона. Например, наблюдаемые изменения соотношения эстрогена и тестостерона в период пубертата, при беременности или в климактерический период. Себоциты человека реагируют на андрогенную активность, при активации секреции кожного сала с наступлением половой зрелости.
- Патология желудочно-кишечного тракта. Дисбактериоз (снижение количества лактобацилл), ферментопатии, функциональные расстройства желчного пузыря, гастроэнтероколит, диспепсии, несбалансированное питание.
- Нарушения иммунитета (СПИД, частые воспалительные процессы, гельминтоз и другие).
- Длительный прием лекарственных препаратов (антибиотики, гормональные препараты).
- Стресс. В стрессовых ситуациях активируются рецепторы сальных желез и повышается выработка кожного сала.
- Несоблюдение личной гигиены и асептики, использование неподходящих косметических средств усугубляет патологический процесс.
- Злоупотребление косметическими процедурами с агрессивным воздействием на эпидермис.
- Нарушение микробного состава кожи провоцирует активацию патологического процесса [5].
В свою очередь важными факторами считают и генетическую предрасположенность, нарушение метаболических процессов, влияние внешней среды. Генетическая предрасположенность к развитию данного заболевания сопровождается изменением качества кожного сала. Это изменяет микробиоту кожи и снижает бактерицидные свойства, создается благоприятная среда для патогенной флоры, что провоцирует воспаление [7].
В настоящее время доказано, что одной из причин возникновения себорейного дерматита являются грибы рода Malassezia. Впервые теорию о связи грибов и развитии СбД высказал французский микробиолог Луи Шарль Малассез в 1874 г. Он обнаружил дрожжеподобное вещество в чешуйках у пациента с диагнозом СбД. Некоторое время считалось, что грибы Pityrosporum ovale также влияют на развитие СбД. В последующем было доказано, что Pityrosporum и Malassezia являются вариантами одного вида. К сегодняшнему дню известно более 9 видов гриба Malassezia [6].
Условно-патогенный дрожжевой гриб Malassezia в норме заселяет нашу кожу и встречается на поверхности эпидермиса. Большая их часть сосредоточена в роговом слое, внутри и между роговыми чешуйками и в волосяных фолликулах, потому что для жизнедеятельности им необходимы липиды. Под действием микроорганизмов Malassezia furfur (M. furfur) происходит изменение pH кожи в щелочную среду, повышение синтеза липидов, а как следствие выработка кожного сала. Они перерабатывают липиды, находящиеся в кожном сале, с образованием свободных жирных кислот и триглицеридов, потребляя их. Также некоторые виды гриба Malassezia продуцируют ненасыщенные жирные кислоты, их компоненты вызывают раздражение кожи, воспалительную реакцию и гиперпролиферацию эпидермиса [6]. Грибам нужен определенный уровень влажности, влияющий на их популяцию. При СбД концентрация грибов на пораженных участках кожи значительно выше, чем на здоровой коже. В норме M. furfur составляет 30–50% микрофлоры волосистой части головы и возрастает до 75% при легкой форме, а в средних и тяжелых — до 90%. Malassezia можно вырастить в аэробных условиях, хотя он и выживает в отсутствие кислорода. Главным отличием является его неспособность ферментировать сахара, жиры (главный источник углерода). Жирные кислоты представляют собой необходимую составную часть клетки, но не являются источником энергии и не участвуют в метаболизме. Внутри клеток эпидермиса обнаруженные липиды имеют состав, который необходим для питания грибов. Также у данных микроорганизмов имеется богатая антигенная структура, которая является причиной высокой иммуногенной активности. Их антигены вызывают индукцию антител в организме человека. Она зависит от антигенного состава грибов, состояния иммунной системы и особенностей окружающей среды человека (качественный состав сального секрета, климат, инсоляция, температура, состав воды и т. д.). В настоящее время уже известны и описаны многие антигены основных видов рода Malassezia, а также исследована их биохимическая структура [2].
И. В. Полеско (2009) выявила ряд маркеров СбД. К ним можно отнести HLA-антигены I класса А10 и А23, при этом, согласно гипотезе автора, инфекционные агенты несут антигенные детерминанты, близкие к определенным структурам антигенов HLA-системы, и иммунный ответ может реализоваться против собственных антигенов организма, что поддерживает хроническое воспаление в патогенных очагах [9].
Со стороны патофизиологии при СбД происходит четыре патофизиологические стадии: взаимодействие Malassezia с эпидермисом, воспаление, процессы пролиферации и дифференциации эпидермиса, нарушение качества и функций кожного барьера [7].
При гистологическом исследовании отмечают неравномерный акантоз, умеренный гиперкератоз, ортокератоз, паракератоз, периваскулярный инфильтрат из лимфоцитов и гистиоцитов, умеренный спонгиоз, вакуольную дистрофию клеток шиповатого слоя, межклеточный отек в эпидермисе. Обнаруживаются фолликулярные пробки, а также скопления нейтрофилов в устьях фолликулов [3].
Классификация СбД включает [10]:
- себорея головы «чепчик младенца»;
- себорейный детский дерматит;
- другой СбД.
В типичных случаях СбД поражает участки кожного покрова, с увеличенным развитием сальных желез и их усиленной активностью. Характерными клиническими симптомами являются шелушение, воспаление кожи, которые могут сопровождаться зудом. Часто патологический процесс симметрично поражает кожу волосистой части головы с вовлечением границы роста волос, ресниц, бровей, области усов и бороды, кожу наружных слуховых проходов и заушные складки. Также может поражаться кожа туловища, чаще в области грудины. В тяжелых случаях процесс может распространиться вплоть до эритродермии [2].
Характерным проявлением СбД волосистой части головы являются муковидные белые чешуйки. При данном варианте отсутствуют воспалительные изменения на коже, но часто присутствует кожный зуд. Более тяжелые проявления представлены эритематозными пятнами и бляшками, которые покрыты сальными чешуйками или чешуйками-корками [9].
Клинические формы СбД можно подразделить следующим образом:
1. СбД взрослых:
- СбД волосистой части головы;
- СбД лица;
- СбД туловища;
- генерализованная форма СбД.
2. СбД детей:
- СбД волосистой части головы («чепчик новорожденного»);
- СбД туловища;
- болезнь Лейнера.
Выделяют несколько форм СбД: жирная форма — к ней относятся густая жирная и жидкая жирная, сухая форма и смешанная. Густая жирная форма проявляется уплотнением и снижением эластичности кожи, ее окраска становится буровато-сероватой, значительно расширяются устья сальных желез. Из-за уплотнения кожного сала нередко выводной проток сальной железы закупоривается отторгающимися эпителиальными клетками. Возникает роговая пробка — комедон (в народе называемый черным угрем), при выдавливании такого элемента выделяется густая сальная масса. Нередко встречаются атеромы — кисты сальных желез. При густой форме себореи волосы становятся жесткими, грубыми. Жидкая жирная форма СбД клинически проявляется лоснящейся, блестящей кожей, напоминает корку апельсина — расширенные поры, зачастую зияют. Кожное сало в избытке выделяется из протоков сальных желез. Волосы на голове как будто смазаны маслом, склеиваются в пряди. На волосах видны плотно сидящие обильные желтоватые чешуйки. При данной форме возможно присоединение вторичной инфекции, так как кожное сало теряет свои бактерицидные свойства из-за изменения его химического состава. При сухой форме наблюдается снижение салоотделения, роговые чешуйки сплошь покрывают кожу головы и волосы. Шелушение чаще начинается с затылочно-теменной области и распространяется по всей голове. Чешуйки отделяются легко, падают на одежду, загрязняют волосы. Волосы становятся сухими, тонкими, ломкими. При такой форме заболевания на коже боковых поверхностей туловища и на разгибательных поверхностях конечностей часто наблюдается выраженный фолликулярный кератоз. Пациенты отмечают чувство стянутости кожи, может беспокоить небольшой зуд, который усиливается после умывания. При смешанной форме себореи на волосистой части головы отмечается выраженная перхоть, а на лице жирный блеск. Как вариант проявления смешанной формы только на лице — кожа средней части лица (лоб, нос, подбородок) жирная, а на щеках — сухая; в теменной и лобной областях волосистой части головы салоотделение резко повышено, а на остальных участках кожи головы снижено. Зачастую в таких случаях пациенты даже не обращаются за помощью, так как их это не беспокоит, не понимая возможности усугубления ситуации в будущем [4].
Диагноз СбД ставится на основании клинической картины и в типичных случаях не представляет сложности. При проведении осмотра наблюдаются типичные клинические проявления. При подозрении на жидкую себорею проводится тест с папирусной бумагой, которой протирают поверхность кожи, волос. При положительном результате на бумаге остаются жирные пятна. При неоднозначной картине проводят дифференциальный диагноз [9].
Для дифференциальной диагностики возможно проведение гистологического исследования биоптата кожи, где мы наблюдаем характерные гистологические изменения. A. Rateb и соавт. с помощью метода сканирующей электронной микроскопии биоптата из очагов СбД выявили кератиноциты характерной формы в виде сердца различного размера, внутри рогового слоя и волосяных фолликулов нашли дрожжевые клетки, что подтверждает роль Malassezia при данном заболевании [5].
Дифференциальную диагностику в первую очередь проводят с псориазом. Шелушение отмечается при обоих заболеваниях, но при СбД чешуйки желтоватого цвета, а при псориазе — серебристо-белые. При дерматоскопии у больных с СбД отмечаются ветвящиеся и атипичные красные сосуды с отсутствием красных точек. При капилляроскопии наблюдаются единичные расширенные и извитые капилляры в очагах СбД, а в псориатических очагах — более плотные, перекрученные с более крупным диаметром капиллярных сетей. Обязательно оценивают симптом Картамышева — при пальпации с закрытыми глазами ощущают четкие границы по периферии псориатических бляшек на волосистой части головы в отличие от очагов СбД, при котором очаги не возвышаются над уровнем кожи. Локализация высыпаний на волосистой части головы при псориазе распространяется за пределы волосистой части головы, что не характерно для СбД (не выходит на пределы волосистой части головы). При СбД инфильтрация в очагах минимальна, а при псориазе — выраженная на краю высыпаний. Зуд более выражен при заболевании себореей, чем при псориазе.
Атопический дерматит (АтД) и СбД. При АтД не характерна себорея, зуд сильнее выражен и характерны высыпания в типичных зонах. Для кожи при АтД характерны выраженная сухость и мелкое отрубевидное шелушение.
При дерматомиозите могут наблюдаться эритематозно-сквамозные высыпания в затылочной зоне, выраженный зуд и усиленное выпадение волос, что не характерно для СбД. Отличить СбД от дерматофитии кожи головы поможет лампа Вуда, а также проведение микроскопического и микологического исследования для исключения патологической грибковой флоры [8].
Необходимо проведение дополнительных методов обследования: клинических анализов крови и мочи, биохимического анализа крови, глюкозы крови, бактериологического посева на микрофлору кишечника. По показаниям консультации других специалистов: гастроэнтеролога, эндокринолога [8].
Медикаментозная терапия СбД может быть комплексной, с учетом клинического течения и индивидуальных особенностей пациента. При наружном лечении пациентов используют топические глюкокортикостероидные препараты. При выраженном воспалении с гиперемией и мокнутием применяют глюкокортикостероидные препараты со средней или высокой степенью активности. По мере уменьшения выраженности воспаления производят замену на препараты со слабой или средней степенью активности. Для избежания риска развития нежелательных явлений из-за длительного использования кортикостероидных препаратов используют пиритион цинка в виде аэрозоля, крема, шампуня. Также применяют противовоспалительные средства для местного применения (примочки): калия перманганат, 0,01–0,1% раствор 1–2 раза в сутки наружно в течение 4–7 дней и антисептические средства — наружно 1–2% спиртовые растворы анилиновых красителей. Топические противогрибковые препараты применяют в форме крема и шампуня. Применение кетоконазола в профилактических целях способствует поддержанию ремиссии. Шампунь наносят на кожу головы и на область подбородка на 5–10 минут перед полосканием. При достижении ремиссии шампунь можно использовать реже, два раза в неделю или по мере необходимости. При присоединении вторичной инфекции используют мази или аэрозоли, содержащие антибактериальные препараты. При выраженном зуде назначают антигистаминные препараты. Селективная фототерапия может применяться в варианте 20–25 процедур 4–5 раз в неделю [10].
Таким образом, СбД, будучи хроническим заболеванием кожи, связанным с повышенной секрецией кожного сала и изменением его качественного состава, несмотря на успешно проведенную терапию, часто рецидивирует. Эффективность лечения СбД зависит от тщательного соблюдения рекомендаций лечащего врача. Рациональный подход к диете и тщательный подбор средств ухода за кожей и волосами необходимы для возможного длительного поддержания благоприятного результата лечения.
Литература
- Альбанова В. И., Калинина О. В. Себорейный дерматит волосистой части головы: роль Malassezia // Успехи медицинской микологии. 2016. № 14. С. 11–14.
- Белоусова Т. А., Горячкина М. А., Катранова Д. Г. Себорейный дерматит волосистой части головы: современные представления об этиологии, патогенезе и терапии // Вестник дерматологии и венерологии. 2013. № 6. С. 132–138.
- Беренбейн Б. А., Студницин А. А. Дифференциальная диагностика кожных болезней. М.: Медицина, 1989. 672 с.
- Иванов О. Л., Молочков В. А., Бутов Ю. С., Кряжева С. С. Кожные и венерические болезни. М.: Шико, 2010. 560 с.
- Корнишева В. Г., Могилева Е. Ю. Себорейный дерматит (обзор) // Проблемы медицинской микологии. 2012. Т. 14, № 3. С. 3–9.
- Мавлютова Г. И., Юсупова Л. А., Мисбахова А. Г. Себорейный дерматит и другие малассезиозы. Участок ротапринтной печати НБ КГМА, 2016. 24 с.
- Михнева Е. Н. Этапное лечение себорейного дерматита волосистой части головы // Дерматологiа та венерологiя. 2012. № 2 (56). С. 44–47.
- Олисова О. Ю. Патогенез и лечение себорейного дерматита // Дерматовенерология и дерматокосметология. 2016. № 1–2. С. 38–42.
- Храмова Т. Г. Себорейный дерматит волосистой части головы: от диагностики к лечению. Иркутск: ГБОУ ВПО ИГМУ МЗ РФ, 2016. 46 с.
- Федеральные клинические рекомендации по дерматовенерологии. Дерматовенерология 2015: Болезни кожи. Инфекции, передаваемые половым путем. М.: Деловой экспресс, 2016. 768 с.
Л. А. Юсупова1, доктор медицинских наук, профессор
Е. И. Юнусова, кандидат медицинских наук
З. Ш. Гараева, кандидат медицинских наук
Г. И. Мавлютова, кандидат медицинских наук
В. С. Панченко
ГБОУ ДПО КГМА Минздрава России, Казань
1 Контактная информация: yuluizadoc@hotmail.com
DOI: 10.26295/OS.2019.25.32.009
Себорейный дерматит: патогенетические аспекты, клинические формы и терапия больных/ Л. А. Юсупова, Е. И. Юнусова, З. Ш. Гараева, Г. И. Мавлютова, В. С. Панченко
Для цитирования: Лечащий врач № 8/2019; Номера страниц в выпуске: 48-51
Теги: кожа, воспаление, кожное сало
Купить номер с этой статьей в pdf
Источник


