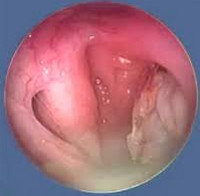
Що робити при гайморите
НА ЧИТАННЯ 11 min Переглядів 1.6k. Опубліковано 10.07.2018
Пацієнтами з запальним процесом гайморових пазух стають люди різного віку, які перенесли важкі форми простудних захворювань, хвороби верхніх зубів, допустили проникнення грибків, бактерій і вірусів в носові ходи або ж неграмотно проводили терапевтичні заходи. Лікування гаймориту призначає отоларинголог після візуального огляду, лабораторних досліджень. Воно залежить від тяжкості, типу і форми недуги, віку хворого, індивідуальності організму.
Симптоми гаймориту
Ознаки гаймориту у дорослих і маленьких пацієнтів можуть проявлятися по-різному. Кожна форма захворювання має особливості клінічної картини. Позбутися гаймориту назавжди можливо при гострому перебігу хвороби, якщо хворий виконує рекомендації лікаря, не провокуючи повторне запалення.
Першими симптомами патології є слизові виділення з носових ходів. Стан нежитю, триває 3-4 тижні, потребує кваліфікованої допомоги лор-спеціаліста. Він підкаже, як і чим лікувати гайморит в домашніх умовах, використовуючи рецепти цілющих засобів, необхідні медикаменти.
Лікарі вузького профілю радять пройти обстеження при виділенні прозорих соплів. Скупчення на початку патологічного процесу можуть бути без гнійних мас. З часом хвороботворні мікроорганізми в гайморових пазухах розмножуються, виробляючи токсини, які проникають у кров. Людина відчуває погіршення здоров’я, нездужання, втома, млявість, сонливість. Температура тіла у деяких випадках перевищує 39 градусів. Атакують неприємні головні відчуття, спостерігаються тяжкості в області чола, очей.
Для лікування гаймориту фахівці використовують комплексні методики, які за короткий час призводять пацієнта в нормальний стан, усувають біль, перемагають віруси і бактерії, що провокують патологію.
Гостра форма характеризується постійним, інтенсивним болем. Кашель при гаймориті, лікування якого вимагає багато сил і терпіння, призводить до обтяжливим нападів розпирання. Такі ж відчуття можливі під час чхання, при різких нахилах голови. За довгі роки лікарської практики отоларингологи визначили клінічні прояви гострого виду гаймориту:
- погіршення стану здоров’я;
- підвищена температура тіла;
- відчуття ознобу;
- інтенсивний головний біль мігрує в область лоба, кореня носа, переходить на щелепи, зуби;
- з’являється сльозотеча, іноді провокується світлобоязнь;
- з носових пазух рясно виділяється слиз з гнійними скупченнями, можуть з’являтися кров’яні прожилки;
- на стороні ураженої пазухи знижується нюх.
Людина відчуває не тільки фізичний, а й психологічний дискомфорт. Зовнішній вигляд змінюється, набрякають нижні і верхні повіки, щоки мають вигляд припухлості. Нічний сон перетворюється на АТ, ніс під час сну не дихає, хворий стає дратівливою. Скільки лікувати гайморит вирішує лікар, практикуючи медикаментозні, народні, фізіотерапевтичні методи.
Способи лікування гаймориту в більшості випадків усувають недуга до розвитку ускладнень. Несвоєчасна терапія може провокувати внутрішньочерепні патологічні процеси:
- серозний менінгіт;
- гнійний менінгіт;
- пахименингит;
- ретробульбарний абсцес;
- набряк століття, очниці реактивного характеру.
Хронічна форма гаймориту не завжди протікає з яскраво вираженою симптоматикою. При загостренні запалення пацієнт скаржиться на загальну слабкість, швидку стомлюваність. Увечері з’являються головні болі, утруднюється дихання носом, зникає нюх.
Гайморит вазомоторного, алергічного характеру протікає хвилеподібно, маючи періодично ремісії. Клінічні ознаки дублюють гострий вид захворювання. Пацієнтів мучать головні болі, закладений ніс, рясні гнійні виділення, свербіж в носових проходах, відчуття тиску в області щік, носа, перенісся. Перш ніж лікують гайморит у дорослих і дітей алергічного характеру, визначають алерген, що створює умови для розвитку патології і усувають його дію.
Діагностика гаймориту
Ефективне лікування гаймориту можливо при грамотному діагностуванні запального процесу, яке проводиться в кілька етапів. На первинному огляді спеціаліст по ряду скарг хворого визначає тип захворювання. Незначна припухлість обличчя, больові атаки при надавлюванні в ділянці гайморових пазух вказують на розвиток патології.
Збір анамнезу відіграє велику роль для правильного висновку. Важливо пам’ятати, коли з’явилися перші ознаки нежиті, чи спостерігалися симптоми раніше, які препарати використовувалися для лікування гаймориту. Доктор призначає додаткові лабораторні аналізи, щоб побачити повну картину недуги. Підвищені лейкоцити свідчать про наявність запалення.
Щоб дізнатися загальний стан гайморових пазух проводиться рентгенологічне дослідження. Процедура не вимагає попередньої підготовки, практикується вже на першій консультації. На знімку можна побачити повне затемнення в пазухах, що свідчить про активне поширення мікроорганізмів в порожнині. Бактеріальний гайморит на фото виглядає темною порожниною з горизонтально локалізуючої рідиною. Якщо фахівець побачив випинання слизових оболонок, у висновку буде вказано алергічний вид недуги. Від результатів рентгену залежить правильність діагнозу, який допоможе лікарю визначити, як правильно лікувати гайморит.
Сучасна медицина для правильного висновку практикує комп’ютерну томографію. Вид обстеження допоможе лікарю не тільки розглянути наповнюваність пазух, але і вивчити структуру слизових оболонок. При томографії можливо:
- визначити запалення на перших етапах прояву;
- діагностувати хронічний перебіг захворювання;
- побачити структурні зміни носових проходів;
- розглянути розташування слизових мас і їх кількість;
- запобігти ускладнення, виявивши їх на етапі розвитку.
Перед тим, як лікувати гайморит важливо знати причину його освіти, щоб усунути бактеріальні, простудні, алергічні симптоми.
Магнітно-резонансна томографія обстежує гайморові пазухи, придатки носа і близько розташовані органи. Результати дослідження зберігаються, у разі необхідності надаються суміжних кваліфікованих лікарів вузького профілю. По знімках відновлюється клінічна картина перебігу запалення, ведеться спостереження, підказуючи лікаря як вилікувати гайморит за короткий період часу. Для точного визначення форми патології призначається МРТ.
Важливо знати, що перераховані методики обстеження не завжди можна майбутнім мамам і маленьким пацієнтам. Для цієї категорії використовують портативний вид УЗД, при якому досліджуються носові проходи, пазухи, придатки, без небезпеки для здоров’я плода або дитини.
Часто пацієнти задаються питанням чи можна вилікувати гайморит назавжди. Фахівці стверджують, що на перших етапах хвороба не несе загрози ускладнень, якщо провести терапію, а у подальшому не відмовлятися від профілактичних заходів.
Запущена форма хвороби іноді вимагає додаткових обстежень. Якщо планується операційне втручання, є ризики ускладнень, лікар проводить:
- Риноскопию. Спеціальним апаратом з довгою трубкою, на якій розташована маленька відеокамера, оглядаються пазухи.
- Практикується пункція, процедура проводиться при підозрі на бактеріальну форму патології.
- Рекомендується біопсія при найменших припущеннях розвитку злоякісних пухлин, інфекції грибкового характеру.
- Методика фіброоптіческой ендоскопії чітко проявляє візуалізацію носових пазух, показує анатомічну структуру носа.
Лабораторні дослідження
Для достовірної діагностики лікарі практикують лабораторні дослідження.
- Загальний аналіз крові визначає швидкість осідання ШОЕ.
- У деяких випадках призначається дослідження на рівень Реактивного білка. Він показує розвиток гострого гаймориту.
- Якщо лікар підозрює порушення функціонування імунної системи, рекомендується аналіз на імуноглобуліни, ВІЛ інфекцію.
- Цитологічний аналіз виділень з носових ходів визначає клітинний склад слизових мас. Дослідження допомагає визначити походження патологічного процесу, показує вогнище запалення.
- Дослідження з дивною назвою Потовый тест діагностує муковісцидоз, який слід усунути для відсутності розвитку ускладнень.
Без спеціальної освіти і лікарської практики заборонено робити висновки про тяжкості та форми захворювання. Часто самостійна діагностика в домашніх умовах з вираженим симптомів не призводить до очікуваних результатів під час лікування.
Лікування гаймориту в домашніх умовах
Лікувати гайморит у дорослих і дітей можна в домашніх умовах, не перебуваючи в стаціонарному відділенні медичного закладу. Методики включають в себе вживання фармацевтичних засобів, використання примочок, розчинів, відварів, настоянок, виготовлених самостійно за «бабусиними рецептами». Головне завдання терапії своєчасно чистити носові ходи, усуваючи скупчилися гнійні освіти.
Ефективно усуне гайморит схема лікування, розроблена кваліфікованими отоларингологи. За довгий період лікування фахівці рекомендують:
- Використовувати медикаментозне лікування гаймориту. При необхідності вживати антибактеріальні засоби. Дотримуватися рекомендованого курсу терапії, таблетки, мікстури, краплі зменшують симптоматику. Через короткий час температура тіла спадає до норми, ніс починає дихати, слизових утворень стає менше. Але варто переконатися, що недуга усунутий повністю, вдалося побороти інфекцію.
- Носові проходи слід промивати сольовими розчинами, настоями з цілющих рослин. Процедура повинна проводитися правильно, щоб не поширити хвороботворні бактерії на інші органи людського організму. Сучасна фармацевтия пропонує широкий спектр сольових розчинів на основі морської води, солі, фурациліну, ротокана, хлорофилипта, декаметоксина. Промивання знімає запальний процес, купірує інфекцію. Промивати радять обидві ніздрі через кожні три-чотири години, навіть при діагностуванні одностороннього гаймориту.
- Противірусні засоби краще купувати у вигляді назальних крапель або спреїв. Вони максимально поширюються гайморові пазухи, проникаючи в уражені зони.
- Негайно рекомендують усувати симптоматику: збивати високу температуру, покращувати носове дихання, знімати набряки носоглотки, усувати неприємні напади головного болю.
З особливою обережністю потрібно ставитися до сухого прогріванню пазух. Не можна проводити процедуру при підвищеній температурі. Після сеансу важливо кілька годин знаходиться в теплі.
На сьогоднішній день немає вірної відповіді, як швидко вилікувати гайморит. Патологічний процес протікає тривалий період, неможливо позбутися ознак за кілька днів. Тривалість захворювання за статистикою займає від двох тижнів до місяця, іноді довше. Щоб не провокувати хронічну форму недуги треба розріджувати гнійну слизу в носових проходах, видаляючи її різними способами.
Лікування народними засобами
Комплексне лікування гаймориту є запорукою позитивного результату при усуненні запалення. Широко поширеними методами терапії виступають інгаляції спеціальним апаратом небулайзером, теплові сеанси. Для інгаляцій використовують відвари лікувальних трав, сольові розчини, ефірні масла. З їх допомогою слиз здатна разжижаться і своєчасно відходити, не провокуючи гнійних скупчень у пазухах.
Позбутися від запалення без хірургічного втручання можливо змазуванням носових ходів ефірними маслами. Найчастіше використовую обліпихова олія, суміш шипшини. Кошти не тільки усувають запальні процеси в зонах ураження, але мають антисептичну дію, зміцнюють захисну імунну систему. Користуватися ефірними продуктами радять обережно, щоб не провокувати алергічні реакції. Краще провести перед застосуванням тест і впевнено продовжувати терапію без ризику небажаних проявів.
Читайте також — Рецепти приготування та особливості застосування каштана від гаймориту.
Ефективним є рецепт лікування гаймориту компресами в ніс. Процедура проводиться різними способами, включаючи інгредієнти, які підбирають індивідуально для кожного пацієнта. Мед, молоко, рослинне масло, господарське мило вивільняють ніс від гною, повертаючи хворого до повноцінної життєвої діяльності.
Терапія засобами нетрадиційної медицини повинна проводитися під суворим контролем лікаря. На перший погляд нешкідливі мікстури, настої можуть нашкодити здоров’ю, поширюючи інфекцію з організму, провокуючи ускладнення. Важливо розуміти, що тільки одна народна методика не здатна вилікувати захворювання, радять її поєднувати з прийомом медикаментів, фізіотерапевтичними процедурами.
Хірургічне втручання
Як і чим лікувати гайморит визначає лікар. Якщо випадок важкий збирають консиліум для правильного і грамотно прийнятого рішення терапії. Операційне втручання неминуче у випадках:
- Консервативне лікування не принесло бажаних позитивних результатів.
- При вторинних проявах патології з хронічними нагноєннями в носових пазухах.
- Діагностування внутрішньочерепних захворювань, утворення яких має пряме відносин до гаймориту.
- Хронічне запалення закритої форми.
- При міграції інфекції в близько розташовані органи людини.
Існують протипоказання для проведення хірургічних операцій. Доктор зобов’язаний вивчити стан хворого, бути впевненим, що організм перенесе хірургічний метод лікування. Не можна оперувати при наявності ендокринних захворювань, патологій системи кровотворення.
Читайте також — Коли необхідно зробити операції при гаймориті?
Хірурги часто використовують метод проколу носа, який називається пункцією. Варіант вважають максимально безпечним для отримання гнійних утворень. Його досліджують на наявність мікроорганізмів, що провокують запальний процес. Проводять операцію під місцевим або загальним наркозом за допомогою спеціальної голки. Після промивають пазухи антисептичними препаратами. Пункцію можуть проводити кілька разів.
Балонна синусопластика розкриває і розширює протоки, які з’єднують ніс з навколоносових синусами. При процедурі структури носа не піддаються пошкоджень.
Синус – катетер Ямик використовують для видалення гаймориту в стаціонарних умовах. Практикують ендоскопічну операцію, як радикальний метод терапії. Ще одним варіантом виступає лазерне лікування. За допомогою лазера скорочуються обсяги слизових мас, поліпшується аерація синусом, покращується кровообіг, активується імунна система, знімається запалення.
Операція Колдуелла–Люка практикується здавна. Сучасна хірургія використовує метод як щадний терапевтичний варіант видалення патології. Лікування і профілактика гаймориту залежить від форми, тяжкості хвороби, віку пацієнта, індивідуальності людського організму.
Можливі ускладнення
Після хірургічної операції необхідно терапевтичний курс лікування, щоб уникнути ускладнень. Фахівці призначають антибактеріальний курс, прописують глюкокортикостероидные препарати, рекомендують судинозвужувальні та імуномодулюючі медикаменти.
Щоб уникнути небажаних наслідків протікання гаймориту важливо звернутися за кваліфікованою допомогою при перших ознаках патології. Якщо пустити процес на самоплив в гнійних масах розмножуються бактерії, що провокують важкі захворювання різних напрямків.
Ускладнення гаймориту поділяють на умовні напрямки. Перший варіант включає в себе небажані наслідки на органи дихальної системи:
- Гайморит може перейти з гострою в хронічну форму.
- Запалення утворюється в глотці, захоплюючи мигдалини.
- Розвивається бронхіт, запалення легенів.
- Патологія діагностується середнього вуха.
Друга група викликає ускладнення на інші системи та органи пацієнта. Серед поширених зустрічаються менінгіт і енцефаліт. Пошкодження піддається серцево-судинна система, суглоби, нирки. Сепсис вважають найбільш важким наслідком гаймориту.
Поради по лікуванню
Щоб впоратися з підступним захворюванням кваліфіковані лікарі вузького спрямування рекомендують своєчасно проводити терапевтичні заходи. Діагностується недуга ранній стадії складно, маючи симптоматику простудних хвороб. Тому не варто відмовлятися від додаткових досліджень, які повністю розкриють клінічну картину.
Лікування важливо проводити під суворим контролем отоларинголога. Заборонено самостійно призначати собі медикаменти за порадою рідних, друзів, без відповідної освіти і досвіду роботи в даній сфері.
Головне завдання під час терапії усунути вогнище запалення. Щоб не допустити повторного гаймориту, важливо ознайомитися і проводити профілактику. Не можна допускати переохолодження організму. Потрібно в холодну пору вживати полівітаміни. Дієтотерапія займає одне з перших місць при протіканні запалення. Потрібно відмовитися від шкідливої їжі, виключити солоні, гострі страви з щоденного раціону харчування.
Источник
13 июля 201668365 тыс.
Содержание:
Сегодня сложно встретить человека, который не знал бы о том, что такое гайморит. Однако информация, получаемая многими пациентами из разных источников, достаточно противоречива. Поэтому сейчас мы попытаемся суммировать наиболее актуальные и проверенные сведения о данном заболевании.
Прежде, чем говорить о гайморите, следует определиться с тем, что такое синусы. Последним термином называют специальные пазухи (или полости) в черепе, которые выполняют несколько функций. Во-первых, они значительно облегчают его вес, а во-вторых, они важны для резонирования звука. Внутри синусы покрыты слизистой оболочкой, несколько напоминающей таковую в носу. Различают несколько основных синусов: гайморовый (или верхнечелюстной), фронтальный (находится в лобной кости), этмоидальный (решетчатый) и сфеноидальный.
Гайморит и его причины
Итак, гайморит – это синусит, который развивается в верхнечелюстной пазухе. Теперь попробуем разобраться, что же происходит при данном патологическом процессе. Поскольку гайморов синус тесно связан с полостью носа, то любое заболевание, которое вызывает активное воспаление его слизистой оболочки, может привести к описываемому синуситу. Помимо этого возможен также перенос микробов с током крови, что наиболее часто встречается при таких общих инфекциях организма как скарлатина, грипп или корь. Достаточно часто гайморит присоединяется к хроническому насморку, который изначально может и не иметь инфекционной природы. Так, например, хронический аллергический ринит вызывает набухание слизистой оболочки носа, что затрудняет ее очищение. Это приводит к снижению местного иммунитета и инфицированию гайморовой пазухи.
Итак, подведем некоторые итоги. Ниже приведен практически полный перечень патологических состояний, которые могли бы вызывать воспаление верхнечелюстной пазухи:
- затруднение носового дыхания, вызванное ринитом любой природы (инфекционной или аллергической), искривлением срединной перегородки носа;
- сниженная иммунная готовность организма: длительные вялотекущие хронические заболевания, нерациональное использование антибиотиков, СПИД, лечение некоторыми гормональными и/или противоопухолевыми средствами;
- носительство в носу или ротовой полости возбудителей различных инфекций;
- сахарный диабет;
- постоянные стрессы, переохлаждения, избыточные физические нагрузки;
- несвоевременное лечение респираторных инфекций, пренебрежение к рациональному и обоснованному использованию антибиотиков;
- различные врожденные аномалии строения околоносовых пазух или черепа (наличие верхнечелюстной расщелины);
- хронические инфекции зубов;
- аденоиды;
- опухоли околоносовых пазух.
Помимо инфекционных форм гайморита также выделяют неинфекционные. К ним относят аллергическую и вазомоторную. Последняя является следствием нарушенной иннервации сосудов, что приводит к отеку, набуханию слизистой оболочки пазухи, нарушению оттока слизи и, соответственно, к воспалительному процессу.
В зависимости от длительности заболевания гайморит может быть классифицирован на острый и хронический.
Симптомы гайморита
Итак, как же проявляют себя все описанные выше формы гайморита? Для острого процесса характерны следующие клинические симптомы:
- нарушение общего состояния организма, проявляющееся слабостью, тошнотой, ощущением чрезмерной усталости или «разбитости»;
- температура тела в большинстве случаев повышается свыше 380С. Она сопровождается ознобами и обильным потоотделением;
- во всех случаях возникает достаточно интенсивная головная боль распирающего характера, высокой интенсивности, которая иррадиирует (отражается) в область лба, зубов или корня носа. Спровоцировать ее можно прикосновением к переносице. Усиливается боль при наклонах головы (особенно вперед), натуживании, физической нагрузке, чихании или кашле;
- в некоторых случаях может продуцироваться значительное количество слезной жидкости, возникать боязнь яркого света;
- носовое дыхание затруднено, при этом больше этот симптом выражен на стороне поражения;
- в зависимости от характера воспалительного процесса в гайморовой пазухе, насморк может быть прозрачным (слизистый), желто-зеленым (гнойный) или с примесью крови;
- обоняние, как правило, отсутствует вовсе или значительно снижается;
- в том случае, если воспалительный процесс перешел на надкостницу, то у пациента опухает щека на стороне поражения, а также отекает нижнее веко.
Если воспалительный процесс в гайморовой пазухе приобретает хроническое течение, то признаки заболевания становятся несколько иными:
- температурная реакция практически отсутствует. Лишь изредка может повышаться температура тела, однако не выше 370С;
- наиболее выражены признаки интоксикации, которые проявляются слабостью, сильной утомляемостью. Для многих пациентов характерен симптом хронической усталости и/или эмоционального выгорания;
- по вечерам таких пациентов беспокоит распирающая головная боль, которая проходит после применения нестероидных противовоспалительных препаратов (нимесулид, парацетамол);
- обоняние снижено практически постоянно;
- если хронический гайморит сохраняется на протяжении нескольких лет, то возможно появление симптомов раздражения бронхов. Появляется кашель с выделением скудной мокроты;
- пациента постоянно беспокоит насморк (гнойный – при обострении заболевания, слизистый – в период ремиссии).
Вазомоторный гайморит характерен в наибольшей степени для пациентов, страдающих одноименным ринитом. Его течение волнообразное, не связано с инфекционными агентами. Вазомоторный гайморит может обостряться или провоцироваться различными психотравмирующими ситуациями, хроническим перенапряжением.
Для аллергического гайморита в наибольшей степени характерна связь с различными аллергенами (т.е. веществами, которые организм воспринимает как чужеродные и вырабатывает против них антитела). В большинстве случаев – это какие-либо дыхательные аллергены (пыль, пыльца, пух и т.д.).
Диагностика гайморита
Установить данный диагноз достаточно несложно. Для этого потребуется выполнить следующие обследования:
- клинический анализ крови;
- посев крови на питательные среды (только при лихорадке и тяжелом состоянии пациента);
- мазок из носа и зева с обязательным определением чувствительности к антимикробным лекарственным средствам и фагам;
- осмотр носа при помощи специального носового зеркала;
- осмотр ушей;
- рентгенография придаточных пазух (с акцентом на гайморову);
- в сложных для диагностики случаях – КТ черепа.
Лечение гайморита
Является достаточно непростым и трудоемким процессом. Лечение острого воспаления околоносовых пазух предусматривает следующее:
- интенсивную антибактериальную терапию. Вначале она подбирается вслепую, однако после получения результатов посева мазка пациенту рекомендуют наиболее оптимальный препарат;
- проведение детоксикационных мероприятий;
- противовоспалительные средства;
- закапывание в нос специальных капель, которые уменьшают отек и воспаление;
- при выраженном гнойном процессе проводится прокол гайморовой пазухи специальной иглой. Далее содержимое полости отсасывается, а вместо него вводится антибактериальное средство;
- при полном стихании воспалительного процесса показана физиотерапия.
Следует помнить, что весь период лечения (особенно если он приходится на холодное время года) пациент должен высоко заматывать лицо шарфом, чтобы не допустить переохлаждения. Полный курс терапии острого процесса может длиться до 2х месяцев.
Хронический гайморит лечить достаточно сложно из-за того, что микробы при длительном пребывании в организме приобрели определенную устойчивость, а потому их реакция на лекарственные препараты значительно снижена. Антибиотики в данном случае назначаются только после посева. В дальнейшем могут быть использованы различные биологические добавки, витамины и прочие стимуляторы защитных сил организма. Полезным может также оказаться лечение с использованием лазера: оно приводит к окончательному стиханию воспалительного процесса.
Основным в фармакотерапии аллергического гайморита является применение антигистаминных средств, глюкокортикоидов и пр.
Как при остром, так и при хроническом гайморите пациент проходит амбулаторное лечение (т.е. на дому).
Важно помнить, что при остром воспалении околоносовых пазух рекомендован строгий постельный режим. Это поможет предотвратить возникновение многих угрожающих жизни состояний.
Методика проведения пункции гайморовой пазухи
Поскольку данная манипуляция является крайне распространенной среди ЛОР-врачей, то приведем вкратце основные этапы ее выполнения.
Для того, чтобы пациент совершенно не испытывал болевых ощущений, прокол выполняется после введения местного анестезирующего препарата. Пункция проводится через носовой ход путем прокола тонкой костной пластинки.
В тех случаях, когда необходимо выполнить неоднократное введение в гайморову пазуху лекарственных средств или извлечь из нее гной, ЛОР-врач может порекомендовать установку микроскопических трубочек, через которые происходит отток воспалительной жидкости, что способствует ускорению процесса восстановления.
Также стоит уточнить, что пункция является и диагностической, поскольку полученное содержимое гайморовой пазухи отправляется на анализ в лабораторию.
Возможные осложнения пункции:
- головная боль, длительность которой иногда составляет несколько дней;
- выделение небольшого количества крови из носа.
Также стоит развенчать наиболее распространенное в среде обывателей заблуждение, что выполненная один раз пункция предполагает постоянное ее проведение. На самом деле может наступить полное излечение после однократного ее выполнения. Важно только, чтобы пациент обратился к специалисту в самом начале заболевания.
Местные антибактериальные средства
Помимо лекарств, которые рекомендуются пациентам внутрь, возможно еще местное назначение фармакологических препаратов. Наиболее часто они используются в виде капель или специальных спреев.
В их состав включают следующие ингредиенты:
- сосудосуживающие, которые уменьшают отечность слизистой оболочки и облегчают носовое дыхание;
- противовоспалительные;
- усиливающие местную иммунную защиту;
- антисептические;
- глюкокортикостероидные;
- антиаллергические.
Лучше отдавать предпочтение спреям, поскольку они более комфортны в использовании и обеспечивают более равномерное распределение лекарственного средства в полости носа.
Когда показаны внутривенные или таблетированные антибиотики?
Существуют следующие показания для назначения указанных групп лекарственных средств:
- острый гнойный гайморит;
- высокая температура тела;
- гнойные выделения из полости носа;
- сочетание гайморита с отитом;
- тонзиллофарингит;
- неэффективность противовоспалительных препаратов.
Промывание носа при гайморите
Многим пациентам с детства знаком метод промывания носа и его придаточных пазух при помощи аппарата, называемого «кукушкой». В среде врачей такая методика носит фамилию Проэтца.
Описываемый метод намного комфортнее прокола, однако, его можно применять только на ранних стадиях заболевания, а также у тех пациентов, у которых сохраняется достаточно выраженный местный иммунитет. В некоторых случаях промывание гайморовой пазухи описываемым способом сочетают с лазеротерапией. Это дает более выраженный эффект и способствует скорейшему выздоровлению.
Суть промывания по методике Проэтца состоит в том, что в оба носовых хода вводятся катетеры. Через один из них поступает раствор с лекарственным средством, а через другой проводится аспирация введенного содержимого. Во время данной манипуляции лежащий на спине пациент должен достаточно часто говорить «ку-ку». Это необходимо для того, чтобы лекарственное средство не попало в нижние дыхательные пути и не вызвало удушья. Как правило, для купирования воспалительного процесса достаточно 6-7 процедур. Однако существенное улучшение наступает уже после первого сеанса.
Что такое синус-катетер?
В последнее время достаточно большим успехом пользуется система «Ямик», которая позволяет удалять патологические выделения из полости носа и пазух за счет разности создаваемого им давления. Данная процедура достаточно короткая (около 15-20 минут) и выполняется она после анестезии слизистых оболочек.
Для большинства пациентов постановка синус-катетера не представляет особенного дискомфорта, однако для лиц с искривлением носовой перегородки она может стать достаточно неприятной.
Если есть возможность,топостарайтесь проводить данную манипуляцию в выходные дни, поскольку синус-катетер вызывает интенсивный отток содержимого пазух из полости носа. Это может нарушить ваш привычный ритм жизни.
Также стоит указать, что после данной манипуляции ряд пациентов предъявляет жалобы на головную боль высокой интенсивности.
В большинстве случаев для излечения заболевания достаточно проведения 8-10 процедур.
Значительными плюсами данной методики являются:
- полная атравматичность, что исключает заражение некоторыми инфекциями (гепатит, ВИЧ);
- поступление лекарственного средства направленно в пазухи.
Несколько слов о физиотерапии при гайморите
Физиотерапевтическое воздействие помогает укрепить общий и местный иммунитет и значительно улучшить результаты медикаментозного лечения. Наиболее часто применяются следующие процедуры:
- УВЧ, суть которого состоит в воздействии на организм электрического поля с переменной величиной. Под воздействием данного метода ткани нагреваются, что приводит к расширению сосудов, значительному улучшению микроциркуляции, усилению лимфатического оттока. Как результат, повышается доступность лекарственных препаратов для клеток организма. Помимо этого, УВЧ оказывает достаточно сильный противоотечный, противоболевой, а также противовоспалительный эффект.
- УФО – лечение с применением ультрафиолета, действие которого напоминает УВЧ.
Следует еще раз повториться, что любые физиопроцедуры могут проводиться только при отсутствии активных симптомов воспаления.
А если лечение гайморита совершенно неэффективно?
В тех случаях, когда процесс является слишком выраженным и не поддается терапии, пациенту могут порекомендовать оперативное вмешательство, которое проводится под общим наркозом. При этом выполняется разрез в верхней части десны на пораженной стороне, слизистая оболочка отодвигается, а затем удаляется небольшой участок кости. Далее происходит очищение пораженной пазухи от патологического содержимого.
Как улучшить отток из полости носа дома?
Выше были перечислены процедуры, которые способствуют удалению патологического содержимого из носовой полости. Однако они проводятся только под контролем медицинских работников.
В последнее время были разработаны аппараты, которые позволяют выполнять промывание на дому (например, Долфин). Они очень просты в эксплуатации и обладают высоким профилем безопасности: их использование разрешено даже у беременных и детей после первого года жизни.
Осложнения гайморита
Несмотря на тот факт, что гайморит – это преимущественно местный процесс, данное заболевание чревато развитием осложнений, многие из которых крайне опасны для организма. Итак, среди них такие угрожающие жизни состояния как:
- Менингит. Этим термином называют воспалительный процесс, который поражает оболочки мозга (как головного, так и спинного). При этом развивается глухота, слабоумие, эпилепсия, гидроцефалия. Причину менингита при гайморите легко понять, если вспомнить, что носовые пазухи сообщаются не только между собой, но и с полостью черепа;
- Энцефалит – тяжелое состояние, связанное с поражением головного мозга. Проявляется в виде судорожного синдрома, который может приводить к прогрессирующей потере памяти и снижению интеллектуальных способностей;
- Тромбоз мозговых синусов – закупорка кровяным сгустком сосудов, расположенных в основании черепа на нижней поверхности головного мозга. Наиболее часто патологическим процессом поражается кавернозный (пещеристый) синус. Проявляется данное патологическое состояние нарастающей головной болью, неукротимой рвотой, тошнотой, выпячиванием кнаружи глазных яблок (т.н. экзофтальм), отеком и интенсивной синюшностью век;
- Сепсис – это генерализованное бактериальное заражение крови, которое вызвано массивным поступлением микроорганизмов из носовых пазух. Лечить данную патологию крайне сложно, летальность при ней очень высока.
Как предотвратить гайморит?
Для того, чтобы не допустить развития данного заболевания, необходимо пользоваться приведенными ниже правилами:
- своевременно лечите инфекционные заболевания. Не допускайте перехода их в хроническую форму;
- не назначайте сами себе антибактериальную терапию. Это приведет к формированию устойчивости у микроорганизмов;
- не стоит отменять антибактериальные средства при первом улучшении самочувствия, поскольку в дальнейшем состояние может ухудшиться;
- не пренебрегайте своевременным визитом к стоматологу;
- в холодное время года не забывайте про ношение шапки, шарфа, а также куртки с высоким воротником;
- при занятиях спортом в прохладную погоду надевайте шапку;
- закаливайтесь;
- регулярно бывайте на свежем воздухе;
- при выраженном насморке не стоит слишком сильно высмаркиваться. Это не только может привести к повреждению сосудов носа, но и вызвать осложнение в виде отита. Помимо этого происходит заброс содержимого полости носа в гайморову пазуху.
Эффективна ли народная медицина при гайморите?
Воспаление верхнечелюстной пазухи – это, как правило, хронический процесс, протекающий с периодами обострений и ремиссий. Поэтому многие пациенты в состав лечения дополнительно включают народные средства, чтобы усилить (или иногда полностью заменить) действие лекарственных препаратов. Однако в данном случае необходимо помнить следующее:
Не существует каких-либо лекарственных растений, которые могли бы полностью заменить антибактериальный препарат.
Далеко не всегда настои и отвары, приготовленные по р