Смертность от кори 2016

Общие сведения
Корь является крайне заразной тяжелой болезнью вирусного происхождения (индекс контагиозности приближается к 100 %).
Корь — одна из основных причин смерти среди детей раннего возраста, даже несмотря на наличие безопасной вакцины, почему в довакцинальную эру корь называли «детской чумой».
Вирус передается воздушно капельным путем при кашле и чихании и при тесных личных контактах. Вирус остается активным в воздухе или на инфицированных поверхностях в течение 2 часов. Он может быть передан инфицированным человеком приблизительно за 4 дня до появления у него сыпи и в течение 4 дней после ее появления. С 5-го дня высыпаний больной считается незаразным.
Вспышки кори могут принимать форму эпидемий, которые приводят к смертельным исходам, особенно среди детей раннего возраста, страдающих от недостаточности питания.
Вероятность заболеть
Если человек, ранее корью не болевший и не привитый, будет контактировать с больным корью – вероятность заболеть чрезвычайно высока. Для этой инфекции характерна почти 100% восприимчивость.
Невакцинированные дети раннего возраста подвергаются самому высокому риску заболевания корью и развития осложнений, включая смертельный исход. Невакцинированные беременные женщины также подвергаются риску.
Симптомы и характер протекания заболевания
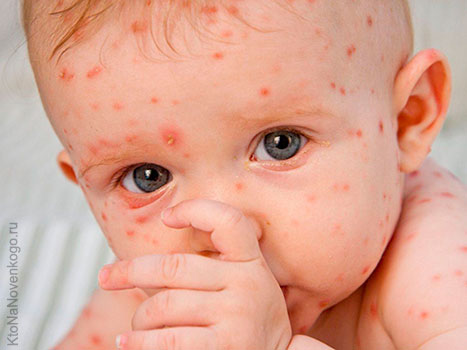
Первым признаком кори обычно является значительное повышение температуры, которое наступает примерно через 8-14 (редко до 17 дней) дней после инфицирования и продолжается от 4-х до 7 дней. На этой начальной стадии могут появляться насморк, кашель, покраснение глаз и слезотечение, а также мелкие белые пятна на внутренней поверхности щек. Через несколько дней появляется сыпь, обычно на лице и верхней части шеи. Примерно через 3 дня сыпь распространяется по телу и, в конечном итоге, появляется на руках и ногах. Она держится 5-6 дней и затем исчезает. В среднем, сыпь выступает через 14 дней (от 7 до 18 дней) после воздействия вируса. Сыпь состоит из мелких папул, окруженных пятном и склонных к слиянию (в этом её характерное отличие от краснухи, сыпь при которой не сливается).
Обратное развитие элементов сыпи начинается с 4-го дня высыпаний: температура нормализуется, сыпь темнеет, буреет, пигментируется, шелушится (в той же последовательности, что и высыпания). Пигментация сохраняется 1—1,5 недели.
Осложнения после перенесенного заболевания
Большинство смертельных случаев кори происходит из-за осложнений, связанных с этой болезнью.
В 30% случаев корь приводит к осложнениям. Чаще всего осложнения развиваются у детей в возрасте до пяти лет или у взрослых людей старше 20 лет. Самые серьезные осложнения включают слепоту, энцефалит (воспалительные изменения вследствие коревой инфекции, приводящие к отеку вещества головного мозга), тяжелую диарею и связанную с ней дегидратацию, отит, первичная коревая, вторичная бактериальная пневмония.
Риску развития тяжелых осложнений подвергаются также инфицированные женщины во время беременности, сама беременность может заканчиваться самопроизвольным абортом или преждевременными родами.
Смертность
По оценкам, в 1980 году, до широкого распространения вакцинации, произошло 2,6 миллиона случаев смерти от кори.
В 2013 году в глобальных масштабах произошло 145 700 случаев смерти от кори — почти 400 случаев в день или 16 случаев в час. В 2014 году в глобальных масштабах произошло 114 900 случаев смерти от кори — почти 314 случаев в день или 13 случаев в час.
Среди групп населения с высокими уровнями недостаточности питания и при отсутствии надлежащей медицинской помощи до 10% случаев кори заканчиваются смертельным исходом.
Особенности лечения
Тяжелых осложнений кори можно избежать при поддерживающем лечении, которое обеспечивает хорошее питание, надлежащее поступление жидкости и лечение дегидратации с помощью рекомендуемых ВОЗ регидратационных растворов. Эти растворы возмещают жидкость и другие важные микроэлементы, которые теряются при диарее и рвоте.
Специфических противовирусных препаратов для лечения кори не существует!
Для лечения глазных и ушных инфекций и пневмонии следует назначать антибиотики. Все дети в развивающихся странах, которым поставлен диагноз кори, должны получить 2 дозы добавки витамина А с интервалом в 24 часа. Это лечение позволяет восстановить низкие уровни содержания витамина А, наблюдаемые во время кори даже среди детей, получающих надлежащее питание, и может помочь предотвратить поражения глаз и слепоту. Как показывает опыт, добавки витамина А способствуют уменьшению числа случаев смерти от кори на 50%.
Симптоматическое лечение включает отхаркивающие средства, муколитики, противовоспалительные аэрозоли для облегчения воспалительных процессов дыхательных путей. В случае развития пневмонии или других бактериальных осложнений при кори показаны антибиотики, в тяжёлых случаях крупа используются кортикостероиды.
Детям, болеющим корью, не рекомендуется принимать аспирин, аспирин может привести к развитию синдрома Рея (печеночная энцефалопатия вплоть до развития глубокой комы вследствие приема ацетилсалициловой кислоты на фоне вирусной инфекции). Для борьбы с лихорадкой и болью можно использовать ибупрофен и парацетамол.

Эффективность вакцинации
По оценкам ВОЗ, в 1980 году, до широкого распространения вакцинации, произошло 2,6 миллиона случаев смерти от кори. В 2014 году около 85% всех детей в мире получили одну дозу противокоревой вакцины в течение первого года жизни в ходе оказания регулярных медицинских услуг, по сравнению с 73% в 2000 году.
Ускоренные мероприятия по иммунизации оказали значительное воздействие на снижение смертности от кори. В 2000-2014 гг. вакцинация от кори предотвратила, по оценкам, 17,1 миллиона случаев смерти. Глобальная смертность от кори снизилась на 75% — с 544 200 случаев смерти в 2000 году до 114 900 случаев в 2014 году, сделав вакцину от кори одним из наиболее выгодных достижений общественного здравоохранения.
Вакцины
Вакцина против кори впервые была создана в 1966 году. Противокоревую вакцину часто объединяют с вакцинами против краснухи и/или свинки в странах, где эти болезни представляют проблемы. Она одинаково эффективна как в виде моновакцины, так и в виде комбинированного препарата.
Подробнее о вакцинах
Последние эпидемии
- В 2011-2012 гг. ситуация по кори ухудшилась в 20 субъектах РФ, в основном, за счет завозных случаев. Это связано с неблагополучием в Европейском регионе, откуда прибывал основной поток инфицированных. Так, в 2011 г. в Европе зафиксировано более 30 000 случаев кори, только во Франции — 15 000 с 714 случаями пневмонии, 16 — энцефалита и 6 —летального исхода. Показатель заболеваемости корью в РФ составил в 2011 г. 4,4, в 2012 г. — 14,9 на 1 млн (2123 случая в 2012 г.); болели чаще всего непривитые: из 1779 случаев кори с известным прививочным статусом не получили ни одной дозы вакцины 1290 человек (73%), из них 465 детей в возрасте 1-4 лет.
- Вспышки кори в странах Европы и США происходят также, в основном, из-за низкого охвата вакцинацией, в т. ч. под влиянием антипрививочного лобби. В Англии снижение охвата вакцинацией до 80% из-за боязни аутизма привело к возникновению более 1000 случаев кори. В США, где статус элиминации кори был достигнут в 2002 г., в 2011 г. зафиксировано 17 вспышек заболевания. 65% заболевших не имели прививки против кори: как правило, по «философским» и религиозным мотивам.
- За лето 2013 года в Нидерландах было выявлено 1226 случаев кори, при этом 82 заболевшим понадобилась госпитализация. В 14% случаев корь осложнилась другими заболеваниями, в том числе энцефалитом и пневмонией. Вспышка возникла в одной из протестантских школ, а затем распространилась по всей стране.
Исторические сведения и интересные факты
Заболевание известно на протяжении двух тысячелетий. Первое описание болезни сделал арабский врач Разес. В XVII веке — англичанин Сиденгам и француз Мортон, однако только в XVIII веке корь выделили как самостоятельное заболевание. Впервые вирус был выделен в 1967 году, а в 1969 году удалось доказать, что именно корь является причиной склерозирующего панэнцефалита. В 1919 году впервые была произведена сыворотка для лечения кори.
Источник
По оценке ВОЗ, 135 000 скончались от кори в 2015 году. Почти все случаи летального исхода отмечены в странах с низким уровнем дохода, жертвами заболевания становятся дети младше 5 лет.
Последствия кори
В странах с высоким уровнем дохода большинство людей, зараженных корью выздоравливают в течение двух-трех недель, уровень смертности – низкий. Однако, в развивающихся странах уровень смертности может составлять от 1 до 15 %, достигая 20 % в тех районах, где люди наиболее уязвимы.
Смерть обычно наступает ввиду осложнений, таких как тяжелая форма острого респираторного заболевания, непрекращающаяся диарея, истощение и энцефалит (воспаление головного мозга).
Масштабные кампании по вакцинации значительно снизили число случаев заболевания корью и летальных исходов. По оценкам, с 2000 по 2015 год, удалось избежать около 20,3 миллионов смертей, в этот же период, благодаря наращиванию усилий в области вакцинации, годовая смертность уменьшилась приблизительно на 75 процентов.
Тем не менее, большое число людей по-прежнему уязвимы для заболевания, особенно в странах со слабой системой здравоохранения, где вспышки заболевания происходят чаще, а доступ к медицинской помощи ограничен.
Больше информации: материал ВОЗ по кори
Факты о кори
- Передача вируса: Вирус кори – высокозаразный, заболевание передается, когда больной корью чихает или кашляет, при близком контакте с вирусоносителем, прямом контакте с выделениями из носа или горла.
- Признаки и симптомы: Спустя 10-12 дней после инфицирования у больного наблюдается повышение температуры тела, насморк, кашель, покраснение глаз, слезотечение, на начальной стадии заболевания также могут появиться небольшие светлые пятна на щеках . Спустя несколько дней возникает сыпь, как правило на лице и на верхней половине шеи. В течение трех дней сыпь распространяется по всему телу, достигая конечностей.
- Диагностика: Диагностику пациентов с подозрением на корь проводят на основе клинических симптомов, окончательный диагноз подтверждают лабораторные анализы на антитела к кори.
- Лечение: Специального лечения, которое способно остановить заболевание, не существует; однако, поддерживающая терапия, включающая хорошее питание, достаточное потребление жидкости и лечение обезвоживания может помочь избежать серьезных осложнений. Дополнительный прием витамина A может помочь избежать поражения глаз и слепоты у детей .
Деятельность MSF
Вспышки кори распространены в тех местах, где люди вынуждены жить в антисанитарных условиях, таких, как лагерь беженцев или в ситуации, где график плановых вакцинаций был нарушен.
Вакцинация – лучшее средство защиты от кори; даже после того, как болезнь начала распространяться, все еще возможно сократить число случаев заболевания и смерти.
Сложность заключается в том, что для предотвращения новых вспышек заболевания, требуется провести вакцинацию по меньшей мере 95 процентов населения.
Чрезвычайно высокие показатели смертности во время эпидемии кори в регионе Катанга в ДРК в 2015 году показывают насколько опасным может быть заболевание для населения, имеющего ограниченный доступ к медицинской помощи и где вирус кори дополняется недоеданием и другими заболеваниями, такими, как малярия.
Эпидемия кори вспыхивает в Катанге каждые несколько лет по причине дефицита медицинской помощи в отдаленных уголках региона и недостаточной плановой вакцинации.
В 2015 команды MSF провели вакцинацию и оказали поддержку в лечении малярии в свыше 100 медицинских пунктах по всему региону– более 962,000 детей были привиты от кори, 30 000 заболевшим была оказана лечебная помощь.
В том же году MSF провела вакцинацию сотен тысяч человек в Либерии, Пакистане, Южном Судане и Судане в связи со вспышкой эпидемий в этих регионах.
В начале 2016 года, MSF поддержала кампанию по вакцинации против кори в лагерях для беженцев в Кале и Дюнкерке (Франция) после того, как корь была обнаружена у троих человек в лагере «Джунгли» в Кале.
В том же году MSF провела кампанию по вакцинаци в возрасте от 6 недель до 15 лет в греческом лагере для беженцев «Эллинико»; против кори были привиты 950 детей, также прививки были сделаны против столбняка, коклюша, гриппа, полиомелита, гепатита Б и некоторых форм пневмонии.
Во время вспышек заболевания в 2016 году, MSF вакцинировала от кори 869,100 человек.
Источник
МОСКВА, 30 января. /ТАСС/. Показатель заболеваемости корью в регионах России составил 1,73 на 100 тыс. населения в 2018 году, что более чем в три раза выше уровня 2017 года, сообщили в среду журналистам в пресс-службе Минздрава России.
Ранее в пресс-службе Роспотребнадзора сообщили, что в школах 1434 и 1797 в Москве были зафиксированы два очага кори. Там организованы противоэпидемические мероприятия и медицинские осмотры, введен карантин. Также более 50 человек болеют корью во Владимирской области, в том числе 39 детей, все они проживают в цыганском таборе на территории села Сновицы. Роспотребнадзор также неоднократно сообщал о тревожно высокой заболеваемости корью в странах, граничащих с Россией, в том числе на Украине.
«В 2018 году показатель заболеваемости корью составил 1,73 на 100 тыс. населения (2017 год — 0,5). Зарегистрировано 2 тыс. 538 случаев кори в 66 регионах страны (в 2017 году — в 54). Летальных случаев от кори не было», — говорится в сообщении.
По данным Минздрава, «большинство случаев кори связаны с завозом инфекции из-за рубежа, что подтверждается углубленными молекулярно-генетическими исследованиями».
В пресс-службе отметили, что самые низкие показатели заболеваемости корью наблюдались в РФ в период с 2007 по 2011 год благодаря высокому уровню охвата населения профилактическими прививками. «Был достигнут критерий ВОЗ по заболеваемости корью в период элиминации — менее одного случая кори на 1 млн населения», — отмечается в сообщении.
Повышение охвата вакцинацией
По данным Минздрава, из-за высокого, почти стопроцентного риска заражения корью, наибольшее число заболевших приходится на тех, кто не был привит. «Наибольшая доля заболевших корью приходится на лиц, не привитых против кори или не имевших сведений о прививках (свыше 90%). В возрастной структуре заболевших корью остается высокой доля детей — 55,4%, среди которых также 90% составляют дети, не имеющие прививок против кори», — уточняется в сообщении.
Единственным способом защиты от кори является своевременная вакцинация. С 2016 года показания к вакцинации были расширены — теперь вакцинации подлежат не только дети и молодые люди до 35 лет, но и взрослые от 36 до 55 лет, относящиеся к группам риска — медики и педагоги, работники организаций торговли, транспорта, коммунальной и социальной сферы.
Вакцинация проводится отечественным препаратом за счет средств бюджета. На формирование поствакцинального иммунитета необходимо в среднем около двух недель. «Вместе с тем, необходимо сказать, что 80% случаев кори в России не имеют распространения благодаря высокой иммунной прослойке и своевременно проводимым мероприятиям», — уточнили в министерстве.
Мнение педиатров
Дети, которым ни разу не делали вакцинацию против кори или сделали ее не до конца, больше других рискуют заболеть этим вирусом. В группу риска по заболеваемости попадают также дети в возрасте до одного года. Это связано с тем, что согласно графику вакцинации, в рамках Национального календаря профилактических прививок первая вакцинация от кори проводится, когда ребенку исполнится год, вторую прививку от кори делают в шесть лет.
По словам педиатра, врача аллерголога-иммунолога Алексея Бессмертного, чаще всего корью болеют именно дети, потому что взрослые, как правило, вакцинированы, а представители более старшего поколения чаще всего переболели этим вирусом в детстве.
«В группе риска те дети, которые оказались не привиты либо по медотводам, в том числе по ложным, либо по нежеланию родителей. Дети, которые оказались не до конца привиты, подвержены в меньшей степени, они защищены более чем на 90%, но и они могут заболеть. Хотя наиболее опасно это заболевание для тех, кто не привит совсем», — добавил он.
После положенной двукратной вакцинации заболеть корью практически невозможно. Врач отметил, что у вакцинированных людей вырабатывается, как правило, стойкий и длительный иммунитет. «Если люди заболеют вакцинированные, корь протечет легко, часто в стертой, митигированной форме и без осложнений», — пояснил он.
По словам заведующей кафедрой поликлинической педиатрии им. академика А.Ф. Тура, педиатра Марии Ревновой, заболевание корью может привести также к таким тяжелым осложнениям, как менингит, миокардит, а в запущенных случаях — к полному поражению всех органов. В некоторых случаях может развиться эпилептический синдром. Есть также научные гипотезы о том, что заболевание корью может иметь отдаленные последствия для здоровья.
«После кори, есть такая теория, что остается так называемый медленный вирус, вот одна из причин — это корь, после которой развивается рассеянный склероз, то есть заболевания, демиелинизирующие заболевания нервной системы», — рассказала Ревнова. В результате демиелинизирующих заболеваний происходит разрушение миелиновых оболочек нейронов, что ухудшает проводимость сигналов в них. Клинические проявления таких заболеваний могут включать частичный или полный паралич, тремор конечностей, нарушение глубокой и поверхностной чувствительности и другие неврологические симптомы.
Источник
Из-за неблагоприятной ситуации вокруг коронавирусной инфекции в России фактически почти в течение 2 месяцев ни дети, ни взрослые не получают защиту против кори. При этом во многих регионах России отмечаются вспышки этого крайне опасного вирусного заболевания.
За это время более 240 тыс. (прим.: учитывались данные рождаемости Росстата) годовалых детей не были вакцинированы в плановом порядке согласно НКПП из-за официальной приостановки вакцинации в период с конца марта по конец апреля.
Только с середины мая регионы России постепенно возобновляют плановую вакцинацию детей; в некоторых – с июня; в других – сроки снятия ограничения по иммунизации еще не ясны. Для взрослых приостановка вакцинации продолжается до сих пор.
Эксперты бьют тревогу в отношении снижения охватов вакцинации против кори.
Неблагоприятная эпидемиологическая ситуация по кори представляет большую угрозу как для детей, так и для взрослых. Поэтому вакцинация взрослых сейчас также крайне актуальна.
Как развивалась ситуация с приостановкой плановой вакцинации в РФ
- 25 марта, согласно письму № 02/5067-2020-23 Роспотребнадзора России по причине распространения коронавирусной инфекции была приостановлена плановая вакцинация взрослых.
- 14 апреля Минздрав России направил в регионы письмо №15-2/И/2-4706, согласно которому субъекты РФ должны были оценивать принять решение о приостановке или продолжении плановой вакцинации детей и подростков в зависимости от эпидемической ситуации. При этом не даны параметры оценки тяжести этой самой ситуации. Следом 16 апреля официальный представитель Минздрава России сообщил о рекомендации ведомства приостановить плановую вакцинацию в регионах России.
- Только 24 апреля после развернувшейся дискуссии в медиапространстве, где эксперты-врачи подчеркивали необходимость возобновления плановой вакцинации, прежде всего детей, Минздрав России выпустил методические рекомендации «Особенности клинических проявлений и лечения заболевания, вызванного новой коронавирусной инфекцией (COVID-19) у детей», согласно которым плановую вакцинацию детей разрешили.
Корь в России – вспышки продолжаются
- Вспышки кори зафиксированы в 2019 — начале 2020 года в регионах России. В мае сообщалось, что, по данным местного Роспотребнадзора, в Рязанской области в 34(!) раза выросла заболеваемость корью.
- В мае текущего года сообщалось о вспышке в Оренбурге (14 случаев).
- В конце апреля 2020 года сообщалось о вспышке кори в Ленинградской области (Тосно). Там корью заразилось 16 человек. Всего с начала года в Санкт-Петербурге зафиксировано 46 случаев кори, по данным местного Роспотребнадзора.
- В феврале 2020 года Роспотребнадзор Тамбовской области сообщал об осложнении эпидемиологической ситуации по кори в регионе. В 2019 году там была зафиксирована вспышка – 53 человека заразились.
- В Москве школы в начале года некоторые закрывались на карантин по кори. В январе Роспотребнадзор Москвы заявил о вспышках в 2-х московских школах (В ГБОУ СОШ 1434 и ГБОУ СОШ 1797)
- В январе 2020 года, по данным Минздрава Якутии, зарегистрировано 73 случая заболевания корью, в том числе, 21 ребенок.
По словам руководителя отдела профилактики инфекционных заболеваний ФГБУ «Детский научно-клинический центр инфекционных болезней» ФМБА России, д.м.н., профессора Сусанны Харит если не проводить вакцинацию ситуация с корью в стране может ухудшиться. Помимо того, что корь, перенесенная в любом возрасте – опасное заболевание, переболев этой инфекций, у человека резко снижается иммунитет, пропадает ранее приобретенный иммунитет по отношению к возбудителям других инфекционных заболеваний. Это приводит к увеличению заболеваемости и смертности от других инфекций в течение 2-3 лет у переболевших корью.
С 2017 года отмечается рост кори во всем мире – это чрезвычайно актуальное заболевание, оно снова уносит жизни. Проблема с корью может усугубиться. Например, в США за месяцы пандемии коронавируса резко снизился охват иммунизацией против кори и медики высказывают озабоченность, что впереди может быть очередной подъем заболеваемости корью. Поэтому как только будет возможность, мы должны особое внимание уделить «догоняющей» иммунизации, привить тех, кто не был привит против вакциноуправляемых инфекций – в первую очередь это касается кори и полиомиелита, считает ВОЗ. Возможность «закрыть ворота кори», по образному обращению ВОЗ, абсолютно реальна. Для этого необходимо лучше вакцинировать и понимать, что вакцины против кори, как моновалентные, так и комбинированные, доказали свою эффективность и безопасность более, чем за полвека их применения. Актуальность комбинированных вакцин сейчас высока, поскольку они позволяют защитить сразу от трех инфекций – кори, паротита, краснухи одним уколом.
Взрослым нужна защита от инфекций – от кори, а также краснухи и паротита (свинки), если они не болели, не были двукратно привиты, не помнят этого. Если число незащищенных против кори в популяции превышает 10%, то возникают вспышки этого заболевания.
Но даже у привитых иммунитет с возрастом может снижаться. Для взрослых эти детские заболевания представляют высокую опасность: краснуха особенно опасна для беременных из-за риска пороков у плода, а паротит может вызвать менингит, глухоту привести к диабету, мужскому бесплодию, у женщин – к тяжелым видам артрита, а в первом триместе беременности к выкидышам. Заболеваемость паротитом в нашей стране тоже, к сожалению, растет. Заболеваемость краснухой у нас единичная и наша страна получила сертификат ВОЗ, как страна, свободная от этой инфекции. В 2015 году мы должны были получить такой сертификат и в отношении кори, но вместо этого заболеваемость стала расти. Корь может проявляться тяжелой вирусной пневмонией, поражением мозга в виде энцефалита, вызывать прогрессирующее заболевание нервной системы.
Во время пандемии коронавируса в мире ситуация с корью обострилась в связи с сокращением или приостановкой вакцинации во многих странах.
Это чревато возвращением вспышек кори, зафиксированных в 2018-2019 г.г.
- 25 мая ВОЗ и ЮНИСЕФ заявили, что с марта 2020 года, в разгар пандемии коронавирусной инфекции в мире около 80 млн грудных детей по всему миру могут остаться без прививок. С начала марта программы вакцинации были сокращены или прерваны в 68 странах мира.
- Дети рискуют остаться без прививок от дифтерии, кори, менингита и тифа. ВОЗ призывает возобновить вакцинацию детей в полном объеме, а ЮНИСЕФ просит открыть воздушное пространство для перевозки жизненно необходимых вакцин.
- В конце апреля ВОЗ и ЮНИСЕФ выпустили заявление, предостерегая о возможном возвращении вакциноуправляемых инфекций, если страны не возобновят программы плановой иммунизации детей. Особое внимание ВОЗ обращает внимание на корь. Большинство погибших, как и ранее, – дети в возрасте до 5 лет. В 2019 году в результате образовавшихся пробелов в иммунизации кори более 100 тысяч человек всех возрастов в Европе заразились корью.
Эксперты:
- Руководитель отдела профилактики инфекционных заболеваний ФГБУ «Детский научно-клинический центр инфекционных болезней» ФМБА России, д.м.н., профессор Сусанна Харит
- Главный внештатный эпидемиолог Минздрава России Николай Брико
- Д.м.н, профессор, заведующий кафедрой инфекционных болезней Института повышения квалификации ФМБА России Владимир Никифоров
- Соучредитель и директор АНО «Коллективный иммунитет», биолог, автор блога ninavaccina Антонина Обласова
- Д.м.н., профессор, лаборатория иммунопрофилактики ФБУН «Центральный НИИ эпидемиологии» Роспотребнадзора, кафедра эпидемиологии медико-профилактического факультета послевузовского профессионального образования Московской медицинской академии им. И.М.Сеченова Ирина Михеева.
- Профессор, доктор медицинских наук, заведующий лабораторией вакцинопрофилактики и иммунотерапии аллергических заболеваний НИИ вакцин и сывороток им И. И. Мечникова РАМН Михаил Костинов.
Возможные вопросы к экспертам:
- Какой охват вакцинации против кори в России? Среди детей и взрослых? И какой охват является достаточным для выработки популяционного иммунитета?
- Нужно ли ревакцинироваться против кори во взрослом возрасте? Когда?
- Грозят ли России скорые вспышки кори после борьбы с коронавирусной инфекции, ведь во многих регионах вакцинация детей была приостановлена или выполняется не в полном объеме, а для взрослых плановые прививки вовсе отменены?
- Так ли безопасны другие детские инфекции для взрослых, как краснуха и паротит?
Источник