Современная фармакотерапия бронхиальной астмы
Лекция для больных: «Фармакотерапия бронхиальной астмы».
В самом начале лекции хотелось бы напомнить Вам, что бронхиальная астма, возникнув однажды, приобретает хроническое течение, то есть не может быть излечена. При лечении любого хронического заболевания, и особенно БА задача врача и пациента вместе добиться контроля над болезнью, то есть длительных и стойких ремиссий, путем подбора адекватной терапии. Причем подбор терапии должен быть строго индивидуальным: не существует двух пациентов с однотипной схемой лечения. Успешное лечение заболевания возможно только при сочетании высокого уровня знаний врача, осведомлённости пациента и соблюдении им рекомендаций, данных врачом.
Как вы уже знаете, в основе бронхиальной астмы лежит хроническое воспаление в бронхиальном дереве, которое приводит:
· к спазму мускулатуры бронхов, за счет чего происходит уменьшение просвета бронхов.
· к отечности слизистой оболочки бронхов, что так же суживает просвет дыхательных путей
· к образованию большого количества густой вязкой слизи.
Все эти изменения ведут к затруднению прохождения воздуха по воздухоносным путям, что больной ощущает как удушье.
Лечение бронхиальной астмы должно быть направлено на борьбу с перечисленными выше механизмами, которые формируют клиническую картину заболевания.
Для снятия спазма мускулатуры бронхов используются индивидуальные карманные ингаляторы (дозированный аэрозоль), при нажатии на которые из мундштука вылетает лекарство в виде мелких капель – аэрозоля. В таком виде препарат попадает непосредственно в бронхиальное дерево, что позволяет ему быстро действовать, снимая приступ удушья, а также в незначительной степени оказывать воздействие на другие органы и системы организма. Лекарственные вещества способны расширить бронхи путём воздействия на рецепторы, находящиеся в дыхательных путях. Рецепторы – это сложные структуры, которые находятся на поверхности клеток и первыми реагируют на различные (как положительные, так и отрицательные воздействия). При воздействии бронхорасширяющих веществ на рецепторы бронхов происходит расслабление их мускулатуры, устраняется затруднение дыхания.
Однако многим известно, что применение таких препаратов, как беротек вызывает ощущение дрожи, повышение давления, приступы сердцебиения. От чего же это возникает? При развитии бронхиальной астмы ведущая роль принадлежит адренорецепторам, которые находятся как в бронхах, так и в сердце и сосудах. Воздействие данных препаратов на оба вида рецепторов и определяет их побочные эффекты. Применение препаратов, воздействующих как на рецепторы бронхов, так и на рецепторы сердца противопоказано пациентам, имеющим сопутствующие сердечно-сосудистые заболевания. Кроме беротека, к данной группе препаратов относят новодрин, изопреналин, орципреналин и др.
К одним из самых безопасных бронхорасширяющих препаратов относится сальбутамол (вентолин). Его влияние на частоту сердечных сокращений в 7-10 раз меньше, чем у беротека. Бронхорасширяющий эффект развивается через 4-5 минут и достигает максимума через час. Длительность действия препарата составляет 4-5 часов. Существуют формы для приема внутрь и внутримышечного введения.
Большую активность, чем сальбутамол имеет другой бронхорасширяющий препарат – беротек. Однако особенности химической структуры определяют высокую частоту нежелательных эффектов.
Тербуталин выпускается в виде порошкового ингалятора. Его эффективность и побочные эффекты практически не отличаются от сальбутамола.
В конце 80-х годов созданы бронхорасширяющие препараты, длительность действия которых достигает 12 часов, что позволяет добиться хорошего эффекта при применении его два раза в день. Однако особенность строения определяет большее время до наступления максимального эффекта. Поэтому эти препараты не предназначены для купирования приступа удушья, а служат для профилактики их возникновения.
В виде таблеток в аптечной сети можно встретить препарат фирмы «Глаксо» – вольмакс. Эффективность его приема 2 раза в сутки оказывается выше приема сальбутамола 4 раза в день.
В нашей стране разработан аналогичный препарат – сальтос. Его рекомендуют принимать по 1 таблетке 2 раза в день для постоянного приема или по 1 таблетке на ночь для профилактики ночных приступов удушья.
Ингаляционные формы бронхорасширяющих препаратов длительного действия представлены формотеролом и сальметеролом (серевент), длительность действия которых достигает 12 часов. Особенности строения препаратов позволили свести к минимуму нежелательные реакции, особенно со стороны сердечно-сосудистой сисемы.
Отдельно необходимо остановиться на препарате атровент (тровентол, трувент), который не способен оказывать быстрого бронхорасширяющего эффекта, тоесть неэффективен при приступе удушья. Для чего же он нужен?
Применение атровента 4 раза в день по 2 вдоха в течение длительного времени позволяет добиться постоянного расслабления мускулатуры бронхов, на этом фоне использование сальбутамола, беротека становится более эффективным. Кроме того, атровент не оказывает влияния на сердце и не противопоказан пациентам с сердечно-сосудистыми заболеваниями.
Широкое распространение получил препарат беродуал, в котором скомбинированы атровент и беротек. Такая комбинация позволила избежать нежелательных эффектов беротека в чистом виде и добиться усиления эффективности терапии, благодаря различным механизмам действия атровента и беротека.
Важным является вопрос о частоте использования бронхорасширяющих дозированных аэрозолей в течение суток. Суточная потребность в бронхорасширяющих средствах напрямую зависит от активности воспалительного процесса в бронхиальном дереве: чем меньше выражено воспаление, чем меньше приступов удушья возникает, тем меньше потребность в бронходилататорах. Если за сутки больной нуждается в ингаляторе более 4-5 раз, значит терапия, направленная на снижение воспаления в бронхах недостаточна и нуждается в коррекции.
Необходимо отметить, что в большом проценте случаев неэффективность применения дозированных аэрозолей обусловлена неправильным их применением. Это связано как с состоянием «паники» при приступе удушья, так и с неосведомлённостью пациентов.
При применении индивидуальных карманных ингаляторов необходимо помнить основные принципы их использования.
1. Встряхнуть балончик несколько раз, что позволяет получить аэрозоль с однородными частицами.
2. Снять защитный колпачок с мундштука.
3. Взять ингалятор балончиком вверх.
4. Сделать глубокий спокойный выдох.
5. Плотно обхватить мундштук губами
6. Вначале вдоха нажать на балончик ингалятора, продолжая вдох максимально глубоко. При одном нажатии на балончик в бронхи попадает одна доза препарата.
7. На высоте вдоха задержать дыхание на 2-3 секунды. Это позволит лекарству осесть на стенки бронха.
8. Спокойно выдохнуть через нос.
Нельзя при одном вдохе пытаться вдохнуть две дозы препарата. Это не ускорит бронхорасширяющий эффект, может вызвать дополнительный кашель, не позволит сделать полноценного вдоха, что в конечном итоге приведёт к лишней трате препарата и замедлит положительный эффект от ингаляции.
Многие пациенты жалуются на невозможность синхронного нажатия клапана с началом вдоха. Это значительно снижает эффективность применяемого лечения. Для улучшения процесса попадания аэрозоля в дыхательные пути используют спейсеры, которые представляют собой резиновый резервуар с отверстием для ингалятора и мундштуком. Необходимое количество доз впрыскивается в спейсер, пациент через мундштук вдыхает лекарство за 3-4 вдоха.
Мы коснулись использования ингаляционной формы препаратов, расширяющих бронхи. Однако существует большое количество средств в виде таблеток, порошков, микстур. Целью их применения является поддержание постоянных концентраций в крови бронхорасширяющего вещества. Наиболее известны из них эуфиллин, теофедрин, антастман. Большим достижением современной фармакологии явилось получение теофиллина длительного действия (12 часов после однократного приема). Различные компании продают его под различными названиями: теопек, теотард, ретафилл, дурофиллин, тео-дур, вентакс и многие другие.
Ещё более удобными в применении являются препараты теофиллина, длительность действия которых составляет 24 часа. К ним относятся тео-24, унифил, дилатран, эуфилонг, филоконтин.
Некоторые из этих препаратов имеют форму порошка и продаются в капсулах. Капсулы нельзя открывать или жевать. При использовании препаратов данной группы, особенно пролонгированных форм, необходимо строго соблюдать режим приема и прописанную врачом дозировку. При нарушении рекомендаций специалиста, а также при повышенной чувствительности к препарату возможно возникновение побочных явлений в виде болей в области желудка, приступов сердцебиения, бессонницы, дрожания рук, повышенной раздражительности.
При тяжелых обострения используется внутривенное введение бронхорасширяющих препаратов. Однако этот путь введения можно использовать только под контролем медперсонала, после назначения врача.
Описанные лекарственные средства позволяют улучшить качество жизни больных бронхиальной астмой, устраняя симптомы болезни. Однако, влияния на причину заболевания, эти препараты не оказывают.
Как было сказано выше, в основе бронхиальной астмы лежит хроническое воспаление в бронхах. Однако характер воспаления при этом особый – аллергический. Именно поэтому в основе профилактического лечения БА лежат противовоспалительные средства, обладающие противоастматическим и противоаллергическим свойствами. Они разделены на две большие группы: негормональные и гормональные противовоспалительные. Сегодня мы уделим внимание негормональным препаратам.
Одним из первых негормональных противовоспалительных препаратов был интал. Он используется уже более 30 лет. Получил его английский ученый Алтунян, который сам страдал тяжелой формой бронхиальной астмой. Интал способен предупреждать развитие воспаления в стенке бронха и устраняет его в случае начальных проявлений аллергии. Повторим ещё раз, что интал непригоден для купирования приступов бронхиальной астмы и является профилактическим препаратом. Его длительное применение снижает реакцию на аллергены, позволяет увеличить физическую активность, снизить опасность приступов удушья при контакте с холодным и влажным воздухом. Использование интала особенно показано на ранних этапах болезни: чем раньше начато лечение, тем оно эффективнее. В нашей стране интал применяется в виде порошка. Капсулу с порошком помещают в специальный ингалятор – спинхалер, где она прокалывается и пациент вдыхает порошок. Схему лечения определяет врач. Обычная доза составляет 4 капсулы в день.
Правила приема интала:
1. Перед приемом интала, особенно при обострении, необходимо вдохнуть бронхорасширяющий препарат для улучшения вдоха и гарантированного попадания интала в бронхи.
2. Из одной капсулы необходимо сделать не один, а два или три вдоха, чтобы использовать весь порошок.
3. При вдыхании порошка голову необходимо запрокинуть назад, чтобы дыхательные пути были расправлены и порошок не осел во рту и горле.
4. Если при вдыхании возникло неприятное ощущение во рту, необходимо прополоскать горло, выпить несколько глотков воды, чтобы смыть остатки порошка.
5. Действие интала начинается через несколько дней приема. При наступлении эффекта отменять прием препарат нельзя.
6. Если на фоне применения интала возникло обострение БА, то дальнейшее его применение бесполезно. Тактика лечения должна быть изменена врачом.
Если при вдыхании порошка у пациента развивается кашель, то возможно применение интала в виде дозированного аэрозоля – интал плюс. В этом комбинированном препарате кроме интала содержится сальбутамол, который расширяет бронхи. Поэтому интал плюс может быть использован и как профилактический препарат и для купирования нетяжелых приступов удушья.
Большинство больных БА знают, что часто заболевание сопровождается аллергическим насморком, аллергическим воспалением глаз, пищевой аллергией. Именно для лечения данного вида аллергии используют интал в виде глазных капель (оптикром), назального спрея (ломузол), капсулы для приема внутрь (налкром).
Значительно более выраженным противовоспалительным действием по сравнению с инталом обладает тайлед. Его эффективность сравнима с малыми дозами гормональных препаратов. Тайлед способен уменьшить проявления повышенной чувствительности бронхов, эффективно устранить мучительный сухой кашель. Кроме того, применять тайлед можно только один раз в день. Многие больные отказываются от применения тайледа из-за его неприятного вкуса. Однако в настоящее время эта проблема решена. В аптечной сети появился тайлед-минт с приятным ментоловым вкусом. Преимущество ингалятора тайлед-минт также заключается в наличии в устройстве для ингаляции синхронера, который в полтора раза улучшает доставку вещества в дыхательные пути.
Необходимо оговориться о хранении противовоспалительных препаратов, выпускаемых в виде дозированных аэрозолей. Недопустимо хранение балончика с лекарственным веществом в холодильнике, так как эффективность кропоза и тайледа снижается при охлаждении. Нельзя разбирать, прокалывать и бросать в огонь балончики, даже если они пустые. Нельзя также подвергать балончик воздействию прямых солнечных лучей.
Отдельно нужно коснуться препарата кетотифен (задитен), который существует в виде таблеток и сиропа. Он не оказывает бронхорасширяющего эффекта, но обладает антиастматическим и антиаллергическим действием. При его приеме снижается повышенная чувствительность бронхов и уменьшается потребность в бронхорасширяющих средствах. Однако особенностью применения является необходимость длительного приема(не менее 3 месяцев). При приеме кетотифена в течение первых 1-2 недель приема существует нежелательная реакция в виде снотворного эффекта. В дальнейшем этот эффект постепенно снижается и совсем исчезает. Другой особенностью при лечении является невозможность резкой отмены препарата вне зависимости от длительности применения. Отмена препарата должна быть постепенной и контролироваться врачом.
Мы неоднократно повторяли, что воспаление при бронхиальной астме носит аллергический характер. Именно поэтому иногда больным БА назначают антигистаминные препараты, которые способны прерывать аллергические реакции, возникающие при контакте с выявленным аллергеном. Всё реже используются антигистаминные средства первого поколения, имеющие массу побочных эффектов, такие как димедрол, тавегил, диазолин и др. Широкое распространение получают препараты последнего поколения, не имеющие снотворного и других нежелательных эффектов. Такие препараты как зиртек, кларитин, телфаст, ксизал, эриус и многие другие нашли свое место при атопическом варианте бронхиальной астмы.
Применение антигистаминных препаратов возможно не только в виде таблеток. В виде назального спрея для лечения сезонного аллергического ринита используется аллергодил, кромогексал. Его действие начинается через 15 минут и продолжается в течение 12 часов. Эффективность аллергодила приравнивается к действию аналогично применяемых гормональных средств. Побочные эффекты назального спрея аллергодила в виде раздражения носовых ходов, ринита, фарингита являются редкими явлениями и легко переносятся больными. В ряде случаев целесообразно использование гормональных средств интраназальных спреев (насобек, фликсоназе, назонекс, альдецин и др.)
Иногда больным с установленным видом аллергии назначают лечение методом специфической иммунокоррекции, который многие пациенты называют «уколы от астмы» и заключается в подкожном введении малых доз установленного аллергена (например пыльцу растений). В этом случае иммунный ответ пациента перестраивается таким образом, что больной перестает реагировать на вдыхаемый аллерген. Однако необходимо оговориться, что данный метод лечения показан далеко не всем пациентам и является эффективным только при определенных видах аллергии. Решение вопроса о назначении данного вида лечения должно строго контролироваться специалистом, так как может привести к серьёзным нежелательным реакциям.
Выше мы говорили об образовании в бронхах при хроническом воспалении большоко количества густой вязкой слизи. Однако применение химических лекарственных средств для борьбы с данным явлением возможно далеко не у всех пациентов. Некоторые больные знают, что при приеме ацетилцистеина, лазольвана, амбраксола возникают мощные нежелательные реакции, которые утяжеляют течение болезни, затрудняют купирование приступов удушья. Именно поэтому многие более широко используют траволечение для снижения вязкости мокроты. Выбор терапии для каждого пациента проводится врачом строго индивидуально.
Многие пациенты знают, что поводом для обострения некоторых видов бронхиальной астмы служит инфекция нижних дыхательных путей, возникающая после перенесённых простудных заболеваний. Именно в этих ситуация для лечения обострения болезни используют антибиотики. Назначение антибактериальных препаратов должно быть строго оправданным с соблюдением правил подбора и проведения антибиотикотерапии. Поэтому недопустимо самостоятельное назначение препаратов этой группы без врачебного контроля. Несоблюдение этого правила может привести не только к отсутствию эффекта от лечения, увеличению длительности обострения, но и к ухудшению течения самой болезни.
Источник
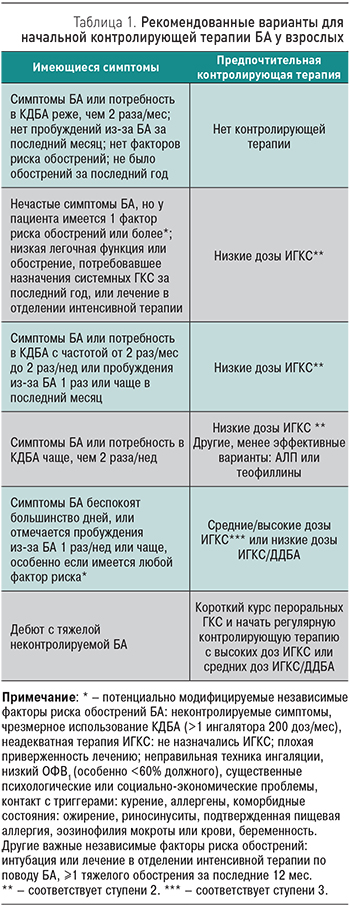
В публикации рассматриваются вопросы современной терапии бронхиальной астмы (БА). Подробно приведены основные виды фармакотерапии БА. Представлены рекомендованные варианты для начальной контролирующей терапии БА у взрослых, описаны принципы ступенчатого подхода к фармакотерапии пациентов с БА. Приведены результаты клинических исследований и мета-анализов, оценивавших эффективность комбинаций ингаляционных глюкокортикостероидов и длительнодействующих β2-агонистов. Отмечено, что большим преимуществом фиксированных комбинаций является не только их высокая эффективность в достижении контроля над симптомами БА, но и хороший комплайнс за счет соединения двух лекарственных средств в одном ингаляторе.
Бронхиальная астма (БА) относится к числу наиболее распространенных и социально значимых заболеваний человека. Так, среди взрослого населения европейских стран распространенность БА составляет 6–9%, в США – 11% [1–4]. В России распространенность симптомов БА среди взрослого населения составляет 6,9%, а число, согласно расчетным данным, достигает 7 млн человек [5–6]. Проблема усугубляется тем, что, несмотря на наличие эффективных лекарственных препаратов, до настоящего времени у большинства больных БА уровень контроля остается крайне низким. Так, в клинических исследованиях было показано, что около 60% – больные с неконтролируемой астмой [7]. Стоит отметить, что среди целого ряда причин, объясняющих подобную ситуацию (трудности в использовании ингаляторов, сложный режим их применения, побочные эффекты, цена лекарственных средств и пр.), важное значение имеют знания врача о современных режимах фармакотерапии БА. В настоящее время практическому врачу доступен целый ряд документов, регламентирующих направления фармакотерапии БА [1, 5], на анализе которых и построена настоящая публикация.
Современные цели терапии БА: 1. достижение и поддержание хорошего контроля симптомов БА в течение длительного времени; 2. минимизация рисков будущих обострений БА, фиксированной обструкции дыхательных путей и нежелательных побочных эффектов терапии.
Фармакотерапия БА включает в себя три вида препаратов:
- лекарственные средства для контроля симптомов. Применяют с целью регулярного поддерживающего лечения. Они уменьшают воспаление дыхательных путей, контролируют симптомы и редуцируют будущие риски обострений и снижения функции легких;
- препараты, купирующие симптомы БА. Назначают при возникновении симптомов затрудненного дыхания, включая периоды ухудшения и обострения БА. Использование препаратов данной группы рекомендовано также для профилактического применения перед физической нагрузкой. Уменьшение потребности в этих препаратах (а в идеале полное ее отсутствие) является важной целью и мерой успеха лечения БА;
- препараты дополнительной терапии для больных тяжелой БА. Они могут применяться, когда у пациента имеются персистирующие симптомы и/или обострения, несмотря на лечение высокими дозами препаратов для контроля симптомов.
 К препаратам базисной терапии относятся: ингаляционные глюкокортикостероиды (ИГКС) и комбинированные препараты (длительнодействующие β2-агонисты [ДДБА] + ИГКС), пролонгированные теофиллины, антагонисты лейкотриеновых рецепторов, тиотропий в ингаляторе, содержащем раствор. К препаратам, купирующим симптомы, относят β2-агонисты короткого действия (КДБА; сальбутамол, фенотерол). К средствам дополнительной терапии у больных тяжелой БА стоит отнести системные глюкокортикостероиды (ГКС) и антитела к IgE (омализумаб).
К препаратам базисной терапии относятся: ингаляционные глюкокортикостероиды (ИГКС) и комбинированные препараты (длительнодействующие β2-агонисты [ДДБА] + ИГКС), пролонгированные теофиллины, антагонисты лейкотриеновых рецепторов, тиотропий в ингаляторе, содержащем раствор. К препаратам, купирующим симптомы, относят β2-агонисты короткого действия (КДБА; сальбутамол, фенотерол). К средствам дополнительной терапии у больных тяжелой БА стоит отнести системные глюкокортикостероиды (ГКС) и антитела к IgE (омализумаб).
ИГКС, составляющие основу базисной противовоспалительной терапии БА, предотвращают развитие симптомов и обострений болезни, улучшают функциональные показатели легких. Раннее назначение ИГКС может улучшить контроль БА и нормализовать функцию легких, а также предотвратить развитие необратимого поражения дыхательных путей. В клинической практике применяют следующие ИГКС: беклометазона дипропионат, будесонид, флутиказона пропионат,
- Global Strategy for Asthma Management and Prevention. Revised 2016. www.ginasthma.com.
- Asthma in America. Доступно на: www.asthmain-america.com
- Asthma insights reality in Europe. Доступно на: www.asthmaineurope.com.
- Global Atlas of Asthma Published by the European Academy of Allergy and Clinical Immunology 2013. Доступно на: https:// www.eaaci.org
- Федеральные клинические рекомендации по диагностике и лечению бронхиальной астмы 2016. Доступно на: www.pulmonology.ru
- Chuchalin A.G., Khaltaev N., Аntonov N.S., Galkin D.V., Manakov L.G., Antonini P., Murphy M., Solodovnikov A.G., Bousquet J., Pereira M.H., Demko I.V. Chronic respiratory diseases and risk factors in 12 regions of the Russian Federation. Int. J. COPD. 2014;9:963–74.
- Chapman K., Boulet L., Rea R., Franssen E. Suboptimal asthma control: prevalence, detection and consequences in general practice. Eur. Respir. J. 2008;1(2):320–5.
- Bateman E., Boushey H., Bousquet J., Busse W., Clark T., Pauwels R., Pedersen S.; GOAL Investigators Group. Can guideline-defined asthma control be achieved? The Gaining Optimal Asthma ControL study. Am. J. Respir. Respir. Crit. Care Med. 2004:170:836–44.
- Barnes N., Jacques L., Goldfrad C., Bateman E.D. Initiation of maintenance treatment with salmeterol/fluticasone propionate 50/100 g bd versus fluticasone propionate 100 g bd alone in patients with persistent asthma: Integrated analysis of four randomised trials. Respir. Medicine. 2007;101:2358–65.
- Bateman E., Nelson H., Bousquet J., Kral K., Sutton L., Ortega H., Yancey S. Meta-analysis: Effects of Adding Salmeterol to Inhaled Corticosteroids on Serious Asthma-Related Events Ann. Intern. Med. 2008;149:33–42.
- Чучалин А.Г., Авдеев С.Н., Айсанов З.Р., Архипов В.В., Белевский А.С., Ненашева Н.М. и др. от лица Российского респираторного общества. Согласованные рекомендации по применению антихолинергического препарата длительного действия тиотропия в терапии бронхиальной астмы. Практическая пульмонология. 2015;1:56–61.
Андрей Алексеевич Зайцев, д.м.н., главный пульмонолог ФГКУ «Главный военный клинический госпиталь им. акад. Н.Н. Бурденко». Адрес: 105229, г. Москва, Госпитальная площадь, д. 3. Телефон: (499) 263-10-47. E-mail: a-zaicev@yandex.ru
Источник


