Ступенчатое лечение бронхиальной астмы gina 2014

 Бронхиальная астма (БА) это хроническое, гетерогенное, воспалительное заболевание дыхательных путей, в котором играют роль многие клетки и клеточные элементы (в том числе тучные, эозинофилы и Т-лимфоциты).
Бронхиальная астма (БА) это хроническое, гетерогенное, воспалительное заболевание дыхательных путей, в котором играют роль многие клетки и клеточные элементы (в том числе тучные, эозинофилы и Т-лимфоциты).
Хроническое воспаление обусловливает развитие бронхиальной гиперреактивности, приводящей к повторным эпизодам свистящих хрипов, одышки, чувства заложенности в груди и кашля, обычно ночью или ранним утром. Эти эпизоды обычно связаны с генерализованной бронхиальной обструкцией различной выраженности, обратимой спонтанно или под действием лечения.
Наряду с такими заболеваниями, как артериальная гипертония, ишемическая болезнь сердца, сахарный диабет, бронхиальная астма является самым частым заболеванием (данные ВОЗ). В мире астмой болеет около 300 млн человек. Экономический ущерб от болезни выше, чем от ВИЧ и туберкулеза, вместе взятых, социальный ущерб равен ущербу при диабете, циррозе печени и шизофрении. Ежегодно от астмы умирает 250 тыс. человек.
GINA
Последние годы стали прорывом в лечении и диагностике данного заболевания. И это произошло из-за появления такого документа, как GINA (Глобальная стратегия лечения и профилактики бронхиальной астмы).
Астма стала одной из первых болезней, по которой был сформирован международный консенсус, суммирующий усилия экспертов из различных стран мира. Первый вариант согласительного документа сформирован в 1993 г. и получил название GINA — Глобальная стратегия лечения и профилактики бронхиальной астмы.
В 1995 г. GINA стала официальным документом ВОЗ, особенностью которого являются динамичность и постоянное обновление в соответствии с последними научными достижениями. В последующие годы GINA много раз переиздавалась, дополняясь новыми методиками в диагностике и лечении БА.
В 2014 г. появляется новая редакция Глобальной стратегии, и это уже не руководство, как было раньше, а справочник для реальной клинической практики, основанный на доказательной медицине. Данный документ адаптирован для стран с разным уровнем развития и обеспечения. Он включает в себя набор клинических инструментов и стандартизированных результатов лечения и профилактики астмы.
В своей статье мы хотим остановиться на изменениях, появившихся в GINA 2014 и их влиянии на работу врача общей практики.
В новом документе появились следующие изменения:
- новое определение астмы, подчеркивающее ее гетерогенную природу;
- важность верификации диагноза для предотвращения как недостаточной, так и чрезмерной диагностики астмы;
- важность оценки текущего контроля и риска возникновения неблагоприятных исходов;
- комплексный подход к лечению астмы, основанный на индивидуальном подходе к пациенту (индивидуальные характеристики, модифицируемые факторы риска, предпочтения пациентов);
- подчеркнута важность приверженности терапии и правильной техники ингаляции: убедиться в этом, прежде чем увеличивать объем терапии;
- показана тактика самостоятельной коррекции терапии в рамках подготовленного ранее письменного плана.
Кроме этого, появились две ранее несуществующие главы:
- Диагностика и лечение сочетания астмы и ХОБЛ (ACOS);
- Ведение астмы у детей 5 лет и моложе.
Определение астмы
В новом определении GINA, а оно звучит в следующим образом: «астма — это гетерогенное заболевание, обычно характеризующееся хроническим воспалением дыхательных путей», астма характеризуется повторяющимися респираторными симптомами, такими как свистящие хрипы (визинг), затруднение дыхания, заложенность в груди и кашель, которые изменяются в зависимости от времени и по интенсивности, сочетаясь с вариабельным ограничением экспираторного (выдыхаемого) потока воздуха, сделан акцент на гетерогенность.
Гетерогенность астмы проявляется различными этиологическими фенотипами: бронхиальной астма курильщика, астмой, ассоциированной с ожирением, частыми обострениями, с малообратимой или фиксированной обструкцией бронхов, неэозинофильным биофенотипом астмы и др.
У пациентов с данными фенотипами с большей вероятностью будет снижен ответ на монотерапию ингаляционными кортикостероидами (ИГКС). Для них лучшей стратегией длительной терапии будет назначение комбинированной терапии (ИГКС + длительно действующие (β2 -агонисты (ДДБА) или, в качестве альтернативы, ИГКС + антилейкотриеновые препараты).
Верификация диагноза
Второе, на чем был сделан акцент в новом документе, это более четкая верификации диагноза, что поможет исключить как гипер-, так и гиподиагностику астмы. Практический врач должен выявить вариабельную респираторную симптоматику, которая поможет ему в диагностике. Это свистящие хрипы, экспираторная одышка, ощущение заложенности в груди и непродуктивный кашель.
Присутствие более чем одного из данных симптомов, вариабельность их во времени и интенсивности, ухудшение ночью или при пробуждении, провокация физическими упражнениями, смехом, контактом с аллергеном, холодным воздухом и появление (или усиление) на фоне вирусных инфекций будет свидетельствовать в пользу БА.
Данная симптоматика должна быть подтверждена функциональными тестами. В оценке обратимости бронхиальной обструкции показатели не изменились (прирост ОФВ1 на 12 % при пробе с бронходилататорами и уменьшение на 12 % при провокации), но изменились показатели вариабельности ПСВ (вместо 20 % они стали составлять > 10 %).
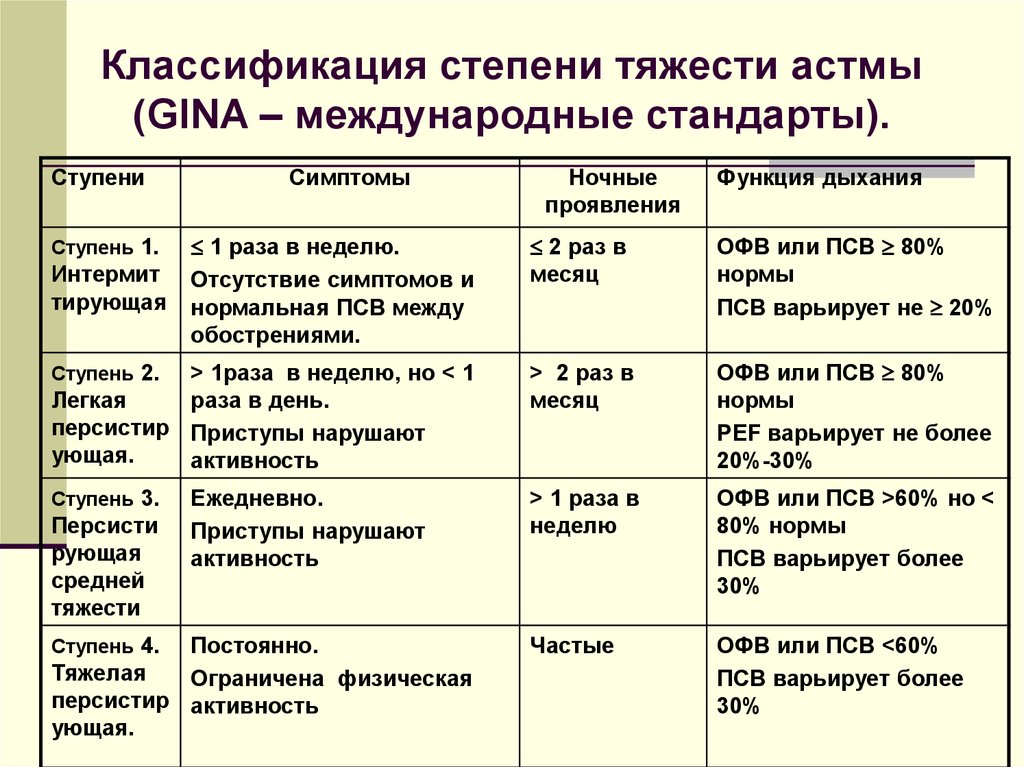
В оценке степени тяжести существенных изменений не произошло. Она ретроспективно оценивается через несколько месяцев регулярного лечения, исходя из терапии, потребовавшейся для контроля симптомов и обострений, и может меняться с течением времени.
Легкая степень тяжести: БА контролируется препаратами 1 или 2 шагов терапии (КДБА по потребности + малоинтенсивный контролирующий препарат — низкие дозы ИГКС, АЛТР или кромон).
Среднетяжелая БА контролируется применением шага 3 терапии (низкие дозы ИГКС/ДДБА).
Тяжелая астма — 4 и 5 шаги терапии, включая высокие дозы ИГКС/ДДБА для предупреждения развития неконтролируемой астмы. И если астма не контролируется, несмотря на эту терапию, надо исключить причины, препятствующие достижению контроля (неадекватная терапия, неправильная техника ингаляции, коморбидные состояния).
В связи с этим в GINA 2014 введены понятия истинной рефрактерной астмы и неконтролируемой астмы вследствие продолжающегося воздействия факторов внешней среды, сопутствующих заболеваний, психологических факторов и т.д.
К основным причинам плохого контроля относятся неправильная техника ингаляции (до 80 % пациентов), низкий комплаенс, ошибка в диагнозе, сопутствующие заболевания (риносинусит, ГЭРБ, ожирение, синдром обструктивного апноэ во сне, депрессия/тревожность), продолжающееся воздействие сенсибилизирующих или раздражающих агентов дома или на работе.
Контроль над астмой
Как и в предыдущих изданиях, в новой версии GINA большое внимание уделено контролю над астмой, но несколько изменились подходы к реализации данной задачи. Контроль астмы, по мнению международных экспертов, должен складываться из двух составляющих: контроля симптомов и минимизации будущих рисков.
«Контроль симптомов» — это оценка текущей клинической симптоматики (выраженности дневных и ночных симптомов, потребности в КДБА, ограничение физической активности).
«Минимизация будущих рисков» — оценка потенциального риска обострений, прогрессирующего нарушения легочной функции вплоть до фиксированной легочной обструкции, а также риска побочных эффектов терапии. «Будущий риск» не всегда зависим от текущего контроля симптомов, но плохой контроль симптомов увеличивает риск обострений.
Увеличивают риск: один и более обострения в течение последнего года, плохая приверженность терапии, технические проблемы с использованием ингаляторов, снижение функциональных легочных тестов (ОФВ1), курение, эозинофилия в крови.
Впервые в новой редакции Глобальной стратегии лечения и профилактики бронхиальной астмы раздел лечения астмы учитывает не только эффективность и безопасность препаратов, но и предпочтения пациентов и правильность использования ингаляций.
Эффективность ингаляционной терапии на 10 % определяется самим лекарственным препаратом, а на 90 % — правильной техникой ингаляции. Врач, назначающий лечение, должен объяснить технику ингаляций и проверить правильность её выполнения при последующих визитах.
Долгосрочные цели терапии бронхиальной астмы включают в себя:
- контроль клинических симптомов;
- поддержание нормальной физической активности, включая упражнения;
- поддержание функции внешнего дыхания на уровне, максимально приближенном к нормальному;
- предупреждение обострений;
- предупреждение побочных эффектов от назначения противоастматической терапии;
- предупреждение смертности по причине астмы.
Группы препаратов для лечения БА
Это препараты для облегчения симптомов («спасатели»), которые используются для устранения бронхоспазма и его профилактики, и препараты для базисной (поддерживающей) терапии, которые дают возможность контролировать заболевание и предупреждать его симптомы. Поддерживающая терапия должна применяться регулярно и длительно для сохранения контроля.
К препаратам для облегчения симптомов относятся
- короткодействующие β2-агонисты (КДБА),
- системные глюкокортикостероиды (СГКС) — внутрь и в/в,
- антихолинергические препараты (М-холинолитики),
- метилксантины короткого действия,
- комбинированные короткодействующие бронходилататоры (β2-агонисты + антихолинергические препараты).
Препараты, контролирующие течение БА, состоят из двух групп:
- базисные средства (ингаляционные глюкокортикостероиды (ИГКС), системные глюкокортикостероиды (СГКС), антагонисты лейкотриенов, кромоны и неодекромилы, антитела к иммуноглобулину Е)
- препараты контроля (длительно действующие β2-агонисты (ДДБА), метилксантины длительного действия, и впервые в новых рекомендациях внесен длительно действующий холинолитик в форме респимат).
В новых документах продолжает оставаться пошаговый подход к терапии бронхиальной астмы. Несколько изменился объем терапии при разных ступенях (шагах) лечения.
Первый шаг: впервые на этом этапе лечения, кроме КДБА, появились низкие дозы ИГКС (у пациентов с факторами риска).
Второй шаг: используются низкие дозы ИГКС, КДБА и, как альтернативная терапия, антагонисты лейкотриеновых рецепторов (АЛТР) и низкие дозы теофиллина.
Третий шаг: низкие дозы ИГКС плюс ДДБА, альтернатива — средние или высокие дозы ИГКС или низкие дозы ИГКС плюс АЛТР (или плюс теофиллин).
Четвертый шаг: средние или высокие дозы ИГКС плюс ДДБА, альтернатива — высокие дозы ИГКС плюс АЛТР (или плюс теофиллин).
Пятый шаг: оптимизация дозы ИГКС плюс ДДБА, aнтиEgE, АЛТР, теофиллин, ДДАХ (тиотропиум в форме респимат, низкие дозы системных ГКС). Впервые в терапии появляются немедикаментозные методы лечения (бронхиальная термопластика, высокогорная терапия).
На всех шагах применяются КДБА по потребности, и впервые на 3, 4 и 5 шагах, как альтернатива КДБА, предложены низкие дозы ИГКС плюс формотерол.
Если астма не контролируется (контроль недостаточен) на фоне текущей терапии, необходимо усилить терапию (Step Up), пока контроль не будет достигнут. Как правило, улучшение наступает в течение месяца. Если астма контролируется частично, также нужно рассмотреть возможности усиления терапии.
Если контроль астмы поддерживается (на фоне усиленной контролирующей терапии) в течение как минимум трех месяцев, то интенсивность терапии нужно постепенно снижать (step down).
Комбинации препаратов
Золотым стандартом в лечении БА начиная с 3 шага являются фиксированные комбинации ИГКС + ДДБА. Их использование более эффективно, чем прием каждого препарата из отдельного ингалятора, более удобно для больных, улучшает выполнение пациентами назначений врача (compliance), гарантирует применение не только бронходилататора, но и противовоспалительного препарата — ИГКС.
Существующие на сегодняшний день комбинации:
- флутиказона пропионат + сальметерол (серетид, тевакомб);
- будесонид + формотерол (симбикорт);
- бекламетазон + формотерол (фостер);
- мометазон + формотерол (зинхейл);
- флютиказон фуроат + вилантерол (релвар).
В GINA-2014 несколько изменена тактика при ведении больных с обострением БА Она включает рекомендации для врача:
- β2-агонист короткого действия, 4—10 впрысков через аэрозольный дозированный ингалятор + спейсер, повторять через каждые 20 минут в течение часа;
- преднизолон: у взрослых пациентов 1 мг/кг, максимум 50 мг, у детей 1—2 мг/кг, максимум 40 мг;
- кислород (если доступен): целевое насыщение 93—95 % (у детей: 94—98 %);
и памятку для пациента: быстрое увеличение дозы ингаляционного ГКС максимум до дозы, эквивалентной 2000 мкг беклометазона дипропионата.
Варианты зависят от препарата, обычно используемого для базисной терапии:
- ингаляционный ГКС: увеличить дозу минимум в два раза, возможно увеличение до высокой дозы;
- ингаляционный ГКС/формотерол в качестве поддерживающей терапии: увеличить поддерживающую дозу ингаляционного ГКС/формотерола в четыре раза (до максимальной дозы формотерола 72 мкг в день);
- ингаляционный ГКС/салметерол в качестве поддерживающей терапии: перейти на ступень вверх как минимум до более высокой дозы препарата; возможно добавление отдельного ингалятора с ГКС для достижения высокой дозы ингаляционного ГКС;
- ингаляционный ГКС/формотерол в качестве поддерживающей и симптоматической терапии: продолжить применение поддерживающей дозы препарата; увеличить дозу ингаляционного ГКС/формотерола, используемого по потребности (максимальная доза формотерола составляет 72 мкг в день).
На наш взгляд, данные рекомендации достаточно дискутабельны. Доза формотерола 72 мкг в день, по нашим наблюдениям, приводит к выраженным побочным эффектам (тремор конечностей, сердцебиение, бессонница), а применение сальметерола в период обострения вообще нерационально, так как у препарата нет эффекта короткодействующего β2-агониста.
На период обострения мы предлагаем переводить всех пациентов на небулайзерную терапию комбинированным коротким бронходилататором (беродуал) и ингаляционным КС (будесонид — небулизированный раствор) по необходимости, на короткий курс системной КС-терапии. После стабилизации состояния вновь переходить на комбинированную терапию с учетом приверженности пациента к тем или иным препаратам.
Синдром сочетания астмы и ХОБЛ (ACOS)
Синдром сочетания астмы и ХОБЛ (ACOS) характеризуется персистирующим ограничением воздушного потока с отдельными проявлениями, обычно связанными как с БА, так и с ХОБЛ.
Распространенность синдрома сочетания БА и ХОБЛ варьирует в зависимости от диагностических критериев. На него приходится 15—20 % пациентов с хроническими заболеваниями дыхательных путей.
Прогноз пациентов с признаками и астмы, и ХОБЛ хуже, чем при наличии только одного диагноза. Для данной группы больных характерны частые обострения, худшее качество жизни, быстрое снижение функции лёгких, высокая летальность, высокие экономические затраты на лечение.
Для постановки данного диагноза используется синдромальный подход (выделяют симптомы, присущие каждому из этих заболеваний).
Симптомы, характерные для астмы
- Возраст — чаще до 20 лет.
- Характер симптомов: варьируются по минутам, часам или дням; ухудшаются ночью или в ранние утренние часы; появляются во время физической нагрузки, эмоций (включая смех), воздействия пыли или аллергенов.
- Функция легких: вариабельные ограничения воздушного потока (спирометрия или пиковая скорость выдоха), функция лёгких между симптомами — нормальная.
- Анамнез заболевания или семейный анамнез: ранее диагностировалась астма, семейный анамнез астмы или других аллергических заболеваний (ринит, экзема).
- Течение заболевания: симптомы не прогрессируют; сезонная вариабельность или вариабельность год от года; возможно спонтанное улучшение или быстрый ответ на бронходилататоры или через несколько недель — на ингаляционные стероиды.
- Рентгенологическое исследование — норма.
Симптомы, характерные для ХОБЛ
- Возраст — после 40 лет.
- Характер симптомов: персистируют, несмотря на лечение; есть хорошие и плохие дни, но дневные симптомы и одышка при физической нагрузке остаются всегда; хронический кашель и продукция мокроты предшествуют одышке; они обычно не связаны с триггерами.
- Функция легких: персистирующие ограничения воздушного потока (ОФВ1/ФЖЕЛ < 0,7 в тесте с бронхолитиком).
- Функция лёгких между симптомами снижена.
- Анамнез заболевания или семейный анамнез: ранее диагностировалась ХОБЛ; интенсивное воздействие факторов риска: курение, органическое топливо.
- Течение заболевания: симптомы медленно прогрессируют (прогрессирование год от года), короткодействующие бронходилататоры приносят ограниченное облегчение.
- Рентгенологическое исследование: тяжелая гиперинфляция.
Если у пациента три и более признаков, характерных для астмы и для ХОБЛ, это очевидное доказательство синдрома сочетания астмы и ХОБЛ (ACOS).
Объем необходимых обследований при данном синдроме: тест на гиперреактивность, компьютерная томография высокого разрешения (КТВР), газы артериальной крови, диффузия газов, аллерго-обследование (IgE и/или кожные пробы), FENO, общий анализ крови с определением уровня эозинофилов.
Лечение ACOS-синдрома учитывает терапию двух составляющих (БА и ХОБЛ) и включает в себя назначение трехкомпонентной комбинации: ИГКС, β2 -агониста длительного действия, антихолинергического препарата длительного действия, отказ от курения, вакцинацию и легочную реабилитацию.
Л.В. Коршунова, О.М. Урясьев, Ю.А. Панфилов, Л.В. Твердова
2015 г.
Источник

Тем, кто столкнулся с приступами астмы, полезно знать о GINA. Так кратко называют группу специалистов, которые с 1993 года работают над вопросами диагностики и лечения этого заболевания.
Полное ее название – Global Initiative for Asthma («Глобальная инициатива по бронхиальной астме»).
GINA объясняет, что делать врачу, пациенту и его семье при бронхиальной астме, и уже в новом тысячелетии ввела 11 декабря День борьбы с бронхиальной астмой, который напоминает всему миру об этой проблеме.
Что такое программа GINA для борьбы с астмой
Медицинская наука постоянно развивается. Проводятся исследования, которые формируют новый взгляд на причины болезней.
Периодически GINA публикует документ «Глобальная стратегия лечения и профилактики бронхиальной астмы», для него участники группы отбирают актуальные и самые достоверные материалы о том, как диагностируется и лечится бронхиальная астма.
Они стремятся сделать научные достижения доступными для медицинских специалистов и обычных людей всех стран.
Определение астмы, согласно GINA
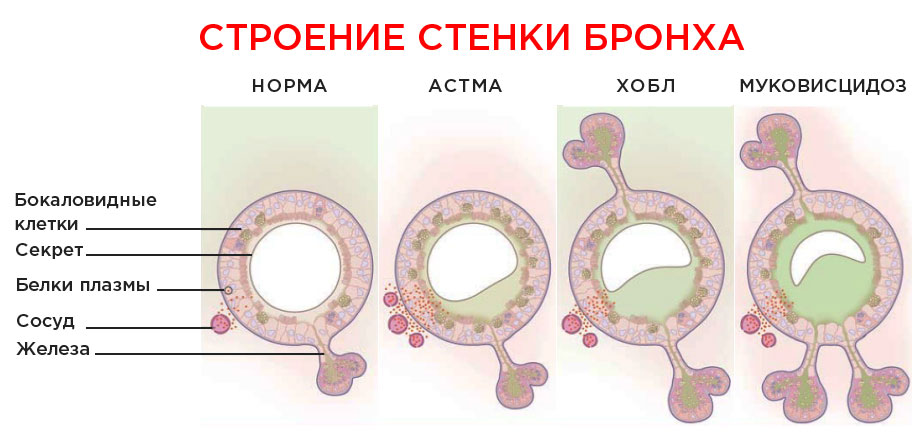
По определению GINA, бронхиальная астма – это разнотипное заболевание, при котором в дыхательных путях развивается хроническое воспаление.
Не всегда причиной воспаления становится инфекция. И это как раз тот случай, когда его виновником может стать большой спектр аллергенов и раздражающих факторов.
Бронхи при этой болезни становятся чрезмерно чувствительными. В ответ на раздражение они спазмируются, отекают и забиваются слизью. Просвет бронхов становится очень узким, возникают проблемы с дыханием вплоть до удушья, которое грозит смертельным исходом.
Классификация бронхиальной астмы по GINA
У разных людей это заболевание проявляется по-разному. Симптомы зависят от возраста, образа жизни и индивидуальных особенностей организма.
Например, отдельная роль в развитии заболевания отводится аллергии. По какой-то причине система иммунной защиты реагирует на то, что не угрожает организму.
Но аллергический компонент выявляется не у всех больных. У женщин бронхиальная астма протекает не совсем так, как у мужчин.
Многоликость бронхиальной астмы побудила специалистов ДЖИНА классифицировать ее варианты.
Классификация бронхиальной астмы по GINA:
- Аллергическая бронхиальная астма проявляется уже в детстве. Обычно мальчики начинают болеть раньше девочек. Так как аллергия связана с генетическими особенностями, у самого ребенка и его кровных родственников разновидности могут отличаться. Например, атопический дерматит, экзема, аллергический ринит, аллергия на продукты, лекарства.
- При неаллергической бронхиальной астме не выявляется связь с аллергией.
- У женщин зрелого возраста (у мужчин такое бывает реже) возникает бронхиальная астма с поздним началом. При таком варианте аллергия обычно отсутствует.
- После нескольких лет болезни может развиться бронхиальная астма с фиксированным нарушением проходимости бронхов. При длительном воспалении в них развиваются необратимые изменения.
- Бронхиальная астма на фоне ожирения.
В рекомендациях особое внимание уделяется детям. Также отдельно говорится о беременных женщинах, пожилых людях и пациентах, страдающих ожирением, и о тех, кто курит или бросил курить. Особую группу составляют спортсмены и люди, у которых бронхиальная астма связана с профессиональной деятельностью. Начало заболевания во взрослом возрасте может указывать на контакт с вредными веществами на работе. Здесь уже встает серьезный вопрос о смене места работы или профессии.
Причины развития бронхиальной астмы и провоцирующие факторы

Механизм развития бронхиальной астмы слишком сложный, чтобы запускаться только одним фактором. И пока у исследователей остается много вопросов.
По концепции GINA, в возникновении бронхиальной астмы основную играют роль генетическая предрасположенность и влияние внешней среды.
Запустить или обострить болезнь могут аллергия, ожирение, беременность и болезни дыхательной системы.
Выявлены факторы, которые провоцируют появление симптомов бронхиальной астмы:
- физические нагрузки;
- аллергены разной природы. Это могут быть пылевые клещи, тараканы, животные, растения, плесневые грибы и т. д.;
- раздражение дыхательных путей табачным дымом, загрязненным или холодным воздухом, резкими запахами, промышленной пылью;
- погодные и климатические факторы;
- острое заболевание органов дыхания (простуда, грипп);
- сильное эмоциональное возбуждение.
При беременности бронхиальная астма тоже протекает по-разному. В одной трети случаев наступает облегчение, в другой трети происходит ухудшение состояния, в остальных случаях не происходит никаких изменений.
Но при любых обстоятельствах лечение необходимо, чтобы снизить риски для здоровья матери и ребенка.
В документе GINA 2018 года говорится о связи астмы с менструальным циклом. Замечено, что у 20% женщин симптомы заболевания усиливаются перед менструацией.
Как правило, это женщины зрелого возраста, у которых есть лишний вес и проблемы с менструальным циклом. У них обострение длится дольше, протекает тяжелее, выше вероятность развития симптомов астмы при приеме аспирина.
Верификация диагноза

При диагностике врач расспрашивает и осматривает больного, а затем назначает обследование.
GINA определила характерные симптомы бронхиальной астмы. Это свисты и хрипы, чувство тяжести в груди, одышка, удушье, кашель.
Как правило, возникает не один, а сразу несколько симптомов (два и более). Они становятся сильнее ночью или сразу после сна, провоцируются вышеперечисленными факторами.
Могут проходить самостоятельно или под действием лекарств, а иногда не появляются неделями. Наличие в анамнезе этих симптомов и данные спирометрии помогают отличить бронхиальную астму от похожих заболеваний.
При бронхиальной астме затрудняется и замедляется выдох. Именно его силу и скорость оценивает спирометрия.
После максимально глубокого вдоха врач просит пациента сделать резкий и сильный выдох, таким образом оценивая форсированную жизненную емкость легких (фЖЕЛ) и объем форсированного выдоха (ОФВ1).
Если болезнь не запущена, бронхи часто то сужаются, то расширяются. На это влияет огромное количество факторов, например, период течения заболевания или время года.
Поэтому показатель ОФВ1 может отличаться при каждом новом обследовании. Удивляться этому не стоит, для астмы это очень типично.
Более того, чтобы оценить изменчивость этого показателя, проводят пробу с бронхолитиком – препаратом, который расширяет бронхи.
Есть еще показатель пиковой скорости выдоха (ПСВ), хотя он менее надежный. Можно сравнивать только результаты исследований, проведенных при помощи одного и того же прибора, так как показания у разных устройств могут сильно отличаться.
Преимущество этого метода в том, что с помощью пикфлоуметра человек может сам оценивать степень сужения своих бронхов.
Поэтому признаками, наиболее характерными для бронхиальной астмы, считаются снижение соотношения ОФВ1/фЖЕЛ (менее 0,75 у взрослых и менее 0,90 у детей) и изменчивость ОФВ1.
При спирометрии могут быть проведены другие тесты: тест с физической нагрузкой и бронхопровокационный тест.
С маленькими детьми ситуация обстоит сложнее. Вирусные инфекции у них тоже становятся причиной свистящих хрипов и кашля.
Если эти симптомы возникают не случайно, а связаны со смехом, плачем или физической активностью, если они также возникают, когда ребенок спит, это наводит на мысль о бронхиальной астме.
Также ребенку сложнее провести спирометрию, поэтому для детей GINA предусматривает проведение дополнительных исследований.
Лечение астмы по GINA

К сожалению, окончательно справиться с этим заболеванием невозможно. Рекомендации GINA по лечению бронхиальной астмы направлены на продление жизни и повышение ее качества.
Для этого пациенту нужно стремиться взять под контроль течение бронхиальной астмы. Врач не просто назначает лекарства, но и помогает скорректировать образ жизни. Он разрабатывает для пациента план действий в разных ситуациях.
В результате успешного лечения человек возвращается к любимой работе или виду спорта, женщины могут родить здорового ребенка. Олимпийские чемпионы, политические лидеры, медийные персоны ведут активную насыщенную жизнь при этом диагнозе.
GINA предлагает для медикаментозного лечения бронхиальной астмы три типа препаратов:
- ингаляционные негормональные средства снимают приступ астмы и предотвращают удушье, вызванное физическими нагрузками или другими причинами. Они быстро расширяют бронхи и позволяют восстановить дыхание;
- ингаляционные глюкокортикостероиды – гормоны, подавляющие воспаление. При таком способе применения они более безопасны и не вызывают серьезных осложнений;
- дополнительные препараты при тяжелом течении заболевания.
Лекарственная терапия состоит из нескольких ступеней. Чем тяжелее протекает болезнь, тем выше ступень, тем большее количество препаратов назначается и тем выше их дозы.
При легком течении лекарства применяются только для устранения приступа удушья, на последующих ступенях к ним присоединяются препараты других групп.
Большинство лекарств выпускается в виде аэрозолей. Врач объясняет и показывает, как правильно пользоваться устройствами для приема лекарств. Бывает, что они дают слабый эффект именно из-за ошибок в применении.
Без чего лечение не будет эффективным
Но одними медикаментами борьба с заболеванием не ограничивается. Человеку необходимо самому организовать свою жизнь так, чтобы уменьшить проявления болезни. Помогут в этом следующие меры:
- отказ от курения, избегание общества курящих людей;
- регулярная физическая активность;
- устранение аллергенов и загрязненного воздуха на работе и дома;
- осторожность при приеме лекарств, которые могут усугубить течение бронхиальной астмы. У некоторых людей может быть непереносимость обезболивающих средств типа аспирина (нестероидных противовоспалительных препаратов, или НПВП). Решение о приеме бета-блокаторов принимает врач с учетом ситуации и индивидуальных особенностей пациента;
- дыхательные упражнения;
- здоровое питание, большое количество овощей и фруктов в рационе;
- коррекция массы тела;
- вакцинация против гриппа в случае тяжелой и среднетяжелой астмы;
- бронхиальная термопластика. При длительном течении заболевания мышцы бронхов гипертрофируются. Бронхиальная термопластика убирает часть мышечного слоя, просвет бронхов увеличивается. Эта процедура позволяет уменьшить частоту приема и дозировку ингаляционных глюкокортикоидов. Она проводится в нескольких странах: США, Германии, Израиле;
- обучение управлению эмоциональным состоянием;
- аллерген-специфическая иммунотерапия. При аллерген-специфической иммунотерапии пациенту вводят микродозы аллергена, увеличивая постепенно дозировку. Такое лечение должно снизить чувствительность к этому аллергену в повседневной жизни. Лечение подходит не всем и должно проводиться с осторожностью.
Важно проводить оценку контроля симптомов. Когда пациент приходит на плановый смотр, врач предлагает ему ответить на вопросы о состоянии здоровья за последние 4 недели:
- Возникали ли днем симптомы бронхиальной астмы чаще двух раз в неделю.
- Беспокоят ли проявления заболевания по ночам.
- Применяются ли лекарства, чтобы снять приступ, чаще двух раз в неделю (сюда не входит прием препаратов неотложной помощи перед физической нагрузкой).
- Ограничивает ли астма обычную активность.
Вопросы могут быть сформулированы немного по-другому, но главное – оценить, как болезнь влияет на повседневную жизнь человека.
Рекомендации GINA по профилактике бронхиальной астмы

Считается, что существует промежуток времени во время беременности женщины и первых месяцев жизни ребенка, когда факторы внешней среды способны запустить механизм развития болезни.
Чтобы снизить риски, GINA предлагает следующие действия по профилактике бронхиальной астмы:
- будущей матери необходимо срочно отказаться от курения во время беременности, а лучше до нее, и воздерживаться от сигарет после родов;
- если это возможно, не прибегать к кесареву сечению;
- предпочтительно кормление младенца материнским молоком;
- не применять в первый год жизни ребенка антибиотики широкого спектра действия без крайней необходимости.
Что касается воздействия аллергенов, то здесь не все однозначно. Аллергены пылевых клещей точно вызывают развитие аллергии. Исследования аллергенов домашних животных дают противоречивые результаты.
В России рекомендуют не заводить домашних питомцев, аквариумных рыбок и птиц, если в семье есть больной аллергией.
Важно поддерживать хорошую психологическую обстановку в семье. Это всегда помогает справляться с любыми болезнями.
Подводя итоги, можно сказать, что профилактика развития и обострения астмы сводится к следующим пунктам:
- как можно быстрее отказаться от курения и не позволять курить окружающим. Табачный дым не только поддерживает хроническое воспаление в дыхательных путях, но, что самое опасное, провоцирует приступы удушья. Он может стать причиной еще одного заболевания — хронической обструктивной болезни легких (ХОБЛ). Сочетание обеих патологий ухудшает состояние, а также усложняет диагностику и подбор лечения;
- исключить контакт с аллергенами настолько, насколько это возможно;
- избегать дыма, выхлопных газов, холодного воздуха, резких запахов;
- сделать прививку против гриппа при отсутствии противопоказаний, стараться не простужаться;
- правильно выбирать лекарства. Прием обезболивающих (НПВП) и бета-блокаторов возможен только по согласованию с врачом
- регулярные занятия разрешенными видами спорта с учетом рекомендаций врача (может понадобиться профилактический прием препаратов для предотвращения приступа удушья);
В заключение
Бронхиальная астма мешает в полной мере ощущать вкус жизни. Она опасна тем, что полное отсутствие симптомов внезапно сменяется приступом удушья, порой смертельного.
В разных странах она выявляется у 1 – 18% населения, часто начинаясь в детском возрасте.
Специалисты GINA понимают, что их рекомендации в разных странах принимаются с учетом особенностей местного здравоохранения.
В данной статье дается лишь общая информация о взгляде этой международной организации на бронхиальную астму. Правильно распознать и назначить лечение для каждого пациента может только врач.
Источник


