Тест по контролю над астмой пройти


В последние десятилетия стремительно увеличивается число больных аллергическими заболеваниями, в том числе бронхиальной астмой. В настоящее время от бронхиальной астмы в мире страдает около 300 млн. человек. По прогнозам ученых, в XXI веке астма приобретет еще большую актуальность. К 2025 году число больных астмой увеличится на 100 млн. Во второй половине века каждый второй ребенок будет страдать астмой. Бронхиальная астма – хроническое воспалительное заболевание, характеризующееся периодическим сужением бронхов. Из-за воспаления дыхательные пути становятся очень чувствительными и начинают реагировать на многие аллергены и/или раздражающие вещества, на которые не реагируют здоровые дыхательные пути. Реакция дыхательных путей заключается в их сужении, которое затрудняет поступление воздуха в легкие. В результате этого появляются такие симптомы как хрипы (свистящие звуки в груди при дыхании), кашель, чувство «заложенности» в грудной клетке и затрудненное дыхание. Особенно часто эти симптомы возникают ночью и ранним утром. Важно, что симптомы исчезают сами по себе или после использования «бронхорасширяющих» препаратов (главное в астме – ее обратимость).
К факторам, способствующим развитию и обострению астмы относятся аллергены помещений (домашняя пыль, в том числе клещ домашней пыли, аллергены животных, тараканов, плесневые грибки), факторы вне дома (пыльца, плесневые грибки, профессиональные аллергены). Кроме этого к пусковым механизмам бронхоспазма относятся неаллергические причины: вирусные инфекции, холодный воздух, физическая нагрузка, нервный стресс, курение, в том числе и пассивное. У некоторых людей симптомы астмы появляются только во время ОРВИ или физической нагрузки. «Астматики» могут реагировать только на один «провокатор» или на многие. Очень важно понять, что провоцирует появление симптомов именно у Вас. Врач может помочь определить такие «провокаторы» и научить их избегать. Симптомы астмы могут возникать с разной частотой. Одни люди испытывают симптомы не чаще одного раза за несколько месяцев, другие – каждую неделю, а третьи – каждый день. Однако при правильном лечении большинство астматиков могут практически не испытывать симптомов астмы.
Наукой было доказано, что в основе бронхиальной астмы лежит развитие особого хронического воспаления дыхательных путей, и именно это приводит к формированию всех проявлений болезни. Это воспаление имеется при любой степени тяжести заболевания и сохраняется даже тогда, когда обострения нет. Поэтому во всех случаях, кроме самых легких, требуется базисная противовоспалительная терапия, а не только снятие отдельных симптомов. Это и позволит контролировать заболевание и избежать развития тяжелых обострений, попадания в больницу и применения системных гормонов. Эти лекарственные средства принимают ежедневно для предотвращения симптомов и приступов астмы. Их эффект можно почувствовать только через несколько дней или недель постоянного применения, поэтому их используют ежедневно и длительно, даже в периоды хорошего самочувствия.
При лечении астмы в настоящее время применяют «ступенчатый» подход, при котором интенсивность терапии меняется в зависимости от степени тяжести астмы. Ступенчатый подход к терапии астмы рекомендуется из-за того, что у разных людей и у одного и того же человека в разное время астма протекает по-разному. Цель состоит в достижении контроля астмы с помощью наименьшего количества препаратов. В соответствии с современной концепцией лечения, целью терапии астмы является достижение и длительное поддержание контроля над заболеванием.
Чтобы контролировать заболевание, необходимо:
- постоянно поддерживать контакт с врачом, который может подсказать, как поступать в той или иной ситуации;
- избегать «провокаторов», которые раздражают дыхательные пути;
- принимать лекарственные препараты – строго в соответствии с рекомендациями врача;
- регулярно оценивать свое состояние, чтобы при необходимости справиться с приступом или не допустить его развития, вовремя обратившись к врачу.
Ингаляционные гормональные препараты – самые эффективные средства для длительной терапии при бронхиальной астме. Они используются для лечения бронхиальной астмы у взрослых и детей. Длительное лечение с их помощью снижает частоту и тяжесть обострений, а значит, может уберечь от необходимости применять системные гормоны. Ингаляционные гормоны специально разрабатывались таким образом, чтобы действие их было местным (топическим): противовоспалительное там, где оно необходимо (в бронхах), причем при небольшой дозе, а системное (общее) действие – минимально. Некоторые люди беспокоятся, что применение ингаляционных гормонов может сопровождаться побочными эффектами. В действительности при приеме в рекомендованных дозах существует небольшой риск появления болей в горле, охриплости голоса и «молочницы» (кандидоза) полости рта. Если после ингаляции препарата чистить зубы и полоскать рот, возможно, избежать этих побочных эффектов. Использование спейсера (резервуарной камеры) также поможет уменьшить риск «молочницы» полости рта.
Страшные истории, родившиеся тогда, когда ингаляционных гормонов не было, и приходилось применять системные гормоны (гормоны в таблетках) для плановой терапии, к ингаляционным топическим гормонам не относятся. Чтобы назначить ингаляционные гормоны, не следует ждать попадания в реанимацию или прогрессирования заболевания до тяжелого. Чем раньше начато лечение, тем оно эффективнее. Гормональные ингаляторы не предназначены для того, чтобы снять уже развившийся приступ удушья! Они назначаются планово, и для того, чтобы они подействовали, нужно время. Уменьшение дозы и/или количества лекарств можно сделать только через 3 месяца хорошего контроля астмы, причем по рекомендации врача и «ступенчато».
Современная терапия бронхиальной астмы позволила перейти от борьбы с тяжелыми обострениями к достижению контроля, т.е снижению ежедневных проявлений болезни до возможного минимума. К сожалению, в настоящее время не существует критерия для оценки степени контроля бронхиальной астмы, который бы был единым, одинаково понятным для всех, количественным, достаточно чувствительным и специфичным. С этой целью используются различные аппаратные методы оценки функции дыхания. Но в настоящее время предложен и активно используется простой и удобный тест (тест по контролю над астмой — «АСТ»), с помощью которого сам пациент может оценить степень контроля у себя бронхиальной астмы. В России этот тест одобрен ведущими специалистами: Российским респираторным обществом, Союзом педиатров России, Российской ассоциацией аллергологов и клинических иммунологов. Тест разработан для регулярной оценки состояния и помогает астматику своевременно обратиться за консультацией к специалисту, чтобы в случае необходимости изменить терапию. Существует как взрослый, так и детский вариант Теста.
Тест по контролю над астмой состоит из 5 вопросов, ответы на которые представлены в виде пятибалльной оценочной шкалы. Пациент выбирает наиболее подходящие для него ответы и баллы суммируются. Тест позволяет интерпретировать итоги контроля астмы в рамках четырех недель наблюдения. Результаты теста (сумма ответов в баллах) используются для формулировки рекомендаций. Так, оценка 25 баллов соответствуют полному контролю, оценка в интервале 20-24 баллов соответствует хорошему контролю, и пациенту рекомендуется обратиться за консультацией к врачу, если он имеет желание достичь полного контроля, сумма менее 20 баллов свидетельствует о неконтролируемом течении заболевания и требует вмешательства врача для пересмотра (или составления) плана лечения. Тест по контролю над астмой (АСТ) очень прост и может быть пройден в любом месте – и в поликлинике, и дома.
Несмотря на простоту, он зарекомендовал себя как достоверный метод, результаты которого согласуются с результатами оценки состояния специалистами-пульмонологами и данными спирометрии. Важным достоинством Теста является то, что с его помощью можно оценить, как изменяется состояние под действием проводимой терапии..jpg)

Даже если Вам выставлен диагноз «бронхиальная астма», то нужно помнить, что это – не приговор. Бронхиальную астму нельзя излечить, но многие астматики могут контролировать свое заболевание – то есть иметь возможность жить полной жизнью и практически не испытывать симптомов и обострений. Главное – знать «свой» аллерген и избегать контакта с ним и регулярно использовать назначенную врачом базисную противовоспалительную терапию.
Статью подготовил: Дмитрий БУЗА, врач аллерголог-иммунолог высшей категории, кандидат медицинских наук, заведующий аллергологическим отделением УЗ «4-я городская детская клиническая больница» г. Минска.
Источник
Рекомендации
Бронхиальную астму нельзя вылечить, но ее можно контролировать.
Бронхиальная астма не должна ограничивать Вашу жизнь. Вы можете вести нормальный, активный образ жизни, если научитесь держать болезнь под контролем.
Как контролировать астму и предупреждать приступы
- Принимайте противоастматические лекарства в строгом соответствии с советами Вашего врача.
- Избегайте факторов, вызывающих у Вас приступы астмы.
- Проходите осмотр у врача 2-3 раза в год. Посещайте врача, даже если Вы чувствуете себя хорошо и у Вас нет проблем с дыханием.
- Узнайте у врача, какие признаки говорят об ухудшении течения астмы и что при этом делать.
Будьте наготове
- Всегда имейте при себе лекарство от астмы.
- Откладывайте деньги на противоастматические лекарства. Покупайте новую упаковку прежде, чем кончится предыдущая.
- Выходя из дома, всегда берите с собой бронхорасширяющее противоастматическое лекарство.
Оградите свой дом от факторов риска, вызывающих приступы астмы
- Многие люди с астмой страдают аллергией к шерсти животных. Держите животных вне дома или отдайте их в хорошие руки.
- Не курите и не позволяйте курить в доме. Обратитесь за помощью, чтобы бросить курить.
- Не держите в доме пахучих веществ. Не пользуйтесь мылом, шампунями или лосьонами с парфюмерными запахами. Не пользуйтесь благовониями.
Бег, занятия спортом или тяжелый физический труд также могут провоцировать развитие симптомов бронхиальной астмы. Но эти занятия полезны для Вас. Врач может посоветовать Вам пользоваться противоастматическим препаратом перед началом физических нагрузок.
Обустройте особым образом спальню члена семьи, страдающего от астмы
- Уберите пледы и ковры. В них накапливаются пыль и споры плесневых грибков.
- Уберите мягкие кресла и диванные подушки. В них собирается пыль.
- Не пускайте животных на постель или в спальню.
- Не допускайте в спальне курения или использования веществ с сильными запахами.
Уберите с кровати все лишнее
- В матрасе, одеялах и подушках скапливается пыль. Она вредна для большинства астматиков.
- Наденьте специальные пыленепроницаемые чехлы с молнией на матрасы и подушки.
- Не пользуйтесь подушками или матрасами, набитыми соломой. Простая подстилка может оказаться лучше, чем матрас.
- Стирайте простыни и одеяла часто и в очень горячей воде. Сушите их на солнце.
Пользуйтесь окнами
- Откройте окна широко, если в комнате жарко или душно, если в помещении много дыма от готовящейся еды или сильно чем-то пахнет.
- Если ваш дом отапливается дровами или керосином, держите окно приоткрытым для выветривания дыма.
- Закройте окна, если воздух на улице насыщен выхлопными газами, пылью, промышленными выбросами или пыльцой цветов и деревьев.
Проветривайте дом до возвращения члена семьи, болеющего астмой.
Эту домашнюю работу выполняйте в отсутствие человека, болеющего астмой
- Подметание пола, уборка с пылесосом, протирание пыли.
- Покраска.
- Пользование спреями для уничтожения насекомых.
- Применение сильнодействующих чистящих средств.
- Приготовление пищи с сильным запахом.
Если некому помочь, человек, болеющий астмой, может использовать маску или шарф, когда подметает или вытирает пыль.
Чтобы оценить качество дыхания в клинике или дома, можно использовать пикфлоуметр.
Советы эксперта
Бронхиальная астма – не приговор. В мире живут миллионы людей больных астмой. Правильно подобранное лечение помогает добиться контроля над заболеванием, и каждый из них может жить полноценной жизнью. Контроль над астмой означает, что у человека нет приступов астмы или они минимальны (не чаще 2 эпизодов в неделю), он не просыпается ночью из-за астмы, не испытывает ограничения в физической активности, не пользуется или пользуется очень редко (не чаще 2 раз в неделю) препаратами «скорой помощи» для снятия приступа.
Но если заболевание не контролировать, стенки бронхов могут измениться, в них будет сохраняться воспаление, они станут утолщенными и отечными, что приведет к более частым приступам астмы, которые могут стать и более опасными. От тяжелого астматического приступа можно умереть.
Поэтому контроль над бронхиальной астмой должен быть ежедневным. Каждый день внимательно оценивайте свое состояние. Регулярно посещайте врача для планового осмотра, даже если Вы чувствуете себя хорошо. Регулярно (1раз в месяц) проходите АСТ-тест, чтобы быть уверенным, что Ваша астма контролируется. Для того чтобы оценить, достигли ли Вы контроля над астмой, можно использовать Тест по контролю над астмой (ACT-Asthma Control Test). Проверить, как контролируется астма, может каждый: достаточно ответить на пять простых вопросов теста и подсчитать итоговый балл. Максимальный результат (25 баллов) означает, что Вы достигли своей цели, и Ваша астма под контролем. Сообщите об этом результате своему врачу и он, вероятнее всего, порекомендует продолжать назначенное лечение и регулярно проходить Тест по контролю над астмой (АСТ), чтобы сохранить достигнутый результат. Если результат Теста низкий (менее 20 баллов), это указывает на отсутствие контроля над заболеванием. В таком случае следует, не откладывая, обратиться к врачу и обсудить с ним, как можно улучшить лечение. При результате от 20 до 24 баллов поговорить с врачом также не помешает.
- Покажите врачу результаты АСТ-теста.
- Расскажите врачу о любых нежелательных явлениях, связанных с приемом противоастматических препаратов.
- Если Ваше состояние не контролируется на текущей терапии, врач может заменить Ваше лекарство или изменить дозу. Сегодня существуют противоастматические препараты, позволяющие добиться контроля над астмой.
- Задавайте вопросы. Ваш врач – это ваш партнер в борьбе с астмой.
Попросите врача написать, какие противоастматические препараты Вы должны принимать и когда. Врач может предложить Вам использовать специальный план лечения. Пользуйтесь планом лечения, чтобы знать, какие препараты для облегчения симптомов надо принимать при приступе астмы и нужно ли Вам принять противоастматический препарат перед занятиями спортом или тяжелой физической работой. План лечения поможет Вам не забывать принимать профилактические лекарства ежедневно.
Профилактические средства
Необходимо принимать каждый день препараты для предупреждения симптомов астмы, они позволяют справляться с воспалением в дыхательных путях. Профилактические лекарства снимают отек стенок бронхов. Вы не попадете в зависимость от них, даже если будете принимать их много лет.
Бронхорасширяющие средства
Однако будьте осторожны, применяя бронхорасширяющие лекарства. Они улучшают Ваше самочувствие на некоторое время и могут прекратить приступ астмы. Но даже если Вы почувствовали облегчение после приема бронхорасширяющего лекарства, воспаление в бронхах продолжает усиливаться. Это значит, что Вы подвергаетесь опасности очень сильного астматического приступа, который может стоить Вам жизни.
Если Вы чаще двух раз в неделю пользуетесь бронхорасширяющим препаратом, чтобы справиться с приступами астмы, это значит, что Ваша астма не контролируется. Вам необходимо профилактическое лекарство против астмы в случае, если у Вас его не было. Если профилактическое лечение уже проводилось, необходимо обратиться к врачу для пересмотра терапии. Если же Вам пришлось больше четырех раз в течение одного дня прекращать приступ астмы бронхорасширяющим лекарством, Вам следует в тот же день обратиться к врачу!
Следует знать признаки начинающегося приступа и то, как на них реагировать. Обращайте внимание на симптомы астмы: кашель, хрипы в груди, стеснение в грудной клетке, ночные пробуждения.
Если начинается приступ астмы, действуйте быстро:
- Прекратите контакт с фактором, который спровоцировал приступ.
- Примите бронхорасширяющее лекарство.
- Оставайтесь в покое некоторое время, чтобы убедиться, что дыхание улучшилось.
- Если Вам не становится лучше, срочно обратитесь к врачу за помощью.
Обратитесь за помощью, если заметите любой из этих опасных признаков приступа астмы:
- Ваше бронхорасширяющее лекарство помогает лишь на короткое время или не помогает вовсе; Вы продолжаете дышать часто и с трудом
- Трудно говорить
- Губы или ногти посерели или посинели
- При дыхании широко раздуваются ноздри
- При вдохе кожа втягивается в промежутках между ребрами и возле шеи
- Сердцебиение или пульс очень частые
- Трудно ходить
Источник
Оцениваем контроль над астмой. Быстро и просто.
Бронхиальная астма заболевание, по сути, не излечимое на настоящий момент. Однако, это заболеванием которое можно и нужно контролировать. И которое при должном уровне контроля за заболеванием перестает оказывать на жизнь больного негативное влияние.
Что такое контроль над астмой? Контроль над астмой — это отсутствие любых проявлений астмы в дневное время, отсутствие любых ограничений физической активности, полное отсутствие проявлений астмы в ночное время, отсутствие потребности в бронхорасширяющих препаратах для облегчения симптомов, нормальная функция легких и, разумеется, отсутствие обострений астмы.
Контроль над астмой это не только цель, но и процесс достижения этой цели. Более того, оценивая уровень нашего контроля за заболеванием мы одновременно можем понять правильно ли мы лечимся, насколько соблюдаем диету, режим дня и отдыха, насколько наш образ жизни направлен на выздоровление.
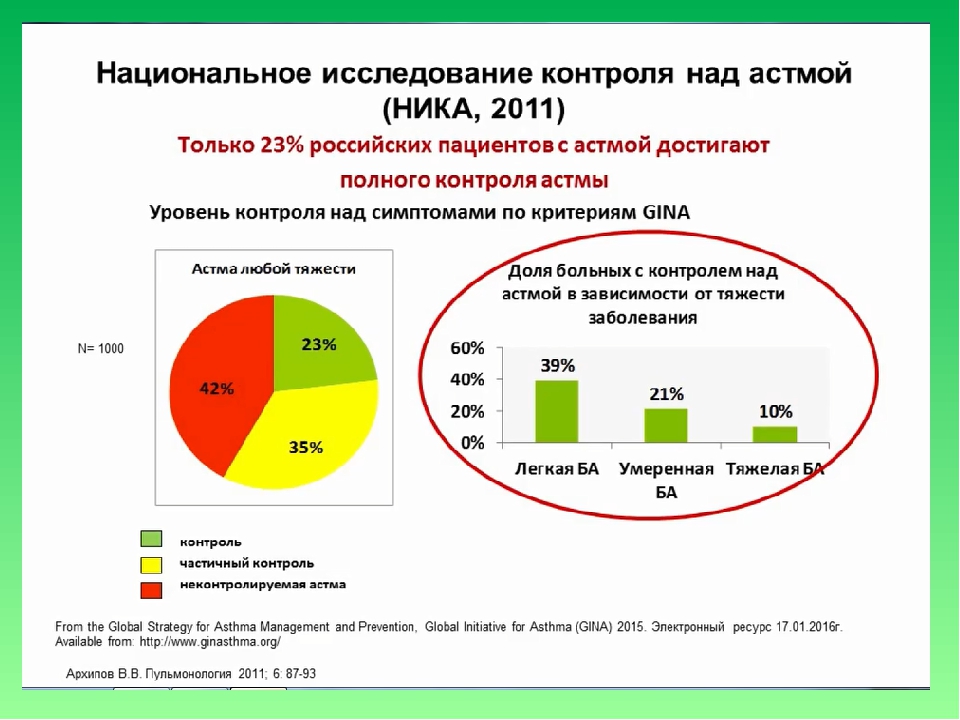
Для России это вопрос особенно актуальный, поскольку как показывают исследования большинство россиян страдающих БА уделяет недостаточно внимания своему лечению и слабо контролирует болезнь. К примеру, согласно данным Национального исследования контроля над астмой (НИКА, 2011) лишь менее четверти наших сограждан достигает полного контроля над заболеванием. И несмотря на то, что с момента проведения исследования НИКА прошло уже 10 лет, ситуация с уровнем контроля над астмой в России не улучшилась.
На сегодняшний день существует целый ряд методик позволяющих оценивать степень контроля за бронхиальной астмой, в частности, методика оценки уровня контроля над астмой по шкале GINA 2009, методика оценки контроля согласно критериям GOAL, тесты контроля над астмой ACQ (Asthma Control Questionnaire) – ACQ 5, ACQ 6 и ACQ 7, опросник ATAQ, тест по контролю над астмой АСТ-тест.
Последняя из перечисленных методик — АСТ-тест, сегодня рекомендуется Российским респираторным обществом, поскольку позволяет любому человеку, даже без медицинского образования, легко, объективно и всего за несколько минут оценить свой уровень контроля над болезнью.
АСТ-тест может применяться любыми лицами страдающими БА в возрасте старше 12 лет для самодиагностики своего прогресса лечения. Тест включает 5 вопросов, ответы на которые оцениваются по 5-балльной шкале. По набранной сумме баллов можно оценить уровень контроля над астмой: 25 баллов — полный контроль, 20—24 — хороший контроль, менее 20 — недостаточный контроль. При сумме баллов менее 25 следует посоветоваться с врачом о мерах, которые можно предпринять для улучшения контроля над астмой
Контроль над астмой это не только цель, но и процесс достижения этой цели. Более того, оценивая уровень нашего контроля за заболеванием мы одновременно можем понять правильно ли мы лечимся, насколько соблюдаем диету, режим дня и отдыха, насколько наш образ жизни направлен на выздоровление.
Контроль над астмой это не только цель, но и процесс достижения этой цели. Более того, оценивая уровень нашего контроля за заболеванием мы одновременно можем понять правильно ли мы лечимся, насколько соблюдаем диету, режим дня и отдыха, насколько наш образ жизни направлен на выздоровление.
АСТ-тест
В каждом вопросе выберите ответ, который Вам подходит, и обведите соответствующую ему цифру. Чтобы подсчитать результат, сложите все цифры.
1. Как часто за последние 4 недели астма мешала Вам выполнять обычный объем работы в учебном заведении, на работе или дома?
а) все время (1)
б) очень часто (2)
в) иногда (3)
г) редко (4)
д) никогда (5)
2. Как часто за последние 4 недели Вы отмечали у себя затрудненное дыхание?
а) чаще, чем раз в день (1)
б) раз в день (2)
в) от 3 до 6 раз в неделю (3)
г) один или два раза в неделю (4)
д) ни разу (5)
3. Как часто за последние 4 недели Вы просыпались ночью или раньше, чем обычно, из-за симптомов астмы (свистящего дыхания, кашля, затрудненного дыхания, чувства стеснения или боли в груди)?
а) 4 ночи в неделю или чаще (1)
б) 2-3 ночи в неделю (2)
в) раз в неделю (3)
г) один или два раза (4)
д) ни разу (5)
4. Как часто за последние 4 недели Вы использовали быстродействующий ингалятор (например, Вентолин, Беротек, Беродуал, Атровент, Сальбутамол, Саламол, Сальбен, Астмопент) или небулайзер (аэрозольный аппарат) с лекарством (например, Беротек, Беродуал, Вентолин небулы)?
а) 3 раза в день или чаще (1)
б) 1 или 2 раза в день (2)
в) 2 или 3 раза в неделю (3)
г) один раз в неделю или реже (4)
д) ни разу (5)
5. Как бы Вы оценили, насколько Вам удавалось контролировать астму за последние 4 недели?
а) совсем не удавалось контролировать (1)
б) плохо удавалось контролировать (2)
в) в некоторой степени удавалось контролировать (3)
г) хорошо удавалось контролировать (4)
д) полностью удавалось контролировать (5)
РЕЗУЛЬТАТЫ
- 25 баллов — ПОЗДРАВЛЯЕМ! Вы ПОЛНОСТЬЮ КОНТРОЛИРОВАЛИ астму за последние 4 недели. У Вас не было симптомов астмы и связанных с ней ограничений. Проконсультируйтесь с врачом, если ситуация изменится.
- от 20 до 24 баллов — за последние 4 недели Вы ХОРОШО КОНТРОЛИРОВАЛИ астму, но не ПОЛНОСТЬЮ. Ваш врач поможет Вам добиться ПОЛНОГО КОНТРОЛЯ.
- менее 20 баллов — за последние 4 недели Вам НЕ удавалось КОНТРОЛИРОВАТЬ астму. Ваш врач может посоветовать Вам, какие меры нужно применять, чтобы добиться улучшения контроля над Вашим заболеванием.
Источник


