Тиотропий при бронхиальной астме

Бронхиальная астма представляет собой хроническое заболевание лёгких, которое сопровождается повышенной реактогенностью бронхиального дерева в виде одышки, чувства сдавления за грудиной, нехватки воздуха, кашля. Все эти симптомы в основном возникают в ночное или предутреннее время и являются результатом обструктивных изменений в бронхах, которые могут купировать без последствий или под воздействием лекарственных препаратов, или же спонтанно.
Препараты холиноблокирующего действия
Данные лекарственные вещества используются в медицине уже очень длительное время. При этом применение их в лечении обструкции дыхательных путей успешно и эффективно. Многие специалисты относятся к холиноблокаторам, как к препаратам выбора при бронхобструктивном синдроме и хронической обструктивной болезни лёгких (ХОБЛ). Несмотря на такое к ним отношение популярность данных лекарств при бронхиальной астме достаточно низка. Это связано с тем, что ингаляционные бета-адреномиметики, или бета-агонисты (сальбутамол, например) оказывают более быстрое действие. Также холиноблокаторы оказывают меньшее воздействие на восстановление функции лёгких по сравнению с бета-агонистами.
Именно поэтому последние в сочетании с ингаляционными кортикостероидными гормонами являются первыми лекарственными средствами в купировании приступов удушья при бронхиальной астме.
Подводные камни терапии
Несмотря на то, что комбинированные препараты, глюкокортикоиды и бета-агонисты, эффективны, но иногда астму не всегда получается с их помощью контролировать.
Такие пациенты не останутся без лечения. Им чаще всего назначают лейкотриеновые антагонисты в сочетании с глюкокортикоидами, однако данный вид лечения тяжёл и в его ходе возникает большое число побочных реакций препаратов. При этом достаточно дорогое лечение анти- IgE средствами и не позволяет добиться положительного эффекта в большинстве случаев.
На сегодняшний момент антихолинергических препаратов нет в рекомендациях по лечению бронхиальной астмы, несмотря на то, что они появились уже 10 лет назад.
Исследования эффективности холиноблокаторов

Группа учёных решила исследовать эффективность применения холиноблокаторов у пациентов с бронхиальной астмой. В исследовании участвовал лекарственный препарат под названием тиотропия бромид. Учёные решили показать, что тиотропия бромид в сочетании с другими лекарственными веществами, применяющимися при данной болезни, может привести к удлинению эффекта бронходилятации и значительно облегчить состояние пациентов. Это свойство тиотропия бромида было доказано.
Другое исследование дополнило выше описанное. Peters с коллегами установили, что препарат в комбинации с ингаляционными кортикостероидами может быть более эффективным даже, чем назначение сальметерола или же увеличение ингаляционных кортикостероидов в два раза.
Эти результаты подтвердили выводы небольшого исследования с использованием у пациентов высоких доз кортикостероидов, что добавление небольшого количества тиотропия бромида значительно улучшило состояние пациентов в течение двух месяцев. Это выражалось в улучшении показателей форсированного объёма выдоха за 1 секунду, а также в снижении частот использования препаратов неотложной помощи при появлении приступа удушья.
Ограничения в полученных данных
Всю полученную информацию можно расценивать, как хорошее подспорье в лечении пациентов с бронхиальной астмой, однако всё имеет свои ограничения:
- Подавляющее большинство больных людей неправильно проходят терапию и постоянно нарушают режим приёма лекарств; В первом описанном исследовании контролю за лечением уделялось много внимания и времени. Но терапию, которую получали пациенты до исследования нельзя назвать добросовестной и правильной. Поэтому при такой «недолеченности» пациентов можно воспользоваться и услугами тиотропия бромида;
- Нельзя применять полученные результаты ко всем больным, страдающим бронхиальной астмой, поскольку в исследовании принимали участие только те пациенты, которые имели постоянные персистирующие нарушения поступления кислорода в организм.

Воздействие тиотропия бромида на организм
Основным воздействием препарата на организм считается подавление активности клеток гладкомышечной ткани, а также секреции слизи. Конечно, тиотропия бромид ещё воздействует и на процессы воспаления в организме, на улучшение структуры дыхательных путей.
Преимуществом тиотропия бромида считается его малодисперсность, то есть при распылении он разбивается на более мелкие частицы, чем, к примеру, ингаляционные глюкокортикоиды, которые в большинстве своём выпускаются в виде аэрозолей и ингаляторов порошкового типа с крупным размером частиц. При распылении тиотропия бромида через ингалятор Респимат образуется мягкий аэрозоль, проникающий в более глубокие отделы дыхательной системы.
Препарат расширяет мелкие бронхи, за счёт чего происходит увеличение объёма воздуха в лёгких, а это приводит к уменьшению воздушной ловушки. Устранение воздушной ловушки считается основным критерием эффективности лечения пациентов с тяжёлыми формами бронхиальной астмы.
Не только сам препарат может повышать эффективность лечебного воздействия, но и собственно ингалятор Респимат, а это может привести к избыточному накоплению тиотропия бромида в крови и вызвать нарушение сердечной деятельности вплоть до летального исхода.
Из исследований препарата пациенты с сердечно-сосудистой патологией исключались. В связи с такой ситуацией перед назначением лекарственного препарата стоит тщательно выяснить анамнез жизни и настоящего заболевания пациента, дабы исключить наличие хронической болезни сердца или сосудов.
Особенности применения ингалятора Респимат

Особое внимание необходимо уделить пациентам, которым назначается препарат с использованием ингалятора Респимат. Например, пациенты с нарушением работы кардиоваскулярной системы, а также пациенты с частыми приступами бронхиальной астмы, использующие пероральные кортикостероиды, должны быть освобождены от использования тиотропия бромида через данный ингалятор.
Исследования, описанные выше, являются только промежуточными и, несомненно, необходимыми мероприятиями по исследованию препарата и выяснению его безопасности и безопасности всех холиноблокаторов при лечении бронхиальной астмы.
- Автор: Анастасия
- Распечатать
Шел последний год учебы в школе, а я до сих пор не могла определиться с будущей специализацией. Мне безумно нравилась профессия врача. Бабушка — тоже медик, считала, что из меня получился бы хороший доктор скорой помощи.
Оцените статью:
Источник
Бронхиальная астма – одно из самых распространенных воспалительных заболеваний респираторного тракта с хроническим течением, в одинаковой степени часто встречающееся у пациентов разного возраста, детей и взрослых. Основным проявлением болезни являются внезапные приступы удушья с затруднением выдоха, вызванного бронхоспазмом, отеком слизистой бронхов и формированием в них слизистых пробок. Приступ развивается из-за необычайно высокой склонности к реагированию дыхательных путей на различные стимулы-триггеры или аллергены (гиперреактивности).
Бронхиальная астма в наши дни не считается жизнеугрожающей патологией, так как при своевременной диагностике и назначении лечения заболевание хорошо поддается контролю. Причем не всегда требуется массированное применение лекарственных средств, в профилактике развития приступов удушья огромное значение имеет здоровый образ жизни и предотвращение контакта с аллергенами, другими чужеродными веществами, триггерами.
Статистика

В разных странах мира заболеваемость бронхиальной астмой достигает 18% (около 300 млн, практически каждый 20 человек в мире). В разных регионах России количество пациентов с этой патологией варьируется от 10 до 30%, причем в промышленных районах заболеваемость в несколько раз выше.
В последние десятилетия, в связи с нарастающей индустриализацией и возрождением собственной тяжелой промышленности, во многих крупных городах России наблюдается рост заболеваемости, с увеличением количества случаев тяжелого течения. В настоящий момент бронхиальная астма тяжелого течения зарегистрирована у 10% больных, средней тяжести — у 70%, легкого течения — у 20% пациентов с этим диагнозом.
Распространенность заболевания у детей достигает 15%. В детском возрасте нередко протекает тяжело, сочетается с другими патологиями дыхательной системы — аллергическим ринитом, атопическим дерматитом, хронической обструктивной болезнью легких. Высок риск получения инвалидности и десоциализации ребенка.
 Причины развития
Причины развития
Бронхиальная астма развивается под воздействием многочисленных и разнообразных по своей природе влияний.

Основой для формирования заболевания являются генетическая (наследственная) предрасположенность в сочетании с агрессивным воздействием факторов окружающей среды, аллергической и неаллергической природы.
В соответствии с современными представлениями о заболевании, выделяют следующие его типы: аллергического, неаллергического характера, смешанного типа. В качестве провоцирующих приступы факторов могут выступать:
- аллергены — практически все группы чужеродных организму веществ могут вызывать развитие астмы, если они попадают в дыхательные пути во время вдоха или через кровь;
- летучие аллергены, в частности пыльца растений, частицы выхлопных газов и промышленных отходов и пр.;
- агенты инфекционного характера — вирусы, бактерии, простейшие, грибки;
- синтетические вещества — лекарственные препараты, например, ацетилсалициловая кислота (аспирин) и другие химические агенты;
- неспецифические стимулы (не аллергены): холодный воздух, табачный дым, физическая нагрузка, резкий запах, эмоциональный стресс.
 Симптомы бронхиальной астмы
Симптомы бронхиальной астмы
Пациенты страдают от регулярно повторяющихся приступов удушья с затруднением и удлинением выдоха, которые сопровождаются свистящими сухими хрипами, слышными на расстоянии, непродуктивным кашлем, тяжестью за грудиной, выраженной одышкой. Иногда перед приступом удушья возникают першение в горле, зуд в носоглотке, чихание, слезотечение, зуд кожи. Приступ может возникнуть в любое время суток, но чаще всего развивается ночью или ранним утром.
 Развитие
Развитие
Главная роль в развитии заболевания принадлежит высокой реактивности бронхов и склонности к спазму в ответ на воздействие различных стимулов и раздражителей, проявляющейся в виде резкого увеличения сопротивления дыхательных путей и обратимом сужении просвета бронхов.
Спазм гладких мышц вместе с образованием слизистых пробок, отеком и воспалением слизистой бронхов приводит к сужению их просвета. Из-за этого воздух, который попадает в легкие на вдохе, задерживается в ткани легкого, вызывает его перерастяжение и удлинение выдоха. Выдох делается с усилием, в помощь к дыхательным мышцам подключаются вспомогательные мышцы, появляется одышка.
У людей, склонных к развитию бронхиальной астмы, может наследоваться дефект в рецепторах бронхов, который проявляется в недостаточной выработке веществ, предотвращающих развитие спазма при попадании сильного раздражителя в дыхательные пути.
В зависимости от частоты возникновения приступов и их влияния на физическую активность, различают три степени тяжести болезни: лёгкая, средней тяжести и тяжелая. Осложнениями являются инфекционные процессы дыхательных путей (пневмонии), ателектазы (спадение легочных альвеол при закупорке бронхов), сердечно-сосудистые осложнения.
 Диагностика
Диагностика

При появлении удушья нужно обратиться к врачу незамедлительно. Врач общей практики (терапевт) может поставить предварительный диагноз уже на первом приеме после осмотра пациента. Обычно больного направляют к пульмонологу — именно этот врач занимается полной диагностикой и лечением бронхиальной астмы.
Для постановки точного диагноза проводятся многочисленные обследования:
- в первую очередь оценивается функция внешнего дыхания (проводятся спирометрия и бронхомоторные тесты), исследуется мокрота;
- при подозрении на аллергическое происхождение астмы проводятся кожные пробы с экстрактами аллергенов, определяются уровни общего IgE и специфических IgE в сыворотке крови (их может быть довольно много);
- обязательно проводится рентгенография органов грудной клетки; в качестве дополнительных исследований изучается газовый состав артериальной крови.
 Лечение бронхиальной астмы
Лечение бронхиальной астмы
Главной задачей лечения является уменьшение до минимума проявлений заболевания, а именно приступов удушья, в дальнейшем — достижение полного контроля состояния пациента. При полноценном, своевременной и адекватном использовании лекарственных и немедикаментозных методов лечения бронхиальная астма не оказывает влияния на уровень физической активности человека, профессиональную деятельность и качество жизни в целом.

Сегодня для коррекции и длительного контроля за течением заболевания используются разные группы лекарственных средств.
Медицинские препараты короткодействующие для купирования астматических приступов (по требованию):
- b2-агонисты короткого (фенотерол, сальбутамол) и пролонгированного (формотерол, сальметерол) действия для ингаляционного применения: распыляются на вдохе при помощи специальных устройств;
- антихолинергические средства (ипратропия бромид, тиотропий) также для ингаляционного использования;
- комбинированные средства на основе этих компонентов.
Препараты длительного действия для проведения базовой терапии:
- ингаляционные кортикостероиды (беклометазон, мометазон, будесонид);
- пероральные (для приема внутрь) антагонисты лейкотриенов;
- кромоны (кромоглициевая кислота, недокромил натрия) для ингаляций; выпускаются в виде растворов для проведения процедуры при помощи стационарных ингаляторов (в отличие от других средств, выпускаемых в готовой для применения форме);
- препараты анти-IgE-терапии (омализумаб).
При легком течении применяются короткодействующие b2-агонисты (по потребности), часто назначаются низкие дозы ингаляционных кортикостероидов или антилейкотриеновые препараты (реже). Кромоны используются в лечении астмы у детей и по особым показаниям — у взрослых.
При среднетяжелом течении используются b2-агонисты длительного действия в сочетании с гормонами (все препараты ингаляционные) в малых и средних дозах.
При тяжелом течении требуется применение высоких доз ингаляционных b2-агонистов и кортикостероидов, назначаются также препараты на их основе для перорального приема, антилейкотриеновые и анти-IgE-препараты.
Применение аллергенспецифической терапии при астме ограничено возрастом больных (старше 5 лет), вариантом течения заболевания (при доказанной ведущей роли аллергенов). АСИТ не может быть рекомендована как единственный метод лечения. Проводится на фоне гормональной терапии, при стабильных формах заболевания.
Доказано положительное влияние физиотерапевтических процедур на течение болезни, независимо от происхождения (аллергическая, неаллергическая, смешанная). Причем проведение показано на любом этапе развития заболевания.

В лечении астмы используются следующие физиотерапевтические методы:
- ингаляционная терапия с использованием лекарственных средств (бронхолитики, муколитики, антисептики, противовоспалительные и другие препараты в форме высокодисперсного аэрозоля). Многие лекарственные препараты выпускаются в виде ингаляторов, для некоторых необходим стационарный ингалятор. Особенно популярны ультразвуковые небулайзеры, позволяющие создать мелкодисперсный аэрозоль;
- применяется ультразвук, фонофорез и электрофорез с лекарственными веществами (кортикостероиды, препараты кальция), ультрафиолетовое облучение и электросон;
- особенного внимания заслуживает магнитотерапия: под воздействием импульсного магнитного поля активизируется обмен веществ; увеличивается скорость биохимических реакций, улучшается кровообращение и насыщенность тканей кислородом; нормализуется работа эндокринных желез, в частности надпочечников (что важно при астме). Во время сеансов магнитотерапии оказывается также противовоспалительный эффект, способствующий снижению повышенной реактивности бронхов и опосредованно — облегчению течения болезни.
Особенно эффективно комплексное лечение астмы, когда комбинируются лекарственные и немедикаментозные методы.
 Профилактика бронхиальной астмы
Профилактика бронхиальной астмы
Так как астма обусловлена множественными факторами, полностью избежать ее развития удается редко. Однако при точном выяснении причин, инициирующих приступы удушья, можно ограничить контакт человека с определенными аллергенами или избегать ситуаций и условий, в которых развивается приступ. Мерой медикаментозной профилактики является постоянное применение лекарственных средств, назначенных врачом.
Источник
Авторы:
A. Alvarado-Gonzalez, I. Arce
Статья в формате PDF.
Ингаляционные бронхолитики являются основой фармакологического лечения хронического обструктивного заболевания легких (ХОЗЛ) стабильного течения и включают β2-агонисты и антагонисты мускариновых рецепторов. Тиотропия бромид – антимускариновый бронхолитик длительного действия, который является препаратом выбора для терапии больных ХОЗЛ средней и тяжелой степени. Эффективность и безопасность тиотропия при этом заболевании продемонстрированы в современных клинических исследованиях. Также исследования указывают на эффективность тиотропия при трудно контролируемой бронхиальной астме (БА), а также потенциал в лечении Астма-ХОЗЛ перекрестного синдрома (АХПС). Сочетание различных молекул бронхолитиков и добавление ингаляционных кортикостероидов (ИКС) являются адекватными терапевтическими альтернативами. В этой статье представлены результаты последних клинических исследований и теоретическое обоснование эффективности тиотропия в лечении хронических бронхообструктивных заболеваний.
Введение
В начале XIX века медики британской армии, служившие в Индии, познакомили западную медицину с антихолинергическими средствами [1]. Листья и корни дурмана обыкновенного (источник страмония), белены черной (источник гиосцина или скополамина) и белладонны обыкновенной (содержит алкалоид атропин) заняли свое место в большинстве фармакопей [2]. Благодаря жирорастворимости эти природные антихолинергические средства легко проникают через слизистые оболочки желудочно-кишечного тракта и дыхательных путей. При их использовании в высоких дозах в качестве бронхолитиков развиваются такие побочные эффекты, как снижение слюноотделения, сухость во рту, мидриаз, нечеткость зрения, задержка мочи, угнетение моторики кишечника, тошнота, тахикардия и снижение потоотделения. Поэтому открытие в 1920 г. адренергических агонистов вытеснило холинолитики с позиции препаратов первой линии для лечения астмы и эмфиземы [3].
Однако с начала 1970-х годов наблюдается возобновление интереса к антихолинергическим препаратам. Это было обусловлено несколькими факторами, такими как увеличение распространенности, заболеваемости и смертности от астмы, необходимость альтернативы β2-агонистам, более глубокое понимание холинергических механизмов, контролирующих диаметр дыхательных путей в состояниях здоровья и болезни, и создание синтетических аналогов атропина [4].
Новые антихолинергические препараты являются водорастворимыми и плохо всасывающимися четвертичными производными аммония, в результате чего они могут вызывать только слабо выраженные побочные эффекты при ингаляционном пути введения. Эти лекарственные средства включают тиазинамия хлорид, ипратропия, окситропия, гликопиррония, аклидиния и тиотропия бромид [5].
Во всем мире БА и ХОЗЛ нарушают жизнь примерно 300 и 200 млн человек соответственно [6]. Кроме того, данные заболевания являются дорогостоящими. Например, только в США расходы, связанные с ХОЗЛ, в 2010 году достигли 36 млрд долларов [7].
Несмотря на имеющиеся сегодня научно обоснованные принципы лечения, есть необходимость в продолжении поиска новых и инновационных подходов, которые позволили бы обеспечить оказание лучшей помощи пациентам с бронхообструктивными заболеваниями [8].
Молекулярная биология
Мускариновые рецепторы были классифицированы на пять подтипов, первоначально на основании селективности препаратов, что затем было подтверждено молекулярным клонированием.
М1-, М2- и М3-рецепторы обнаружены в дыхательных путях человека [3]. M1-рецепторы локализуются в стенках альвеол и парасимпатических ганглиях дыхательных путей, их блокада уменьшает бронхоконстрикцию. М2-рецепторы расположены на постганглионарных холинергических нервных окончаниях и ограничивают амплитуду индуцированного блуждающим нервом бронхоспазма. М3-рецепторы находятся на гладкомышечных клетках и подслизистых железах дыхательных путей, где опосредуют бронхоконстрикцию и секрецию слизи [4].
Тиотропия бромид является ингаляционным пролонгированным антагонистом мускариновых рецепторов. Он имеет высокое сродство к М1- и М3-рецепторам и очень медленно высвобождается из связи с ними, в то время как диссоциация с М2-рецепторами происходит быстрее. Тиотропия бромид вызывает долгосрочную блокаду холинергической бронхоконстрикции в дыхательных путях человека и тем самым обеспечивает 24-часовую бронходилатацию [10].
Тиотропия бромид у курильщиков с ХОЗЛ
ХОЗЛ является одной из ведущих причин заболеваемости и смертности в мире. Миллионы людей страдают от этой болезни и умирают преждевременно от нее или ее осложнений [8, 11]. Курение является наиболее важным фактором риска возникновения ХОЗЛ в развитых странах мира.
Лечение ХОЗЛ в настоящее время направлено как на облегчение симптомов заболевания, так и на снижение риска будущих неблагоприятных событий, в частности обострений [12].
UPLIFT – 4-летнее рандомизированное плацебо-контролируемое исследование, в котором пациенты с ХОЗЛ от среднего до очень тяжелого течения получали тиотропия бромид 18 мкг (с помощью сухопорошкового ингалятора ХендиХейлер®) или плацебо один раз в день. Исследование показало значительное улучшение функции легких и связанного со здоровьем качества жизни, а также снижение риска обострений и госпитализаций при применении тиотропия. В исследовании UPLIFT тиотропий ассоциировался со снижением частоты осложнений как со стороны респираторной системы (одышка, дыхательная недостаточность), так и сердечно-сосудистой (сердечная недостаточность, инфаркт миокарда). Кроме того, в этом исследовании тиотропий не был связан с повышением частоты пневмонии или инсульта в противовес результатам опубликованного ранее метаанализа [13, 15]. Эти данные были подтверждены Управлением по контролю качества пищевых продуктов и лекарственных препаратов США (FDA) [16]. Однако все еще оставались некоторые опасения относительно сердечно-сосудистой безопасности препарата, поэтому эксперты подчеркивали необходимость проведения контролируемых рандомизированных исследований с большей статистической мощностью [17].
TIOSPIR является рандомизированным двойным слепым исследованием с участием 17 135 пациентов с ХОЗЛ. В ходе исследования сравнивали группы пациентов, получавших тиотропий с помощью доставочных устройств Респимат® (в суточных дозах 2,5 и 5 мкг) и ХендиХейлер® (18 мкг в сутки). Исследование TIOSPIR примечательно тем, что оно включило значительное количество пациентов с сердечно-сосудистой патологией (1825 больных с аритмией и 3152 – с ишемической болезнью сердца или сердечной недостаточностью). Было показано, что даже у таких пациентов тиотропий, который принимался при помощи доставочного устройства Респимат®, не повышает риск смерти или неблагоприятных событий. В свою очередь, тиотропий, который применяется при помощи доставочного устройства ХендиХейлер®, по данным других исследований, ассоциировался со снижением смертности даже у пациентов с заболеваниями сердца [14, 19].
Таким образом, результаты исследования TIOSPIR показывают, что следует проявлять осторожность в интерпретации результатов метаанализов и наблюдательных исследований относительно безопасности. Это всего лишь post hoc исследования без предварительной гипотезы [16]. Рандомизированные клинические испытания уравновешивают вмешивающиеся факторы, проявляющиеся в наблюдательных исследованиях, и поэтому демонстрируют более реалистичные результаты [21, 25].
Механизм действия тиотропия при ХОЗЛ
ХОЗЛ представляет собой воспалительное заболевание, а при обострении наблюдается еще большее усиление воспалительного ответа. Тиотропий в дополнение к сокращению частоты обострений и связанных с ними госпитализаций продлевает время до первого обострения по сравнению с плацебо [13, 18]. Известно, что ацетилхолин повышает активность хемотаксиса нейтрофилов при ХОЗЛ и что in vitro этот эффект ослабляется под действием тиотропия. Эти наблюдения указывают на возможный противовоспалительный механизм действия препарата, хотя данное предположение все еще остается предметом дискуссий [26].
Тиотропий уменьшает объем мокроты, но не изменяет ее вязкоупругие свойства. В исследованиях іn vitro показано, что ацетилхолин индуцирует высвобождение эпителиальными клетками медиаторов воспаления, таких как гранулоцитарно-макрофагальный колониестимулирующий фактор (GM-CSF), лейкотриен В4 (LTB4) и простагландин Е 2. Это высвобождение опосредовано мускариновыми рецепторами и может ингибироваться тиотропием [28]. Существуют также доказательства того, что тиотропий может уменьшать сократимость и пролиферацию гладкомышечных клеток дыхательных путей и пролиферацию фибробластов. Эти данные подтверждают гипотезу о том, что холинергическая система играет важную роль в профибротических процессах ремоделирования дыхательных путей. Перибронхиолярный фиброз может быть ключевым фактором в прогрессирующем снижении объема форсированного выдоха за 1-ю секунду (ОФВ1) при ХОЗЛ [29]. Ингибирующий эффект тиотропия в отношении фиброза может быть обнаружен только после нескольких лет лечения как замедление снижения функции легких [30].
Долгосрочных исследований по данному вопросу пока нет, но имеющиеся сегодня клинические данные указывают на то, что М-холинолитики обладают противовоспалительным эффектом и/или влияют на ремоделирование дыхательных путей при ХОЗЛ.
ХОЗЛ у некурящих лиц
Среди пациентов с ХОЗЛ 25-45% никогда не курили. У этих больных наиболее важными идентифицируемыми факторами риска являются воздействие биотоплива, профессиональный контакт с пылью и дымом, наличие в анамнезе туберкулеза легких или астмы, загрязнение окружающей среды и низкий социально-экономический статус. Приблизительно 3 млрд человек (половина населения земного шара) подвергаются воздействию дыма от сгорания биомассы, в то время как табак курят только 1,01 млрд людей, следовательно, биотопливо может быть даже более значимым фактором риска развития ХОЗЛ в глобальном масштабе, как это наблюдается в развивающихся странах [58].
Биотопливо используется для отопления и приготовления пищи в открытых печах (дерево, уголь, сухая трава, навоз и др.). В развивающихся странах сжигается около 2 млрд килограммов биомассы в сутки [59, 60]. Дым, образующийся при сгорании биотоплива, содержит ряд поллютантов: твердые частицы (PM2,5, PM10), оксид углерода, диоксид азота, диоксид серы, формальдегид и полициклические органические вещества. Они аналогичны поллютантам, содержащимся в табачном дыме, и вызывают воспалительный процесс в мелких дыхательных путях и легочной паренхиме [61]. В развивающихся странах около 50% случаев смерти от ХОЗЛ обусловлены использованием биотоплива, причем 75% умерших составляют женщины [62]. ВОЗ включила загрязнение окружающей среды продуктами сгорания биомассы в топ‑10 рисков для здоровья человека, так как этот фактор отвечает примерно за 1,5 млн смертей ежегодно [63].
В нескольких работах сравнивали фенотип ХОЗЛ у некурящих лиц и курильщиков. В исследовании с участием мексиканских женщин с ХОЗЛ, которые подвергались воздействию дыма от сгорания биомассы, были показаны такие же клинические характеристики, показатели качества жизни и смертности, как и в исследованиях с курящими пациентами с ХОЗЛ [66]. Shavelle и соавт. обнаружили сокращение продолжительности жизни у никогда не куривших пациентов с ХОЗЛ по сравнению с курильщиками [67]. Mendoza и его коллеги сообщили о том, что женщины с ХОЗЛ, обусловленным воздействием дыма от биотоплива, имеют более выраженный легочный фиброз, усиление отложения пигмента и большее утолщение интимы легочных сосудов, чем женщины с ХОЗЛ, вызванным табакокурением [68].
Пока нет специальных исследований по использованию антихолинергических препаратов у этих больных, в частности по той причине, что в развитых странах главной причиной ХОЗЛ считается курение.
Тиотропий при БА
Даже при соблюдении современных рекомендаций до 50% пациентов с БА не контролируют заболевание. Часть больных продолжают испытывать постоянные симптомы и обострения, несмотря на высокие дозы препаратов. Для обозначения этого явления используется много терминов: рефрактерная, тяжелая, стероидрезистентная, стероидзависимая, трудная, плохо контролируемая, «хрупкая», нестабильная, необратимая астма [70]. Обычно такие пациенты получают β2-агонисты длительного действия и высокие дозы ИКС. В руководстве GINA рекомендуется в лечении таких пациентов комбинировать препараты первой линии с другими лекарственными средствами [72].
Ненейрональная холинергическая система широко экспрессируется в эпителиальных клетках, эозинофилах, подслизистых железистых клетках, гладкомышечных клетках и различных иммунных клетках, в том числе лимфоцитах, макрофагах и тучных клетках дыхательных путей. Это говорит о том, что ненейрональные холинергические механизмы могут играть важную роль в патофизиологии БА [73]. Таким образом, использование антихолинергических препаратов представляется перспективным направлением в лечении пациентов с БА, не отвечающих на ИКС.
Поиск литературы по вопросу применения тиотропия при БА позволил обнаружить 149 статей, в том числе пять рандомизированных клинических исследований и два открытых неконтролируемых исследования. Использование тиотропия в сочетании с ИКС или комбинацией ИКС/β2-агонист длительного действия у пациентов с неконтролируемой БА от умеренной до тяжелой степени показало улучшение функции легких, которое сохранялось даже при снижении дозы ИКС и прекращении приема β2-агонистов длительного действия. Таким образом, тиотропий может считаться эффективным решением для таких больных, не добавляя проблем с безопасностью [74].
Исследование TALC показало, что тиотропий, который принимался при помощи доставочного устройства ХендиХейлер® 18 мкг/сут, в сочетании с низкими дозами ИКС более эффективен, чем удвоение дозы стероидов, в отношении улучшения утреннего и вечернего показателя пиковой скорости выдоха (р≤0,001) и ОФВ1 (р≤0,004). Он был не менее эффективен, чем сальметерол, в улучшении функции легких и продемонстрировал выраженный бронходилатационный эффект при плохо контролируемой астме [75]. В работе Kerstjens и соавт. использование тиотропия при помощи доставочного устройства Респимат® 5 мкг/сут на 56 дней продлило время до первого тяжелого обострения с уменьшением риска тяжелых обострений по сравнению с плацебо на 21% (р=0,03) [76].
Справка ЗУ
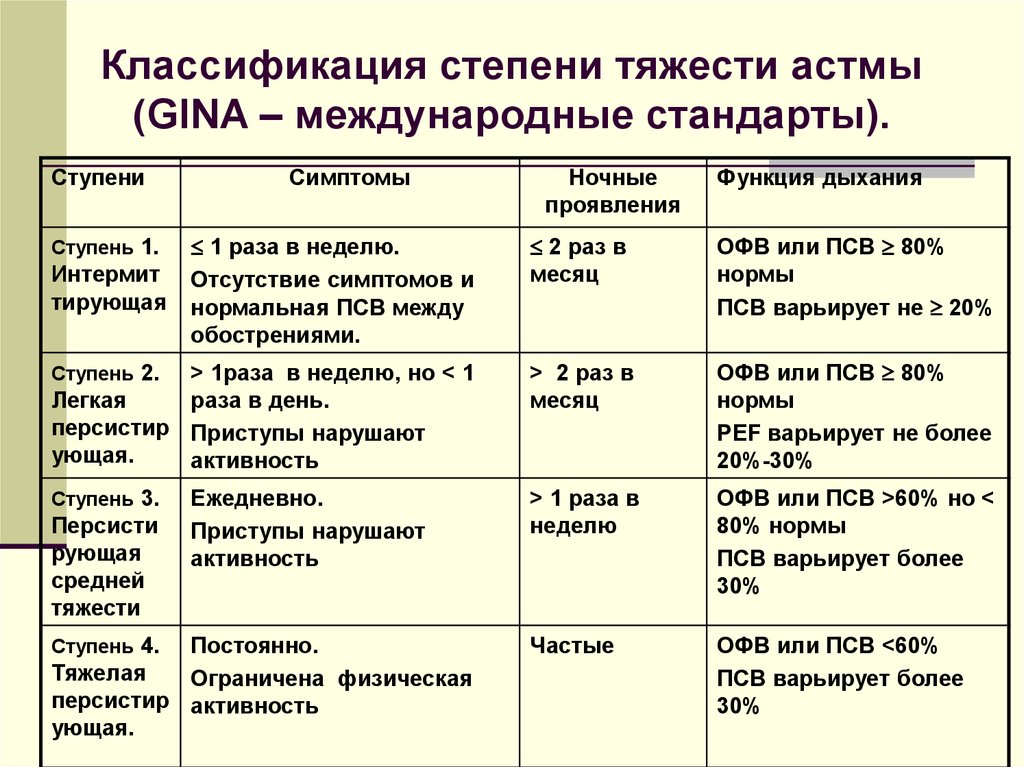
В 2015 году тиотропий был включен в современный алгоритм лечения БА в руководстве GINA. Согласно новым рекомендациям тиотропий в доставочном устройстве Респимат® показан как дополнительная терапия для пациентов старше 18 лет с историей обострений в анамнезе на 4 и 5
ступени терапии.
Такое показание («дополнительная поддерживающая бронхолитическая терапия больных астмой, которые в настоящее время получают поддерживающую терапию комбинацией ингаляционных кортикостероидов (>800 мкг будесонида/сутки или экви-
валент) и β2-агонистов длительного действия и которые имели ≥1 тяжелых обострений болезни в течение предшествующего года») уже зарегистрировано для препарата Спирива Респимат® и в Украине.
Tиотро