Тип гиперчувствительности при бронхиальной астме

Классификация
Классификация аллергических реакций, предложенная Н. Gell и R. Coombs, основанная на патогенетическом принципе, получила наибольшее признание.
Эта классификация включает 5 типов аллергических реакций: I — реагиновый (анафилактический), II — цитотоксический, III — иммунокомплексный, IV — клеточно-опосредованный, V — антирецепторный.
I тип — реагиновый (анафилактический), связан с образованием антител с высокой клеточной аффинностью (IgE, lgG4): атопическая бронхиальная астма, поллиноз и др.;
II тип — цитотоксический, связан с образованием антител (IgGl, IgG2, IgG3, IgM) к компонентам клеток: лекарственная аллергия;
III тип — иммунокомплексный, связан с образованием комплексов аллергенов и аутоаллергенов с IgG, IgM-антителами и с повреждающим действием комплексов на ткани организма;
IV тип — клеточно-опосредованный (ГЗТ);
V тип — антирецепторный, связан с наличием антител к физиологически важным детерминантам клеточной мембраны — рецепторам (бета-адренорецепторам, ацетилхолиновым рецепторам и др.).
Одним из ведущих условий назначения больному с бронхиальной астмой аллерген-специфической иммунотерапии является наличие у пациента IgE-опосредованной формы аллергии к этиологически значимым аллергенам. В связи с этим для дальнейшего обсуждения «точек приложения» СИТ (12) целесообразно рассмотреть основные механизмы аллергических реакций немедленного типа (АРНТ).
Аллергические реакции немедленного типа — это опосредованные иммунные реакции.
Формирование АРНТ проходит ряд стадий:
- контакт с аллергеном;
- синтез аллерген-специфических IgЕ;
- фиксация IgЕ на поверхности тучных клеток, повторный контакт с тем же аллергеном;
- связывание аллергена с IgЕ на поверхности тучных клеток;
- высвобождение медиаторов аллергии из тучных клеток;
- действие этих медиаторов на «шоковые» органы и ткани.
Иммунологическая стадия АРНТ (2) включает синтез IgЕ к конкретному аллергену и связывание аллергена с IgЕ на поверхности тучных клеток. Высвобождение медиаторов аллергии — патохимическая стадия АРНТ. Действие этих медиаторов на органы и ткани, по А.Д.Адо (2), — патофизиологическая стадия АРНТ.
При бронхиальной астме можно обнаружить патогенетические механизмы разных типов аллергических реакций. Однако, приступ атопической бронхиальной астмы — результат аллергической реакции немедленного типа.
Патогенез бронхиальной астмы чрезвычайно сложен и не ограничивается только аллергическими реакциями немедленного типа (1 тип), однако они являются основным первоначальным звеном, которое сохраняет свое значение на протяжении всей болезни и требует соответственно направленных терапевтических воздействий (А.Д. Адо 1976-90).
Ведущим звеном патогенеза заболевания является повышенная чувствительность, гиперреактивность бронхов к аэроаллергенам. Аллергическое воспаление, развивающееся в ответ на воздействие аэроаллергенов, чаще всего IgЕ-опосредованно. Воспалительная концепция бронхиальной астмы ставит вопрос о необходимости проведения базисной противовоспалительной терапии.
Лечение бронхиальной астмы имеет свои особенности и должно осуществляться специалистом-аллергологом. Среди разнообразных методов лечения бронхиальной астмы можно выделить методы, направленные на устранение причины заболевания (этиологическое или элиминационное лечение) и на коррекцию патогенетических механизмов болезни (патогенетические методы терапии). К этим методам относится и аллерген-специфическая иммунотерапия (СИТ).
Одним из критериев назначения СИТ является наличие у больного аллергической реакции немедленного типа на причинно-значимый аллерген, опосредованной IgE-антителами.
Большинство природных аллергенов, вызывающих аллергические реакции при ингаляционном поступлении в организм, — полярные соединения с молекулярной массой от 10 до 40 kD. Значительной активностью обладают гликопротеины с М до 40 kD (см. раздел «Аэроаллергены»).
Для синтеза IgE необходимо взаимодействие между макрофагами, Т- и В-лимфоцитами. Макрофаги перерабатывают и представляют аллерген Т-лимфоцитам. В 1966 году группой K.Ishizaka установлена связь реагиновой активности сыворотки крови с иммуноглобулином, отличным от всех известных в то время классов иммуноглобулинов, который был назван — иммуноглобулин Е. Вскоре были получены доказательства, подтверждающие IgE-обусловленность реакций немедленного типа у больных атопическими заболеваниями.
IgE является гамма 1-гликопротеином с коэффициентом седиментации порядка 85 и молекулярной массой около 190 kD. Этот белок имеет высокое содержание углеводов (12%). Молекула IgE состоит из двух легких цепей (каппа или ламбда типа) и двух тяжелых цепей, обозначаемых эпсилон-цепями. Тяжелые цепи имеют в своем составе 550 аминокислотных остатков и мол. массу порядка 72,3 kD.
IgE чувствителен к перевариванию пепсином, в результате которого получается двойной Fab-фрагмент — F(ab’)2, состоящий из двух легких цепей, участка тяжелой цепи, включающего Fd, и аминоконцевой участок Fc-фрагмента.
Тяжелые эпсилон-цепи состоят из одной вариабельной (V) области и четырех константных (С) областей: С (эпсилон) 1, С (эпсилон) 2, С (эпсилон) 3, С (эпсилон) 4. В пределах одной эпсилон-цепи имеется 15 цинстеиновых остатков, 10 из которых образуют по одной дисульфидной связи в каждом из 5 доменов.
Один цистеиновый остаток участвует в связывании эпсилон-цепи с легкой цепью, а два образуют межцепьевые дисульфидные связи в участках до и после С (эпсилон) 2 домена. В пределах С (эпсилон) 1 домена имеется дополнительная внутрицепьевая дисульфидная связь, в образовании которой принимают участие два оставшиеся из названных цистеиновых остатков.
В пределах каждой тяжелой эпсилон-цепи имеется 6 боковых олигосахаридных цепочек. Три из них расположены в С (эпсилон) 1, одна — в С (эпсилон) 2 и две — в С (эпсилон) 3 доменах. Функция этих олигосахаров до сих пор остается невыясненной.
Как и другие классы иммуноглобулинов, IgЕ может быть гетерогенен. Существует не менее 2-х подклассов IgЕ. Важно также, что IgЕ, синтезируемый лицами с атопическими заболеваниями, может быть функционально отличным от IgЕ здоровых лиц.
Эффекторные свойства IgЕ характеризуются признаками, некоторые из которых используются при разработке диагностических тест-систем по определению уровней сывороточного IgЕ. Наиболее характерным свойством является его способность фиксироваться на мембранах определенных типов клеток (тучных, базофилах), что и лежит в основе процесса сенсибилизации организма. При разработке тест-систем для определения IgЕ в сыворотке крови больного используют указанную «тропность» IgЕ по отношению к так называемой твердой фазе (мембране), роль которой выполняет в данном случае активированный полимер. Последующая индикация комплекса «IgЕ-аллерген» позволяет выявить количественный показатель комплексов с индикатором (ФГА, J-125, хемолюминесцентные красители).
Анализ механизмов специфической иммунотерапии требует рассмотрения некоторых молекулярных механизмов IgЕ-опосредованных аллергических реакций. В связи с этим накопленный в последнее время фактический материал по клеточным и гуморальным реакциям, участвующим в процессе формирования гиперчувствительности немедленного типа, определяет основные направления поиска эффективных способов лечения аллергии.
Выявленная недавно так называемая дихотомия Т-хелперов на клетки подклассов Тh1 и Тh2 играет важную роль в понимании механизмов аллергических реакций и антиаллергической патогенетической терапии.
Показано, что под влиянием антигенной стимуляции клетки вырабатывают определенные наборы цитокинов, обладающих специализацией в реализации аллергического ответа. Так называемые, воспалительные хелпе-ры — Тh1 — связаны с развитием преимущественно клеточного иммунного ответа, в то время как Тh2 — хелперные клетки — с развитием гуморального иммунного ответа. В настоящее время показана значимость соотношения в дихотомии Тh1/Тh2 для аллергических процессов.
При аллергическом процессе это соотношение можно оценить как Тh1 < Тh2. В случае эффекта СИТ и выздоровления пациента это соотношение, по-видимому, должно составить Тh1 > Тh2. Известно, что маркерными цитокинами для Тh1 являются интерферон гамма и ИЛ-2, для Тh1: ИЛ-4,5 и 10. Следовательно, и показатели уровней указанных цитокинов в процессе СИТ могут в известной мере быть критериями позитивных сдвигов в лечении.
Схематично индукцию IgЕ можно представить следующим образом: антиген-представляющие клетки осуществляют процессинг аллергена до пептидных компонентов и представляют их (Т-клеточные эпитопы) на молекулах 11 класса главного комплекса гистосовместимости Т-клеткам, которые распознают комплекс «пептид-МНС» при помощи Т-клеточного рецептора ТСR-путем родственного распознавания. Происходит активация Т-клеток, стимуляция IL-4 и других цитокинов.
Кроме МНС-ТСR-взаимодействия необходим другой сигнал, осуществляемый взаимодействием молекулы СD40 на В-клетках и лиганда СD40L, экспрессированного на Т-клетках. Для проявления IgЕ стимулирующей активности IL-4 необходимо контактное взаимодействие В- и Т-лимфоцитов. Прямой контакт с Т-хелпером, в основе которого лежит взаимодействие СD40 и СD40L. Этот тип взаимодействия относится к кооперации Т-хелперов и В-лимфоцитов. При Т-В-кооперации имеется двусторонняя направленность сигналов (см.табл.1).
Направляющим является сигнал от Т- к В-клетке. В осуществлении такого типа кооперации основная роль принадлежит взаимодействию двух пар молекул: СD40 В-клеток и СD40L (СD154) Т-клеток. Сигнал, передаваемый в В-лимфоцит через молекулу СD40, обусловливает основное — взаимодействие Т- и В-клеток, в том числе через цитоплазматический белок CRAF-1 (CD40 receptor associated factor). Этот белок перекрестно сшивает цитоплазматические участки CD40. Это приводит к включению в В-лимфоцитах переключение синтеза на IgE.
Данный сигнал является обязательным для перехода синтеза иммуноглобулинов с одного изотипа на другой, который реализуется при действии IL-4. После переключения на IgE-синтез генетически опосредованный уровень аллергических антител поддерживается при участии ряда других факторов (ИЛ-5, ИЛ-6). Наиболее значимым этапом в запуске синтеза IgE является взаимодействие молекулы CD40 на В-клетках с ее лигандом CD40L, представленным на Т-клетках.
Плазматические клетки, вырабатывающие IgE, локализуются в собственной пластинке слизистых, в лимфоидной ткани дыхательных путей и ЖКТ. IgE прочно связывается с рецепторами к Fc-фрагменту на поверхности тучных клеток и сохраняются здесь до 6 недель. Связывание IgE с тучными клетками приводит к следующему: любой контакт с аллергеном приведет к общей активации тучных клеток и анафилактической реакции. При этом происходит активация синтеза этого иммуноглобулина в организме больного, активация комплемента по альтернативному пути с образованием факторов хемотаксиса, например, анафилатоксинов С3а, С4а, С5а.
В результате взаимодействия IgE и аллергена на поверхности тучной клетки в процессе АРНТ из активированных тучных клеток высвобождаются медиаторы воспаления. При IgE-зависимой активации аллерген должен соединиться с двумя молекулами IgE на тучной клетке. Наиболее значимые медиаторы гранул тучной клетки: гистамин, факторы хемотаксиса (анафилактический фактор хемотаксиса эозинофилов, гепарин, лейкотриены В4, С4, D4, Е4, простагландины (ПГ) D2, I2, Е2, F2 а, фактор активации тромбоцитов, некоторые цито-кины (интерлейкины 1 -2, -3, -4, -5 и др.).
Действуя на разные органы и ткани, медиаторы вызывают следующие эффекты: сокращение гладких мышц бронхов, расширение мелких и крупных сосудов, стимуляцию секреторной активности желез и др.
АРНТ лежат в основе атопических заболеваний, среди которых можно назвать атопическую бронхиальную астму, формирующуюся в ответ на воздействие пыльцы растений, перхоти животных, домашней пыли и др. факторов окружающей среды.
Таблица 1. Схема индукции IgЕ (по И.С.Гущину, 2000)

Иммуногенетические механизмы играют важную роль в аллергическом ответе на аллергоопасные факторы окружающей среды. Однако, как известно, аллергенные свойства у пыльцы разных видов растений не являются одинаковыми. Пыльца одних видов обладает более выраженной, в сравнении с пыльцой других видов, сенсибилизирующей активностью.
В связи с этим требуется анализ взаимосвязи структуры аллергенов и их способности стимулировать в организме аллергический ответ.
По-видимому, об этилогической значимости какого-либо фактора окружающей среды в формировании конкретной аллергопатологии можно судить, руководствуясь следующими показателями воздействия этого фактора на организм больного:
- имеет место контакт больного в окружающей среде с причинно-значимым аллергеном;
- имеет место аллергический ответ на этот фактор (аллерген);
- получен высокий показатель эффективности СИТ данным аллергеном (табл. 2).
Хутуева С.X., Федосеева В.Н.
Опубликовал Константин Моканов
Источник

Бронхиальная астма остается актуальной проблемой пульмонологии, так как заболеваемость ею неуклонно растет. Она относится к группе мультифакториальных патологий, то есть существует множество причин, непосредственно оказывающих влияние на ее возникновение.
Исходя из причин выделяют различные виды астмы. Врачи разработали несколько различных классификаций, которые могут точно охарактеризовать состояние пациента. В дальнейшем это помогает при выборе тактики лечения.
Что представляет собой бронхиальная астма
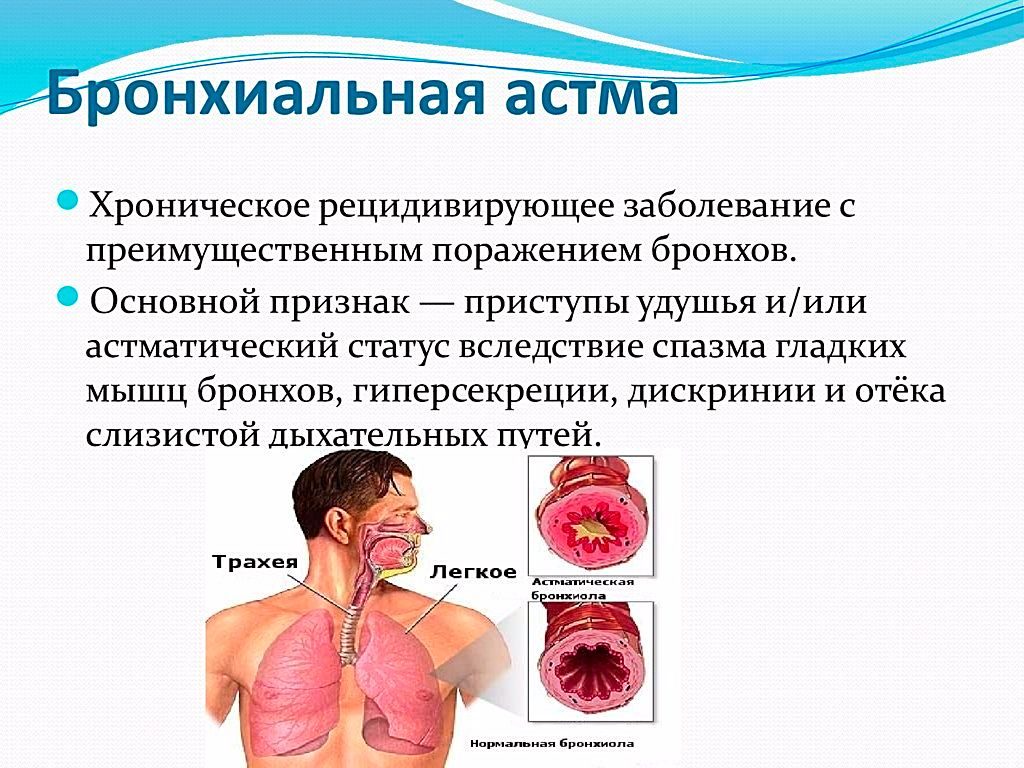
Это не изученное до конца заболевание имеет воспалительную природу и считается хроническим, преимущественно поражая бронхиальное дерево. Основным симптомокомплексом является спазм мышечной стенки бронхов, возникающий из-за их сенсибилизации.
Сужение бронхов сочетается с одышкой, чувством нехватки воздуха и хрипами, подобными свисту. Препараты для лечения астмы делятся на те, что используются для ежедневного приема и считаются базовыми, а также те, что принимают в момент удушья. Вид астмы определяют, исходя из многих факторов: причины, тяжесть симптоматики, уровень контроля и т. д.
Критерии классификации болезни
Во всем мире функционирует единая Международная классификация болезней. Каждому заболеванию соответствует свой шифр, благодаря этому врачам разных стран легко понимать друг друга. В этом документе бронхиальную астму классифицируют только по степени тяжести и причине, вызывающей ее.
Но болезнь все больше распространяется, и этого стало мало. Классификация усложняется, существует несколько ее видов, были выделены формы астмы и типы. Большое значение для подбора правильного лечения имеет деление на клинические формы астмы. Необходимо учитывать больше факторов для точной характеристики заболевания:
- форма тяжести до назначения терапии врачом, так как лечение может смазать реальную картину;
- связь причин, вызвавших астму, с особенностями ее протекания;
- реакция организма на коррекцию состояния при помощи медикаментов;
- степень контроля при проводимой терапии;
- причины возможных осложнений.
Классификация по этиологии

Астма классифицируется по причинам, вызывающим приступ. Выделяют:
- экзогенную форму бронхиальной астмы. Аллерген извне проникает в организм, вызывая реакцию дыхательной системы в виде спазма бронхов. Триггерами начала приступа могут являться цветочная пыльца, шерсть домашних питомцев или пыль. Обособленно рассматривают атопическую астму, отличающуюся от других имеющейся у больного генетической предрасположенности к гиперчувствительности бронхов;
- эндогенную — причина кроется внутри организма. Этой причиной может выступать физическая нагрузка, перепады температур, а также стрессы. Отдельно можно выделить инфекционную форму астмы — когда приступы случаются из-за воздействия вирусов или микроорганизмов;
- смешанную. Приступ удушья появляется в результате реакции бронхов на воздействие как внешних факторов, так и внутренних раздражителей.
Особые формы бронхиальной астмы

Специалисты, помимо основных видов астмы, выделяют в особую группу некоторые отдельно стоящие клинико-патогенетические варианты:
- Профессиональная. Эта форма астмы обычно дебютирует при постоянном и длительном контакте человека с вредными веществами, выступающих в данном случае в роли аллергенов, или раздражающих веществ. Важным моментом является то, что фактор присутствует на производстве, поэтому приступы развиваются в течение первых четырех часов после его воздействия. Приступы не возникают в нерабочие дни, но в запущенных случаях симптомы могут оставаться даже после устранения причины в течение длительного времени. Самым эффективным лечением при таком варианте является полное исключение контакта с веществом, вызывающим приступы удушья.
- Рефлюкс-индуцированная форма развивается при сниженном тонусе сфинктера пищевода. Наиболее часто такие приступы возникают ночью, так как в лежачем положении заброс пищи из желудка в пищевод происходит легче. Есть два механизма развития симптомов удушья: содержимое желудка из-за слабости сфинктера попадает в дыхательные пути или возникает раздражение стенок пищевода, после чего рефлекторно наступает бронхоспазм.
- Аспириновая астма представляет собой псевдоаллергическую воспалительную реакцию организма, вызванную возникновением гиперчувствительности к нестероидным противовоспалительным препаратам, содержащим ацетилсалициловую кислоту. Проявляется такая астма ринитом, приступами обструкции бронхов и кашлем. Имеется связь приступа с приемом НПВС. Течение приступов довольно тяжелое, довольно слабо действуют на них бронхолитики. Такие приступы купируют глюкокортикостероидами.
- Физического напряжения – приступ наблюдается во время физических усилий, а также уже после нагрузки. Этот вид астмы может проявиться в любом возрасте, как у взрослых, так и у детей. При тяжелом течении приступа нарастает симптоматика дыхательной недостаточности, это состояние требует срочной помощи медиков.
- Ночная астма. Приступы преимущественно возникают в ночное время. Причину установить затруднительно: ей может быть реакция на постельное белье, перепад температур ночью, неправильная поза во время сна и так далее. Наличие ночных приступов говорит о некорректно подобранном лечении астмы.
Классификация заболевания в соответствии со степенью тяжести

Специалисту важно принимать во внимание степень тяжести патологии, ведь это является основным критерием при подборе наилучшей терапии для коррекции состояния. Классификация бронхиальной астмы по степени тяжести выделяет:
- легкие формы астмы, симптомы которой мало влияют на образ жизни больного;
- более серьезную по клинике бронхиальную астму средней степени;
- тяжелую степень, представляющую наибольшую опасность.
Виды:
- Интермиттирующая (иными словами, эпизодическая) астма. Самая легкая форма по проявлениям, которая характеризуется длительной ремиссией. Приступы не возникают при условии установления аллергена и прекращения его воздействия на организм. Систематического лечения нет, лекарства используются только в случае обострения – используют холиноблокаторы, а также назначают теофиллины, действующие непродолжительное время. При сильных проявлениях будет целесообразно использование ингаляционных глюкокортикостероидов.
- Персистирующая астма легкой степени тяжести. Симптомы проявляются уже чаще – за неделю приступы могут возникать несколько раз, причем как днем, так и ночью. Это мешает активной жизни пациента, нарушает сон. При такой астме уже назначают профилактические ингаляции глюкокортикоида или теофиллина в малых дозах. В сам момент приступа лучше всего использовать в ингаляциях холинолитики.
- Персистирующая астма средней степени тяжести. Для нее характерны дневные приступы, беспокоящие ежедневно. Ночные же ухудшения состояния случаются около двух раз в неделю. Эти приступы в значительной мере ухудшают жизнь пациента. Необходим для коррекции состояния ежедневный прием гормонов в виде ингаляций и теофиллинов, но уже в большей дозе. Бета-адреномиметики назначают для купирования спазма, но не стоит применять их больше 4 раз за день. В случае возникновения тяжелого приступа можно принять гормональные таблетки.
- Персистирующая бронхиальная астма тяжелой степени. Симптомы заболевания постоянно беспокоят больного, значительно затрудняется работоспособность. Для их купирования используют глюкокортикостероиды, постепенно наращивая дозировку. Приступы протекают тяжело, с длительным удушьем, нередко возникает астматический статус, требующий немедленной врачебной помощи.
Классификация по уровню контроля

При подборе терапии важно вести контроль за реакцией организма на проводимое лечение. Специалист внимательно должен контролировать изменения симптоматики в ответ на принимаемые препараты.
При адекватной терапии и соблюдении всех рекомендаций цифры, говорящие о функциях внешнего дыхания, изменяются в лучшую сторону, а самочувствие больного улучшается.
По степени контроля над астмой бывает:
- Хорошо контролируемая – пациент отмечает значительное улучшение либо полное исчезновение симптомов. Обострений нет.
- Частично контролируемая – частота приступов уменьшилась, но они все-таки есть. Уже есть некоторые ограничения физической активности, обострения 1 или более раз в году.
- Плохо контролируемая – подобранное лечение не является эффективным, возможен переход бронхиальной астмы в более тяжелую степень. Частота обострений болезни уже выше – 1 и более раз в неделю. В этом случае надо выяснять, почему нет результата. Это может быть неправильно назначенное лечение, серьезные перемены в жизни больного, несоблюдение врачебных рекомендаций, не устраненные триггеры, вызывающие приступ, и так далее. В каждом конкретном случае нужно разбираться отдельно по всем пунктам.
Классификация по другим признакам

Есть еще классификация, которая основана на частоте возникновения симптомов бронхиальной обструкции. На этой основе выделяют две фазы бронхиальной астмы:
- фаза обострения – когда проявления недуга наиболее яркие. Присутствует кашель, нарастает одышка, качество жизни в этой фазе может значительно снижаться;
- фаза ремиссии – когда симптомы заболевания почти не беспокоят больного или вовсе отсутствуют. Работоспособность восстанавливается до уровня, соответствующего установленной стадии бронхиальной астмы. Если обострений нет два года и более, ремиссия считается стойкой.
В зависимости от присоединения осложнений выделяют два вида бронхиальной астмы: протекающую с осложнениями и неосложненную.
Классификация астмы у детей

Классификация бронхиальной астмы у детей основана на тех же критериях, что и у взрослых. В первую очередь учитывает степени тяжести астмы: ее делят на легкую, средней тяжести и тяжелую форму. Критерии постановки диагноза зависят от возраста. У детей до 5 лет проводится внешний осмотр, сбор анамнеза.
Функциональные тесты в этом возрасте имеют малую информативность. Родителям детей, у которых уже был приступ со свистящими хрипами, нужно внимательно следить за состоянием ребенка и при первых же подобных симптомах вызывать бригаду медиков.
Лечение бронхиальной астмы

Лечить астму можно и нужно. В основе лежит медикаментозная терапия. В зависимости от тяжести симптоматики и вида астмы специалисты подбирают наилучшие препараты и адекватную дозировку. Лекарства могут выступать в качестве базовой терапии, которая расписывается на каждый день.
Есть и такие средства, которые применяются пациентом исключительно во время приступа для его купирования. Наиболее популярна ступенчатая терапия. Ее суть в подборе наименьшей дозировки и минимального количества медикаментов, необходимых для полного контроля над астмой.
Профилактика
Профилактика играет большую роль, ведь приступ гораздо легче предупредить, нежели чем устранять его последствия.
Можно рекомендовать своевременную санацию очагов хронической инфекции, избавление от вредных пристрастий и полноценное питание.
Источник


