Типичная картина для астмы

Бронхиальная астма
Бронхиальная астма – хроническое рецидивирующее заболевание с преимущественным поражением дыхательных путей, в основе которого лежит хроническое аллергическое воспаление бронхов, сопровождающееся их гиперреактивностью и периодически возникающими приступами затрудненного дыхания или удушья в результате распространенной бронхиальной обструкции, которая обусловлена бронхоспазмом, гиперсекрецией слизи, отеком стенки бронхов.
Выделяют две формы бронхиальной астмы – иммунологическую и неиммунологическую – и ряд клинико-патогенетических вариантов: атопический, инфекционно-аллергический, аутоиммунный, дисгормональный, нервно-психический, адренергического дисбаланса, первично измененной реактивности бронхов (в том числе «аспириновая» астма и астма физического усилия), холинергический.
Этиология и факторы риска для возникновения бронхиальной астмы у детей: атопия, гиперреактивность бронхов, наследственность. Причины (сенсебилизирующие): бытовые аллергены (домашняя пыль, клещи домашней пыли), эпидермальные аллергены животных, птиц, и насекомых, грибковые аллергены, пыльцевые аллергены, пищевые аллергены, лекарственные средства, вирусы и вакцины, химические вещества.
Патогенез.Общим патогенетическим механизмом является изменение чувствительности и реактивности бронхов, определяемое по реакции проходимости бронхов в ответ на воздействие физических и фармакологических факторов.
Считают, что у 1/3 больных (преимущественно у лиц, страдающих атоническим вариантом болезни) астма имеет наследственное происхождение. Наиболее изучены аллергические механизмы возникновения астмы, в основе которых лежат IgЕ– или IgG-обусловленные реакции. Центральное место в патогенезе «аспириновой» астмы отводят лейкотриенам. При астме физического усилия нарушается процесс теплоотдачи с поверхности дыхательных путей.
Клиника. Заболевание нередко начинается приступообразным кашлем, сопровождающимся одышкой с отхождением небольшого количества стекловидной мокроты (астматический бронхит). Развернутая картина бронхиальной астмы характеризуется появлением легких, средней тяжести или тяжелых приступов удушья. Приступ может начинаться предвестником (обильным выделением водянистого секрета из носа, чиханьем, приступообразным кашлем т. п.).
Приступ бронхиальной астмы характеризуется коротким вдохом и удлиненным выдохом, сопровождающимся слышными на расстоянии хрипами. Грудная клетка находится в положении максимального вдоха, больной принимает вынужденное положение, сидя на кровати, свесив ноги вниз, наклонив туловище несколько вперед. В дыхании принимают участие мышцы плечевого пояса, спины, брюшной стенки. При перкуссии над легкими определяется коробочный звук, при аускультации выслушивается множество сухих хрипов. Приступ чаще заканчивается отделением вязкой мокроты.
Тяжелые затяжные приступы могут перейти в астматическое состояние – один из наиболее грозных вариантов течения болезни.
Астматическое состояние
Астматическое состояние проявляется возрастающей резистентностью к бронхорасширяющей терапии и непродуктивным кашлем. Выделяют две формы астматического состояния – анафилактическую и метаболическую. При анафилактической форме, обусловленной иммунологическими или псевдоаллергическими реакциями с высвобождением большого количества медиаторов аллергической реакции (чаще всего у лиц с повышенной чувствительностью к лекарственным препаратам), возникает острый тяжелейший приступ удушья.
Метаболическая форма, обусловленная функциональной блокадойадренергических рецепторов, возникает в результате передозировки симпатомиметиков при инфекции дыхательных путей, формируется в течение нескольких дней.
В начальной, I стадии перестает отходить мокрота, появляется боль в мышцах плечевого пояса, грудной клетке и в области брюшного пресса. Гипервентиляция, потеря влаги с выдыхаемым воздухом приводят к увеличению вязкости мокроты и обтурации просвета бронхов вязким секретом.
Образование в задненижних отделах легких участков немого легкого свидетельствует о переходе статуса во II стадию с явным несоответствием между выраженностью дистанционных хрипов и их отсутствием при аускультации. Состояние больных крайне тяжелое. Грудная клетка эмфизематозной формы, вздута. Пульс превышает 120 ударов в минуту. Артериальное давление имеет тенденцию к повышению. На ЭКГ – признаки перегрузки правых отделов сердца. Формируется респираторный или смешанный ацидоз.
В III стадии (при гипоксически-гиперкапнической коме) нарастают одышка и цианоз, резкое возбуждение сменяется потерей сознания, возможны судороги. Пульс парадоксальный, артериальное давление снижается. Течение болезни циклическое: фаза обострения с характерными симптомами и данными лабораторно-инструментальных исследований сменяется фазой ремиссии. Осложнения бронхиальной астмы: эмфизема легких, нередко присоединение инфекционного бронхита, при длительном и тяжелом течении болезни появление легочного сердца.
Диагностикапроводится на основании тщательно собранного анамнеза, типичных приступов экспираторного удушья, эозинофилии в крови, особенно в мокроте, аллергологического обследования с проведением кожных и в некоторых случаях провокационных ингаляционных тестов, исследования иммуноглобулинов Е и G. Хороший анализ анамнестических, клинических, рентгенологических и лабораторных данных позволяет исключить синдром бронхиальной обструкции при неспецифических и специфических воспалительных заболеваниях органов дыхания, болезнях соединительной ткани, глистных инвазиях, обтурации бронхов (инородным телом, опухолью), эндокринно-гуморальной патологии (гипопаратиреозе и др.), гемодинамических нарушениях в малом круге кровообращения, аффективной патологии и т. д.
Лечение при бронхиальной астме должно быть строго индивидуализировано с учетом варианта течения, фазы болезни, наличия осложнений, сопутствующих заболеваний, переносимости больным лекарственных средств и наиболее рационального их применения в течение суток. Поликлиника – аллергологический кабинет – специализированное отделение стационара и в последующем постоянное наблюдение в аллергологическом кабинете – примерные этапы преемственности в лечении таких больных.
При атонической бронхиальной астме прежде всего назначают алиминационную терапию – максимально полное и постоянное прекращение контакта с аллергеном. Если аллерген идентифицирован, но изолировать от него больного нельзя, показана специфическая гипосенсибилизация в специализированных аллергологических учреждениях в фазе ремиссии. Больным с атонической астмой (особенно при неосложненных формах болезни) назначают кромолин натрий (интал), распыляя его с помощью специального ингалятора.
Если астма сочетается с другими аллергическими проявлениями, предпочтительнее прием внутрь кетотифена по 1 мг 2 раза в день. Эффект от обоих препаратов наступает постепенно.
При отсутствии эффекта назначают глюкокортикоиды, при среднетяжелых случаях желательно назначать в виде ингаляций (бекотид по 50 мкг каждые 6 ч). При тяжелых обострениях показан прием глюкокортикоидов внутрь, начиная с преднизолона по 15 – 20 мг всуток, после достижения клинического эффекта дозу постепенно снижают. При пищевой аллергии показано применение разгрузочно-диетической терапии, проводимой в стационаре. Больным с инфекционно-аллергической формой астмы рекомендуют лечение аутовакциной, аутолизатом мокроты, гетеровакцинами, которые в настоящее время готовят по новой технологии. Лечение вакцинами проводят в условиях специализированного стационара.
При нарушениях в системе иммунитета назначают соответствующую иммунокорригирующую терапию. В период ремиссии проводят санацию очагов хронической инфекции. При инфекционно-зависимой форме астмы показаны оздоровительные мероприятия: физическая активность, регулярные занятия лечебной гимнастикой, закаливающие процедуры.
В связи с нарушением мукоцилиарного клиренса необходима разжижающая мокроту терапия: обильное теплое питье, щелочные теплые ингаляции, отвар трав – багульника, мать-и-мачехи и другие, муколитические средства. Целесообразны физические тренировки: плавание или спокойный бег в теплом помещении. При хорошей переносимости каждую неделю увеличивают нагрузку на 1 мин (до 60 мин).
При «аспириновой» астме из рациона исключают продукты, содержащие ацетилсалициловую кислоту (ягоды, томаты, картофель, цитрусовые). Категорически запрещен прием нестероидных противовоспалительных препаратов.
При необходимости назначают интал, задитен или кортикостероиды.
При выраженных эмоциональных расстройствах необходимо квалифицированное обследование и лечение у психотерапевта с индивидуальным подбором психотропных препаратов. Назначают психотерапию, рефлексотерапию.
Для купирования приступов астмы назначают индивидуально подобранную бронхорасширяющую терапию. Оптимальную дозу бронхолитиков подбирают опытным путем (от небольшой дозы до наиболее эффективной). Положительное действие у большинства больных оказывают селективные стимуляторы?2-адренорецепторов (салбутамол, беротек и др.), которые выпускаеютс в виде дозированных ручных (карманных) ингаляторов.
Во время приступа помогают два вдоха аэрозоля. В легких случаях подобные препараты можно применять в виде таблеток.
При более тяжелых приступах используют инъекции эуфиллин в/в (5 – 10 мл 2,4%-ного раствора, препарат применяют также в виде таблеток (по 0,15 г) и свечей (0,3 г)). Передозировка этих препаратов (особенно при гипоксии) может оказать кардиотоксическое действие; кроме того, частое применение симпатомиметиков обусловливает блокаду?-рецепторов.
Холиноблокаторы (атропин, белладонна, платифиллин) предпочтительны при инфекционно-аллергической форме болезни, особенно при обструкции крупных бронхов. Нередко эти препараты присоединяют к другим бронхорасширяющим средствам. Эффективным препаратом этой группы является атровент, выпускаемый в дозированных ингаляторах; его можно применять для профилактики приступов по два вдоха 3 – 4 раза в сутки.
Препарат незначительно влияет на мукоцилиарный клиренс. Различные механизмы бронхиальной обструкции у каждого больного обусловливают целесообразность комбинации препаратов. Эффективным препаратом является беродуал – комбинация беротека и атровента в виде дозированного ингалятора.
Лечение астматического статуса проводят дифференцированно в зависимости от его стадии, формы, причины возникновения. При анафилактической форме вводят п/к раствор адреналина и сразу применяют глюкокортикоиды, назначая со 100 мг гидрокортизона в/в капельно. Если в ближайшие 15 – 30 мин явного улучшения не наступает, вливание гидрокортизона повторяют и начинают в/в капельное введение эуфиллина (10 – 15 мл 2,4%-ного раствора). Одновременно проводят оксигенотерапию через носовой катетер или маску (по 2 – 6 л/мин). Лечение должно проводиться в блоке интенсивной терапии. Лечение метаболической формы астматического статуса проводят в зависимости от его стадии. Вначале необходимо ликвидировать непродуктивный кашель, улучшить отхождение мокроты посредством теплых щелочных ингаляций, обильного теплого питья. Если астматическое состояние обусловлено отменой или передозировкой симпатомиметиков, показано капельное введение преднизолона по 30 мг каждые 3 ч в/в до купирования статуса. При развитии ацидоза необходимо провести в/в вливания 2%-ного раствора гидрокарбоната натрия. Обязательно проводится регидратация путем введения большого количества жидкости. При II стадии астматического состояния дозу глюкокортикоидов повышают (преднизолон до 60 – 90 – 120 мг каждые 60 – 90 мин). Если в ближайшие 1,5 ч не исчезает картина немого легкого, показана управляемая вентиляция с активным разжижением и отсасыванием мокроты. В III стадии интенсивную терапию осуществляют совместно с реаниматологом. После выведения из астматического состояния дозу глюкокортикоидов сразу снижают вдвое, а затем постепенно уменьшают до поддерживающей
В период ремиссии проводят гипосенсибилизирующую терапию, санацию очагов инфекции, лечебную физкультуру, физические тренировки (прогулки, плавание), физиотерапию, санаторно-курортное лечение. Наибольшее значение имеет лечение на местных курортах, так как стало очевидным, что процессы адаптации к новым климатическим условиям и через короткое время реадаптация не оказывают тренирующего действия. Значительно улучшает эффект комплексной терапии квалифицированная психотерапия.
Источник
Бронхиальная астма относится к хроническим заболеваниям дыхательных путей. Воспалительные процессы, протекающие в бронхах, нарушают нормальное дыхание, при этом значительно ухудшается общее состояние больного.
Большое значение при диагностике бронхиальной астмы имеет аускультация. Врач, прослушивая грудную клетку больного, может услышать хрипящие или свистящие звуки. Они имеют самое разнообразное происхождение и могут быть слышны как на вдохе или выдохе, так и при задержке дыхания.
Правильная интерпретация того, что врач слышит в процессе аускультации, помогает при диагностике и лечении БА.
Что такое аускультация
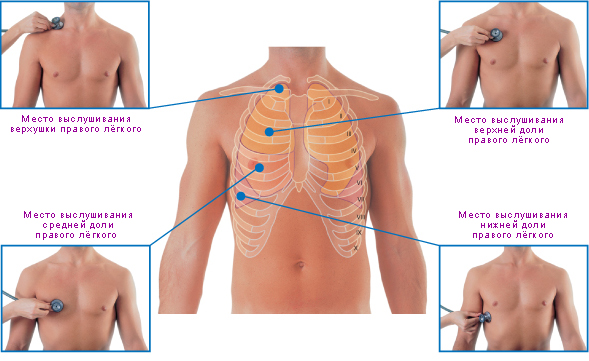
Аускультацию относят к диагностическим методам, применяемым при бронхиальной астме. С его помощью врач прослушивает пациента, определяя и классифицируя шумы в легких.
Практикуется два метода аускультации:
- Прямая. Прослушивание легких проводится без каких-либо приборов. Чаще всего врач просто прикладывает ухо к груди пациента.
- Непрямая. Для этого метода требуется специальный прибор – стетоскоп.
В современной медицине применяют исключительно второй метод, считая первый недостаточно достоверным.
Аускультативно врач способен не только поставить предварительный диагноз, но и определить тяжесть заболевания.
Особенности проведения аускультации
В современной медицине применяется непрямой метод аускультации. Лечащий врач тщательно слушает дыхание пациента как на вдохе, так и на выдохе и анализирует услышанное.
Результаты в обязательном порядке заносятся в амбулаторную карту больного. Для получения более полной картины процедура проводится стоя и сидя.
В некоторых случаях, когда пациент по состоянию здоровья не может стоять или сидеть, процедуру возможно проводить в положении лежа. Так как в любом случае важно прослушать все области грудной клетки, пациент должен делать глубокие, полные вдохи и выдохи.
В некоторых случаях обычного прослушивания недостаточно. Для таких ситуаций существует особая методика – бронхофония. Суть этого метода заключается в том, что пациент шепотом произносит слова, в составе которых есть звуки «Р» и «Ч».
Если врач через статоскоп четко различает произносимые слова, значит, у пациента в области легкого есть некое уплотнение. Также это позволяет предположить и полости в легких. Эти признаки дают возможность диагностировать бронхиальную астму.
В случае прослушивания здорового пациента врач не способен различить какие-либо слова (только некоторые шипящие звуки).
После завершения процедуры врач систематизирует услышанное и делает выводы на основании следующих критериев:
- сравнивает одинаковость шумов в обоих легких в симметричных точках;
- определяет тип шумов, согласно принятой классификации;
- устанавливает наличие посторонних шумов, нехарактерных для БА.
Несмотря на то что современная медицина обладает такими современными диагностическими методами как рентгенография, бронхография и т. д., аускультация обязательно проводится. И все остальные обследования назначаются только по ее результатам.
Дыхательные шумы и хрипы при бронхиальной астме
Аускультативные данные, полученные врачом при первичном осмотре пациента, а также при приступе бронхиальной астмы имеют важное диагностическое значение.
Выделяют шумы трех типов:
- основные:
- побочные;
- шумы из-за трения плевры.
Основные шумы

Это шумы, образующиеся в результате дыхания. В медицине выделяют 2 типа дыхания:
- бронхиальное;
- везикулярное.
Для того чтобы оценить бронхиальное дыхание, следует прослушивать следующие зоны:
- выше гортани;
- над трахеей;
- над бронхами;
- в области расположения седьмого шейного позвонка.
При наличии бронхиальной астмы при аускультации слышны грубые звуки. Для правильной диагностики его важно прослушать как на вдохе, так и на выдохе. При этом выдох всегда более грубый и занимает больше времени.
Если прослушивать другие области, звук имеет другой тембр. Он соответствует везикулярному дыханию. Воздух, поступающий в альвеолы, расправляет их стенки с характерным звучанием.
Для БА можно выделить единую клиническую картину. Если наблюдается ослабление дыхательных шумов при приступе, это означает, что развилась острая эмфизема или пневмоторакс легких.
«Немое легкое» (в каком-либо из отделов отсутствует дыхание) свидетельствует о крупной слизистой пробке или о сильнейшем бронхоспазме, требующем срочной реанимации.
Если хрипы монотонные, одинаково распределенные по всей поверхности легких, – это указывает на бронхоспазм.
Сочетание высоких и низких хрипов указывает на длительное обострение.
Если у пациента легкая стадия обструкции – шумы хорошо слышны только на выдохе. По мере ухудшения состояния они начинают прослушиваться и на вдохе.
Побочные шумы
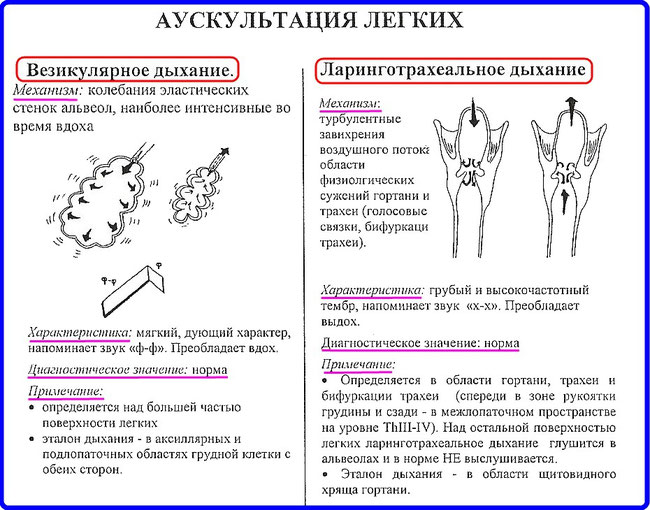
При аускультации бронхиальной астмы выделяют крепитацию и хрипы.
Хрипы, в свою очередь, также принято классифицировать:
- Сухие. Возникают из-за сужения просвета бронхов. Это происходит при бронхиальной астме, пневмонии и прочих воспалительных заболеваниях. Сухие хрипы могут как появляться, так и исчезать. Слышны они как на вдохе, так и на выдохе.
- Влажные. Возникают в случае избыточного накопления мокроты. Влажные хрипы – показатель наличия жидкости в легких. Он возникает при прохождении через нее воздуха. Именно поэтому такой шум напоминает бульканье. Лучше всего такие хрипы прослушиваются на вдохе, но опытный врач может услышать их на любой стадии дыхания.
По тональности выделяют:
- Высокие. Они характерны для мелких бронхов.
- Низкие. Возникают в крупных и средних бронхах.
Хрипы могут быть слышны только на вдохе или только на выдохе. В некоторых случаях их можно услышать даже без помощи каких-либо инструментов. Например, при приступе бронхиальной астмы хрипы слышны на расстоянии нескольких метров от больного.
По локализации выделают точечные (например, при туберкулезе) и распространенные по всей полости (бронхиальная астма).
Отдельно следует выделить крепитацию. Она возникает в альвеолах, когда там накапливается специфическая жидкость, образующаяся при воспалительных процессах. Крепитация хорошо прослушивается на вдохе. После кашля она не исчезает.
Шумы, возникающие при трении плевры

Плевра в нормальном своем состоянии представляет ровную поверхность. Если дыхание не осложнено какими-либо патологиями, листки плевры легко и беззвучно скользят друг по другу.
При наличии воспаления возникает другая картина. На поверхности плевры образуются неровности. При аускультации легких врач услышит треск, возникающий за счет трения этих неровностей друг о друга.
Очень часто бронхиальная астма развивается с токсическим поражением плевры. Она становится сухой, и на поверхности образуются листовые узелки.
Образуемый ими шум легко прослушивается как на вдохе, так и на выдохе. При патологии такого типа пациент может испытывать болевые ощущения.
Выделяют несколько основных отличий трения плевры от хрипов:
- Чем сильнее прижимается статоскоп к телу пациента, тем отчетливее слышен треск.
- Если пациент часто кашляет, хрипы меняют свою силу и тональность. В случае трения звук остается неизменным.
Для четкой дифференциации врачи используют специальный прием: вначале просят пациента вдохнуть поглубже и задержать воздух, а затем сильно выпятить живот, имитируя брюшное дыхание. При этом происходит трение лепестков плевры между собой.
Отличие астмы от других патологий по аускультативной картине

Благодаря аускультации врач может отличить бронхиальную астму от других заболеваний, связанных с воспалением дыхательных путей.
Для бронхиальной астмы характерны равномерные, локализованные по всей поверхности хрипы. А, например, при туберкулезе, их локализация точечная.
В период пневмонии отчетливо прослушиваются высокотональные шумы. При бронхиальном дыхании (что свидетельствует о наличии пустот в легком) возможен шум низкого тембра и невысокой громкости.
При острой эмфиземе отмечают уменьшение шумов. Хрипы влажные, дыхание ослабленное.
Бронхит характеризуется везикулярным дыханием с сухими хрипами и крепитацией.
При плеврите основной отличительной чертой является шум, возникающий при трении плевры. Если заболевание носит экссудативный характер, возможно наличие везикулярного дыхания.
Несмотря на то что с помощью аускультации можно определить патологию, поразившую дыхательные пути, окончательный диагноз ставится только после других, более информативных современных исследований.
В заключение
Аускультация при бронхиальной астме имеет большое диагностическое значение. Любое другое исследование (рентгенография, бронхография и так далее) назначается только после прослушивания пациента.
Характерные хрипы и тип дыхания позволяют врачу поставить предварительный диагноз и начать своевременное лечение.
Источник


