Удалить зуб при бронхиальной астме

Техника операции
Разрез кожи длиной до 5 см производят вдоль внутреннего края груднинноключично-осцевидной мышцы или по ее ходу. С косметической целью производят разрез кожи по ходу складки шеи. Середина разреза должна соответствовать месту наибольшей пульсации сонной артерии, определяемой пальпаторно перед операцией.
После рассечения кожи и подкожной мышцы до четвертой фасции шеи мягкие ткани с помощью двух диссекторов (с длинными и короткими брапшами) раздвигают без особого затруднения вдоль внутреннего края m. sternocleidomastoideus. Влагалище мышцы не вскрывают. Четвертую фасцию, окутывающую сосудисто-нервный пучок, рассекают под общей сонной артерией. При рассечении фасции следует избегать повреждения «исходящей ветви подъязычного нерва, идущей по переднему краю общей сонной артерии к прямым мышцам шеи.
После рассечения четвертой фасции шеи диссектором выделяют санные артерии. До выделения сонных артерий необходимо тупым крючком сместить кнаружи внутреннюю яремную вену, чтобы не поранить ее. Иногда вена располагается над сонными артериями и значительно затрудняет операцию. В таких случаях целесообразно пересечь между лигатурами общую лицевую вену, после чего внутренняя яремная вена свободно смещается в сторону.
Необходимо также учитывать варианты отхождения верхней щитовидной артерии. Иногда она пересекает развилку сонных артерий и затрудняет выделение каротидного тельца. В таких случаях ее необходимо пересечь между лигатурами.
Учитывая анатомические особенности сонных артерий, каротидное тельце выделяют, начиная с У-образного рассечения адвентиции cocудов. В начале адвентицию рассекают по переднему краю общей сонной артерии на 1 см ниже развилки, затем линию разреза продолжают на 2—2,5 см вдоль передне-наружного края наружной сонной артерии и передне-внутреннего края внутренней сонной артерии. Для того чтобы не повредить мышечный слой сосуда, адвентицию следует рассекать длинными сосудистыми ножницами, приподнимая ее анатомичэским пинцетом.
После рассечения адвентиции диссектором с короткими брашнами, скользя по краю наружной и внутренней сонных артерий, делают отверстие в адвентиции соответственно на задне-ннаружной и задне-внутренней поверхностях сонных артерий. Для профилактики кровотечения и удобства выделения каротидного азльца под общую сонную артерию и ее наружную ветвь подводит резиновые держаки. Приподнимая сонные артерии резиновыми держалками, диссектором с длинными браншами мобилизуют их заднюю стенку.
Образованный между внутренней и наружной сонно-артерией тяж берут на кетгутовую держалку. Осторожно у луковицы сонной apтерии максимально выделяют каротидное тельце. Кровотечение, возникающее из vasa pasorum, останавливают непродолжительным прижатием марлевым шариком. Артерию каротидного тельца перевязывают кетгутовой и шелковой лигатурами (на случай соскальзывания одной из них при отсечении тельца).
Межкаротидный тяж перевязывают кетгутовой лигатурой ниже подъязычного нерва. Между верхней лигатурой и каротидным тельцем тяж пересекают под диссектором. Каротидное тельце приподнимают анатомическим пинцетом и отсекают выше второй лигатуры. Рану зашивают наглухо. Если во время операции наблюдалась повышенная кровоточивость, для профилактики образования гематомы к сонным артериям подводят резиновую полоску из перчатки (Е. С. Карашуров, 1971).
По мнению Nakayama (1961), Phyllips (1966) и Е. С. Карашуровэ (1969), основным вмешательством на синокаротидной зоне следует считать удаление каротидного тельца. Различные методы денервации синокаротидной зоны вряд ли целесообразны, так как впоследствии иннервация восстанавливается. Е. М. Рутковский (1967), напротив, видит успех операции в денервации синокаротидной зоны.
После обнажения бифуркации общей сонной артерии и каротидного синуса автор иссекает сначала все рецепторные поля хемо- и барорецепторов в sinus caroticus (denervatio simplex sinus carotid), а затем, отделив нервный пучок между наружной и внутренней сонной артериями, содержащий симпатические и парасимпатические волокна и нерв Геринга, отсекает его периферическую часть (denervatio radicalis sinuus oarotici).
При операциях на синокаротидной зоне возможны такие осложнения, как повреждение купола плевры с последующим пневмотораксом у больных с короткой шеей, кровотечение из артерии каротидного тельца, остановка сердечной деятельности, аневризма и разрыв денервировашюго синуса, отрыв верхней щитовидной артерии от наружной сонной артерии, кровотечение из внутренней яремной вены и общей вены лица, моно- и гемипарез, гемиплегия, парез языкоглоточного и возвратного нервов, ларингоспазм, моторная афазия, повышение артериального давления с явлениями коллапса.
У ряда больных в отдаленные сроки после операции наблюдается гипертонический синдром (О. М. Тевит, 1968; М. И. Кузин и др., 1968). Наибольшим количеством наблюдений (более 2000) по оперативному лечению бронхиальной астмы на синокаротидной зоне располагает Nakayama. Непосредственно после операции хорошие результаты получены в 25,6%, улучшение — в 63,8%, ухудшение — в 2,2%, не отмечено изменений — в 6,4% случаев. Умерло 2,1% больных. Спустя. 5 лет после операции выздоровление констатировано в 16%, улучшение — в 42%, ухудшение — в 7,1%, смерть — в 4,5% случаев. Прооперировав свыше 800 больных бронхиальной астмой и изучив их состояние в отдаленные сроки, Е. М. Рутковский сообщает об излечении 70—80% больных.
В нашей стране к началу 1969 г., по сводным данным литературы (Е. С. Карашуров), на синокаротидной зоне произведено 1345 операций у больных бронхиальной астмой. По данным отечественных авторов, непосредственные хорошие и удовлетворительные результаты могут быть достигнуты у 60—80% оперированных. В отдаленные сроки результаты оперативного лечения бронхиальной астмы благоприятны. Положительный эффект операции сохраняется лишь в 14—40% наблюдений (С. И. Бабичев, Г. Н. Акжигатав, 1968; В. М. Грубиик, В. В. Тринчук, 1968; Е. С. Карашуров, 1969; И. Э. Велик, 1969; М. И. Кузин, В. Г. Рябцев, Т. Н. Дремина, 1968; Н. Б. Васильев, А. Т. Лидский, , Н. П. Макаров, В. А. Бабаев, 3. С. Симонова, 1971).
Отдельные авторы сообщают о полном отсутствии эффекта при гломэктомии у больных бронхиальной астмой (Pfarscher, Stresemann, 1965; Swedlund, Henderson, Payne, Fowler, 1965).
Некоторые авторы изучали непосредственные и ближайшие результаты гломэктомии у больных бронхиальной астмой методом плацебо (Gain, Tulloch, 1964; Q. Rourke, 1964; Segal, 1965). В 138 наблюдениях произведена гломэктомия; у 68 больных сделан лишь кожный разрез в области синокаротидной зоны. Несмотря на незначительную операционную травму (кожный разрез), после операции умерло 4 больных контрольной группы. У больных, перенесших гломэктомию, и у больных контрольной группы (кожный разрез) результаты были одинаковы.
Таким образом, по мнению ряда исследователей, при дисфункции каротидного тельца и неэффективности медикаментозного лечения возникают показания к хирургическому вмешательству на сипокаротидной зоне. Для выявления повышенной активности каротидного тельца Takino (1968) предлагает проводить пробы с 1% раствором цианистого натрия, который вводится внутривенно в количестве 0,3 мл, и исследовать функцию внешнего дыхания.
Для этих же целей Nakayama рекомендует пробу с вдыханием слабого раствора соляной кислоты. Для правильного обоснования показаний к операции на синокаротидной зоне при бронхиальной астме Е. М. Рутковский использует новокаиновую блокаду синокаротидной зоны на высоте приступа. Эффективность блокады служит критерием для отбора больных. Однако многие вопросы, связанные с оперативными вмешательствами на синокаротидной зоне, остаются неизученными.
Так, не решен вопрос относительно левосторонней или правосторонней гломэктомии. Е. С. Рутковский, И. Э. Велик, И. А. Коршинов применяют левосторонний доступ, Overholt и Planger — правосторонний. Е. С. Карашуров производит гломэктомию на стороне с большими изменениями функции внешнего дыхания. Нет единого мнения о том, выполнять ли одностороннюю или двустороннюю гломэктомию. Например, Nakayama, полагает, что если одностороннее вмешательство не приносит успеха, операция с другой стороны бессмысленна.
Однако по данным И. Э. Велик (1969) и Е. С. Карашурова (1969), удаление второго каротидного гломуса при неэффективности односторонней гломэктомии оказывает дополнительный эффект. Вместе с тем необходимо учесть, что при двустороннем вмешательстве создается большая возможность для тяжелых гемодинамических расстройств.
Противопоказанием к операции на синокаротидной зоне являются выраженные вторичные изменения в легких, туберкулез, гипертоническая болезнь, декомпенсированный порок сердца, печеночная и почечная недостаточность. Некоторые же авторы полагают, что сердечная декомпенсация и легочная недостаточность служат прямым показанием к операции (Phyllips, 1966).
Детский возраст, по мнению отдельных авторов, не является противопоказанием к гломэктомии. Ставя показания к хирургическому лечению бронхиальной астмы у детей, Е. С. Карашуров учитывал особенности этого возраста и возможность самоизлечения при достижении совершеннолетия. Однако в ряде наблюдений автор был убежден в целесообразности хирургического вмешательства у детей.
Исследовав больных, заболевших бронхиальной астмой 20 лет назад в детском возрасте, Buffum и Jettipone (1966) установили, что заболевание развилось у лиц, в процессе лечения которых не отмечено положительной динамики. Этот факт свидетельствует в пользу оперативного лечения бронхиальной астмы в детском возрасте, на ранних стадиях заболевания. Trajan (1967) оперировал по методу Рутковского 8 детей. Рецидив заболевания возник только у одного ребенка после гриппа.
Итак, хирургическое лечение больных бронхиальной астмой возможно при неэффективности комплексных консервативных мероприятий. Наиболее патогенетически обоснованными методами следует считать оперативные вмешательства на синокаротидной зоне и денервацию корня легкого. Показание к тому или иному вмешательству должно вытекать из генеза заболевания. При атонической форме бронхиальной астмы целесообразно вмешательство на синокаротидной зоне, так как оно менее травматично и опасно.
При инфекционно-аллергической форме бронхиальной астмы необходимо ликвидировать инфекционный очаг. Нередко при этой форме бронхиальной астмы у больных наблюдается деструктивный процесс в легких (Е. Н. Мешалкин, В. С. Сергиевский, Л. Я. Альперин, 1966; И. Е. Бе-лик, 1969; Abbot, Hopkins, Giulfail, Walner, 1950; Overholt e. a., 1952; Д. Димитров-Сокоди, 1961). Резекция патологически измененных отделов легочной ткани с денервацией корня легкого относится к числу патогенетических методов лечения этой группы больных.
При установлении обоснованных показаний хирургическое лечение бронхиальной астмы возможно и в детском возрасте.
А.В. Глуткин, В.И. Ковальчук
Опубликовал Константин Моканов
Источник

Астма – тяжелое заболевание, значительно ухудшающее качество жизни больного. Для поддержания удовлетворительного самочувствие человеку требуется пожизненный прием лекарственных средств. Астматические приступы, сопровождающиеся удушьем, чаще всего требуют неотложной врачебной помощи.
Капельницы при астме помогают быстро снять спазм бронхов, не позволяя развиться осложнениям.
Бронхиальная астма
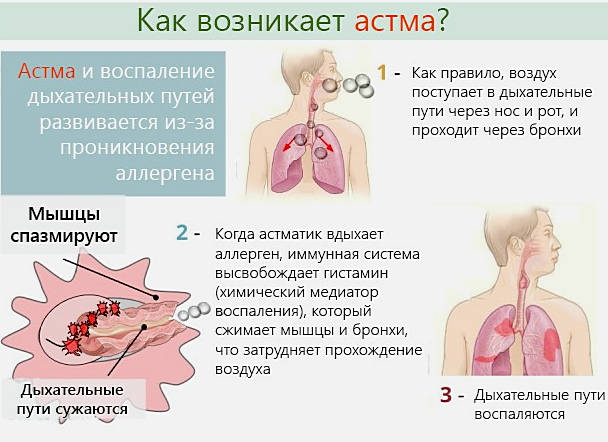
Астма — воспалительное заболевание бронхов, приводящее к затрудненности дыхания. Для бронхиальной астмы характерно хроническое течение, с периодически случающимися приступами.
Причины нарушения дыхания:
- обструкция бронхов в результате развившегося спазма мускулатуры и отека тканей;
- накопление вязкой густой слизи, которая перекрывает просвет бронхов;
- при длительно течении заболевания ткани дыхательных путей видоизменяются.
При обострении заболевания происходит приступ, сопровождающийся значительным затруднением дыхания, удушьем. Недостаток кислорода может привести к негативным и даже летальным последствиям.
Именно поэтому так важно быстрое купирование острых состояний и постоянная поддерживающая терапия для снятия астматических симптомов в течение всей жизни.
Особенности лечения бронхиальной астмы
Существуют разные способы лечения бронхиальной астмы. Их принято подразделять на 3 группы:
- Казуальное лечение.
- Патогенетическое лечение.
- Симптоматическое лечение.
Казуальное лечение

Заключается в поиске аллергена, вызывающего приступ. В этом помогает разговор с пациентом, сбор анамнеза. Также делают специальные кожные пробы. При этом в небольшой разрез на коже вводят раствор с аллергеном и наблюдают за реакцией.
Неплохой результат дает стресс-проба, провоцирующая приступ. Для этого пациенту в условиях стационара дают вдохнуть аэрозоль, содержащий предполагаемый аллерген.
Самым простым способом лечения астмы является исключение аллергена из жизни больного.
Патогенетическое лечение

К данному виду лечения переходят в том случае, если по какой-либо причине невозможно оградить пациента от воздействия раздражителя, вызывающего приступы астмы. Под кожу больного вводят микродозы аллергена, у организма вырабатывается постепенное к нему привыкание. Доза постепенно возрастает.
Метод высокоэффективен, но весьма трудоемкий. Курс требуется периодически повторять. К тому же такое лечение подходит не всем. В некоторых случаях вместо ожидаемого улучшения можно получить обратный эффект.
В случае некупирующихся приступов бронхиальной астмы показаны внутривенные инъекции глюкокортикоидов, тормозящих процесс развития аллергической реакции.
Симптоматическое лечение

Направлено на устранение симптомов бронхиальной астмы с помощью лекарственных средств.
Лекарственная терапия в первую очередь должна способствовать восстановлению проходимости бронхов и тем самым обеспечить возможность полноценного дыхания.
Для поддержания хорошего самочувствия пациента на протяжении длительного времени рекомендовано использовать ингаляции.
Прямое поступление лекарственного средства напрямую к очагу поражения обеспечивает более эффективное и быстрое его действие. Также снижается риск побочных реакций.
Способы лечения, лекарственные препараты и их дозировки должен подбирать врач с учетом особенностей пациента и тяжести заболевания. Самолечение в данном случае недопустимо.
Купирование приступа астмы
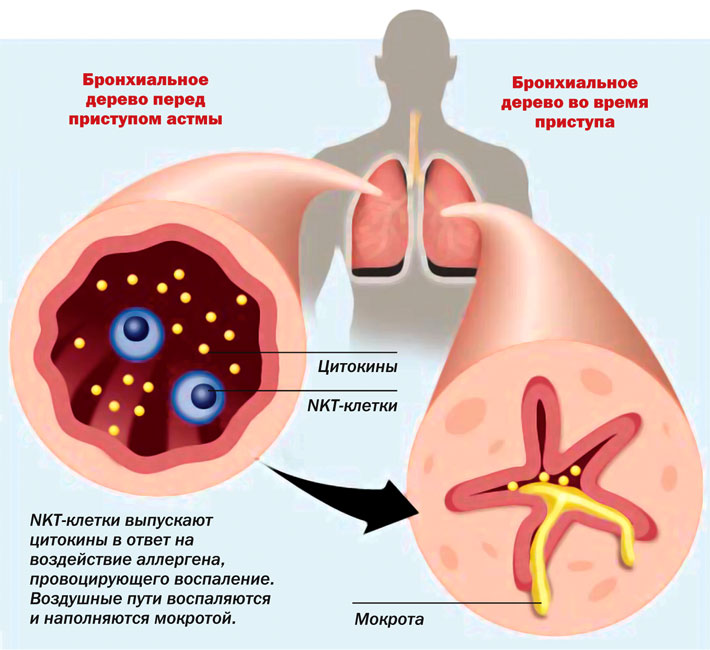
Астматический приступ может не только вызвать разнообразные осложнения, но и угрожать жизни пациента. Чтобы свести эти риски к минимуму, важно как можно быстрее снять состояние удушья.
При этом чем раньше лекарство поступит в кровь, тем скорее прекратится бронхоспазм и тем меньше будет длиться кислородное голодание.
Лекарства, применяемые при астматическом приступе, отличаются по механизму действия:
- Андреномиметики. Бывают селективного и общего действия. К неселективным относят Адреналин и Эфедрин. Они высокоэффективны, но из-за побочных действий их не рекомендуют к использованию. Селективные препараты более мягко воздействуют на организм человека. При приступах средней тяжести назначают ингаляционные препараты. Таблетки в данном случае малоэффективны, так как их действие проявляется через некоторый промежуток времени.
- Теофиллины. В тяжелых случаях (при приступе) в условиях стационара при сильном удушье рекомендовано внутривенное введение препарата.
В крайних случаях, при необходимости срочно купировать приступ или при невосприимчивости пациента к действию других препаратов, назначают кортикостероиды. Необходимо знать, что дозировка этого препарата рассчитывается врачом индивидуально.
Эффективность внутривенных инъекций при приступе астмы
В зависимости от тяжести астматического приступа существуют разные схемы лечения. В легких случаях, при незначительном спазме бронхов, назначают лекарственные средства, поступающие в организм с помощью ингаляций.
Но когда приступ удушья настолько силен, что начинает угрожать жизни больного, требуются более радикальные меры. Внутривенное введение обеспечивает быстрое поступление лекарства в кровь, а соответственно, и быстрый результат. Состояние больного значительно быстрее стабилизируется.
Введение препаратов в вену увеличивает эффективность терапии в несколько раз. Из минусов следует отметить, что этот метод не подходит для самостоятельного использования. Требуется обязательный контроль со стороны медицинского персонала, а также специальные навыки для установки катетера и подключения капельницы.
Препараты для внутривенного введения при астматическом приступе
При тяжелом приступе бронхиальной астмы бригадой скорой помощи может быть принято решение о внутривенном введении препарата. Для правильного назначения лекарства врачу важно знать о том, какие меры для купирования приступа были уже приняты.
Капельницу должен ставить человек, имеющий медицинское образование.
В первую очередь для быстрого снятия удушья практикуют внутривенное введение Эфедрина. Он быстро облегчает состояние больного, так как эффективно снимает спазм бронхов. Уже через 8 минут дыхание становится свободнее. Если улучшения не наступило, допускается повторное введение.
В случаях если симптомы астматического приступа сходны с симптомами инфаркта, Эфедрин вводить рискованно, так как можно навредить пациенту. Для таких случаев используют препарат Эуфиллин. Часто его применяют вместе с сердечными гликозидами.
В тех случаях, когда приступ не удается купировать силами скорой помощи, показана экстренная госпитализация. В условиях стационара назначается внутривенное струйное введение Преднизолона или Дексаметазона. Если через 30 минут препарат не подействовал, повторно вводят Эуфиллин. Воздействие этого препарата часто становится более эффективным именно после введения глюкокортикоидов.
При правильном выполнении всех предписаний больному быстро становится легче, и приступ проходит.
Профилактика обострений астмы
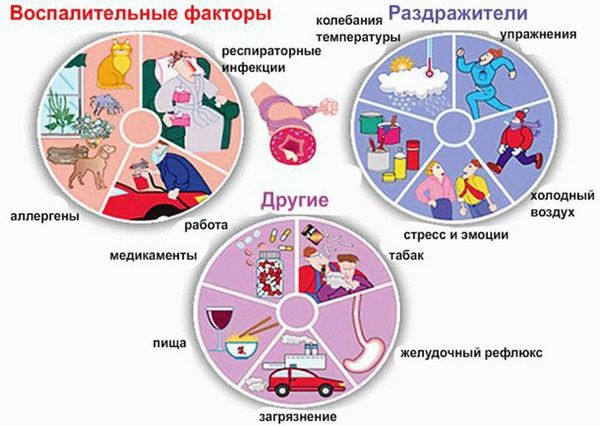
Каждый больной бронхиальной астмой знает, что приступ легче предотвратить, чем пытаться его купировать. Профилактика обострений – это ряд мероприятий, которые должны войти в ежедневный распорядок дня человека.
Для поддержания своего здоровья больной должен:
- Часто проветривать помещение, где он находится.
- Больше ходить пешком. Двигательная активность благотворно влияет на состояние дыхательной системы.
- Исключить контакты с аллергенами.
- Отказаться от табакокурения и употребления алкоголя.
- Развивать дыхательную систему с помощью специальной дыхательной гимнастики.
- Избегать нагрузок, как физических, так и психологических.
- Не заниматься самолечением, строго следовать всем рекомендациям лечащего врача.
Важно помнить, что любую болезнь проще предотвратить. Особенно это важно при заболеваниях, обострения которых могут угрожать жизни человека.
Источник


