Узи придаточных пазух носа покажет гайморит


Показания для проведения УЗИ гайморовых пазух

Специалисты говорят о том, что диагностика всех видов синуситов представляет собой сложный процесс, который требует правильного подхода и применения профессионального оборудования. Исследование гайморовых пазух с использованием ультразвука гарантирует получение точных результатов, поскольку симптоматика данного заболевания схожа с ринитом, и поставить диагноз без дополнительного обследования может быть достаточно сложно.
Для проведения ультразвукового исследования применяют современное профессиональное оборудование. С его помощью хорошо визуализируются верхнечелюстные пазухи, которые расположены под слоем мягких тканей, что значительно усложняет диагностику в некоторых случаях. Благодаря специальному датчику на аппарате врач имеет возможность выявить наличие жидкости в гайморовых пазухах и отёчность слизистой оболочки. Учитывая, что воспаление может развиваться не только в верхнечелюстных придаточных пазухах носа, но и, к примеру, во фронтальных (лобных), то для точной диагностики всё же лучше всего использовать рентгенографию, которая даёт возможность полного осмотра всех придаточных пазух носа, что не всегда возможно при УЗИ.
Специалист, проводящий ультразвуковое исследование, должен имеет соответствующую подготовку и быть сертифицированным, потому следует внимательно подойти к выбору клиники для проведения диагностики. Обратившись за консультацией к специалисту другого профиля или врачу, не имеющему сертификата на проведение УЗИ, вы рискуете в последующем получить малоэффективное лечение, которое не даст ожидаемых результатов и может привести, в редких случаях, к появлению осложнений.
Основными показаниями к проведению УЗИ придаточных пазух носа считаются:
- воспалительный процесс в ЛОР органах;
- сильный насморк, который является симптомом наличия аллергического или иного воспалительного процесса;
- травмирование носовой перегородки;
- наличие хронического воспалительного процесса;
- опухоли (злокачественные или доброкачественные), обнаруженные в носовых ходах;
- наличие инородного тела в носовых ходах;
- частые головные боли, которые возникают по непонятным причинам.
УЗИ при гайморите

Специалисты часто назначают ультразвуковое исследование придаточных пазух носа при гайморите или при подозрении на него. Но большинство врачей отдаёт предпочтение рентгенологическим методам исследования, которые дают более точные результаты при острой или хронической форме болезни.
При помощи ультразвукового исследования чаще всего проводится диагностика гайморита у детей и беременных женщин, для которых не рекомендовано проводить рентгенографию, за счёт её негативного влияния на организм. Основными преимуществами УЗИ считаются:
- абсолютная безопасность для человеческого организма. Для диагностики патологий особенно важно использование профессионального оборудования. УЗИ даёт точные результаты и при этом не наносит вреда организму. Именно поэтому можно проводить обследование с его использованием у детей разного возраста и беременных женщин на любом сроке;
- кратность проведения исследования не ограничена (что характерно для рентгенологических исследований, проводить которые можно не более 2 — 3 раз в год). Эта методика показана при синуситах, когда требуется следить за динамикой изменений и эффективностью выбранного лечения;
- простота использования. Оборудование простое в использовании, результат виден сразу. Для получения точных результатов вполне достаточно хорошего аппарата и высокой квалификации у специалиста;
- дешевизна. Многие другие процедуры дорогостоящие (например: КТ, МРТ), но УЗИ придаточных пазух доступно каждому.
При выборе медицинского учреждения, занимающего проведением подобного рода исследований, отдайте предпочтение проверенным организациям, поскольку в некоторых частных клиниках и медицинских центрах специалисты не имеют должной квалификации. Опытный врач быстро проведёт обследование и предоставит вам точные результаты, которые позволят сразу же поставить диагноз и приступить к лечению.
Методика проведения ультразвукового исследования

Для постановки точного диагноза может потребоваться проведение ультразвукового исследования, поскольку по результатам объективного обследования пациента не всегда получается отличить гайморит от ринита. Воспаление характерно для обоих заболеваний, что часто усложняет процесс диагностики. Именно поэтому чаще всего дополнительно проводится рентгенологическое или ультразвуковое исследование, также для изучения состояния придаточных пазух носа может быть рекомендовано провести КТ, МРТ или другие способы диагностики.
Процедура эхосинусоскопии (УЗИ придаточных пазух носа)
Для начала на область придаточных пазух носа врач наносит специальный акустический гель. После чего устанавливают датчик, а сам аппарат настраивают на простейшую частоту А-режим. В ходе исследования специалист поворачивает голову пациента в разные стороны, чтобы добиться максимально качественной картинки и просмотра наличия жидкости или иного патологического содержимого в пазухе. При этом время исследования составляет около 10 — 15 минут, чего вполне достаточно для постановки точного диагноза.
При использовании А-режима аппарата УЗИ, на экране не отображается обычная серая картинка. Вместо этого специалист видит простое графическое изображение в виде кривой, после изучения которой врач ставит точный диагноз. Образование кривой происходит за счёт регистрации пучка лучей, которые от одних сред отражаются, а другими — поглощаются. В случае необходимости полученные результаты можно распечатать и, оценивая диаграмму, врач поймет есть ли жидкость или инородное тело в носовых ходах или придаточных пазухах носа.
Трудно проводить данного рода диагностику фронтита (воспаления слизистой оболочки лобной пазухи), т.к. лобной костью закрываются полости пазух, что мешает проникновению пучка лучей от УЗ — датчика и постановке точного диагноза. В таких случаях дополнительно проводится рентгенография придаточных пазух носа в трех проекциях, благодаря чему врач может увидеть воспаление и поставить точный диагноз. Но такой метод не применяется при беременности и для обследования детей. Чаще всего ребёнку показано УЗИ, которое является более безопасным для организма.
Что может показать УЗИ придаточных пазух?
При заболеваниях придаточных пазух носа УЗИ, как упоминалось ранее, является более безопасным методом, чем рентгенография. Эхосинусография используется для диагностики следующих заболеваний:
- полипы, кисты или инородные тела в полости носа и его придаточных пазух;
- в случаях, когда есть подозрение на скопление экссудата в придаточных пазухах;
- с целью более точной диагностики или оценки динамики заболевания после начала лечения.
В большинстве случаев этот метод рекомендован категории пациентов, для которых противопоказано рентгеновское излучение. Это беременные женщины и дети всех возрастов, для которых опасно проводить обследование с применением рентгена, поскольку его лучи могут негативно отразится на состоянии их здоровья и даже ухудшить его.
Главное — обратиться к специалисту при возникновении первых симптомов заболевания, чтобы избежать перехода его в хроническую форму или развития осложнений.

Помните, что кроме перечисленных ранее симптомов, о гайморите могут свидетельствовать: недомогание и головные боли, которые не проходят даже после приёма сильнодействующих обезболивающих. Именно поэтому не стоит затягивать поход к специалисту, поскольку только он сможет быстро и точно поставить диагноз, подобрать наиболее эффективный метод лечения гайморита.
В ранее опубликованных статьях указано, что гайморит является одним из последствий затянувшегося насморка, но в большинстве случаев человек заболевает им только при условии сниженного иммунитета. При различных условиях в лечении гайморита применяются инновационные или традиционные методики, но все они направлены на устранение воспалительного процесса и повышение защитных сил организма больного.
Заключение
Ультразвуковое исследование является одним из методов диагностики гайморита, определения наличия экссудата в придаточных пазухах носа или оценки динамики патологического процесса на фоне проводимой терапии. При отсутствии положительных изменений в состоянии пациента врач корректирует лечение и подбирает другие способы, чтобы добиться быстрейшего выздоровления. Пациенту могут назначаться лекарственные препараты и средства народной медицины, с целью уменьшения отёчности, выведения накопленного гноя, остановки воспалительного процесса.
Разумеется, при подозрении на какой-либо серьезный патологический процесс, больному будет рекомендовано более информативное обследование – рентгенография, компьютерная или магнитно-резонансная томографии, которые не рекомендуется проводить беременным женщинам и детям. В последнем случае действительно показано УЗИ области головы и органов шеи.
Оценка статьи:
Загрузка…
Источник
Воздушные полости в теле верхней челюсти, а также в лобной, решетчатой и клиновидной костях называются околоносовыми пазухами. На ранних стадиях внутриутробного развития из слизистой носовых ходов появляются выросты, которые по мере роста вторгаются в соответствующие кости, образуя воздушные пазухи. Каждая пазуха сообщается с носовой полостью. Верхнечелюстные пазухи обычно достаточно хорошо развиты при рождении, лобные и клиновидные пазухи формируются к 6-7 годам, а решетчатый лабиринт — в период полового созревания. Таким образом, пазухи полностью сформированы к 17-20 годам.
В теле верхней челюсти расположена верхнечелюстная (гайморова) пазуха. Хотя на боковом срезе верхнечелюстные пазухи кажутся прямоугольными, они имеют форму усеченной трехгранной пирамиды с вершиной поблизости от скулового отростка. Верхнечелюстная пазуха имеет пять стенок: верхняя, нижняя, внутренняя, задняя и передняя. Две верхнечелюстные пазухи значительно различаются по размеру и форме, но обычно симметричны. Пазуху могут разделять неполная или полная перегородки. Верхнечелюстные пазухи сообщаются со средним носовым ходом.
В лобной кости черепа слева и справа от срединной линии расположены лобные (фронтальные) пазухи. Лобная пазуха ограничена четырьмя стенками: передняя, задняя, нижняя и внутренняя. Перегородка между пазухами обычно отклоняется от срединной линии, поэтому лобные пазухи редко симметричны. Иногда они отсутствуют. Внутри лобные пазухи могут иметь костные выступы и перегородки. Подобно верхнечелюстным синусам, лобные пазухи сообщаются со средним носовым ходом.
Нажимайте на картинку, чтобы увеличить.
На УЗИ хорошо видно поверхностные лобные и верхнечелюстные пазухи, клетки решетчатого лабиринта частично просматриваются через глазное яблоко, а клиновидная пазуха недоступна. УЗИ позволяет определить наличие в пазухе воздуха, жидкости или утолщенной слизистой, а так же отследить динамику патологического процесса на фоне лечения. ЛОР-врачи используют ультразвук для первичного скрининга и динамического наблюдения патологии лобных и верхнечелюстных пазух.
Пазухи носа на УЗИ
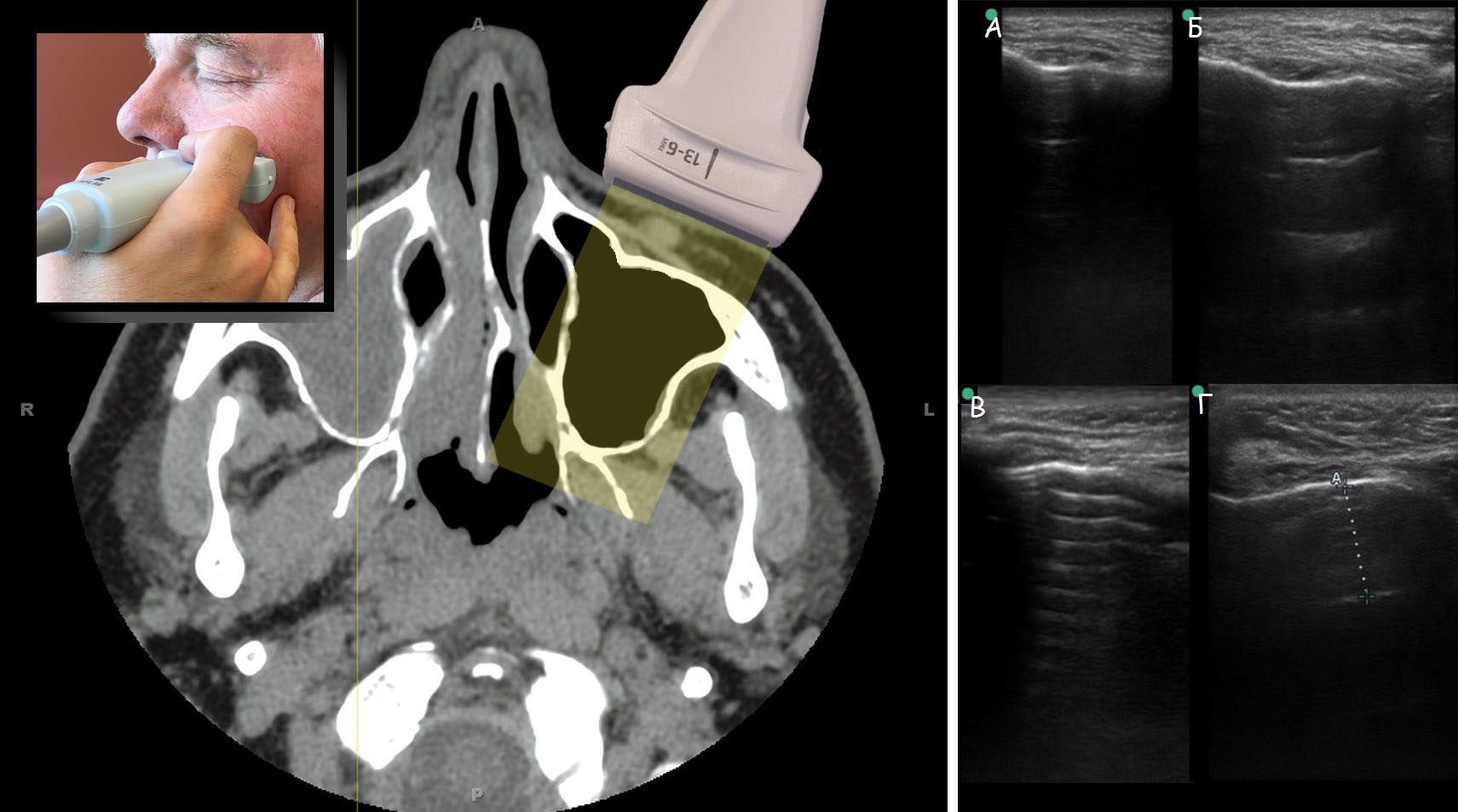
Для УЗИ пазух носа используют высокочастотный линейный датчик 7,5-13 МГц. Но исследование может быть выполнено любым типом датчика.
| Фото. Изображение верхнечелюстных пазух полученное с помощью разных типов датчиков: А — конвексный датчик, Б — линейный датчик, В — кардиологический датчик, Г — педиатрический датчик. |
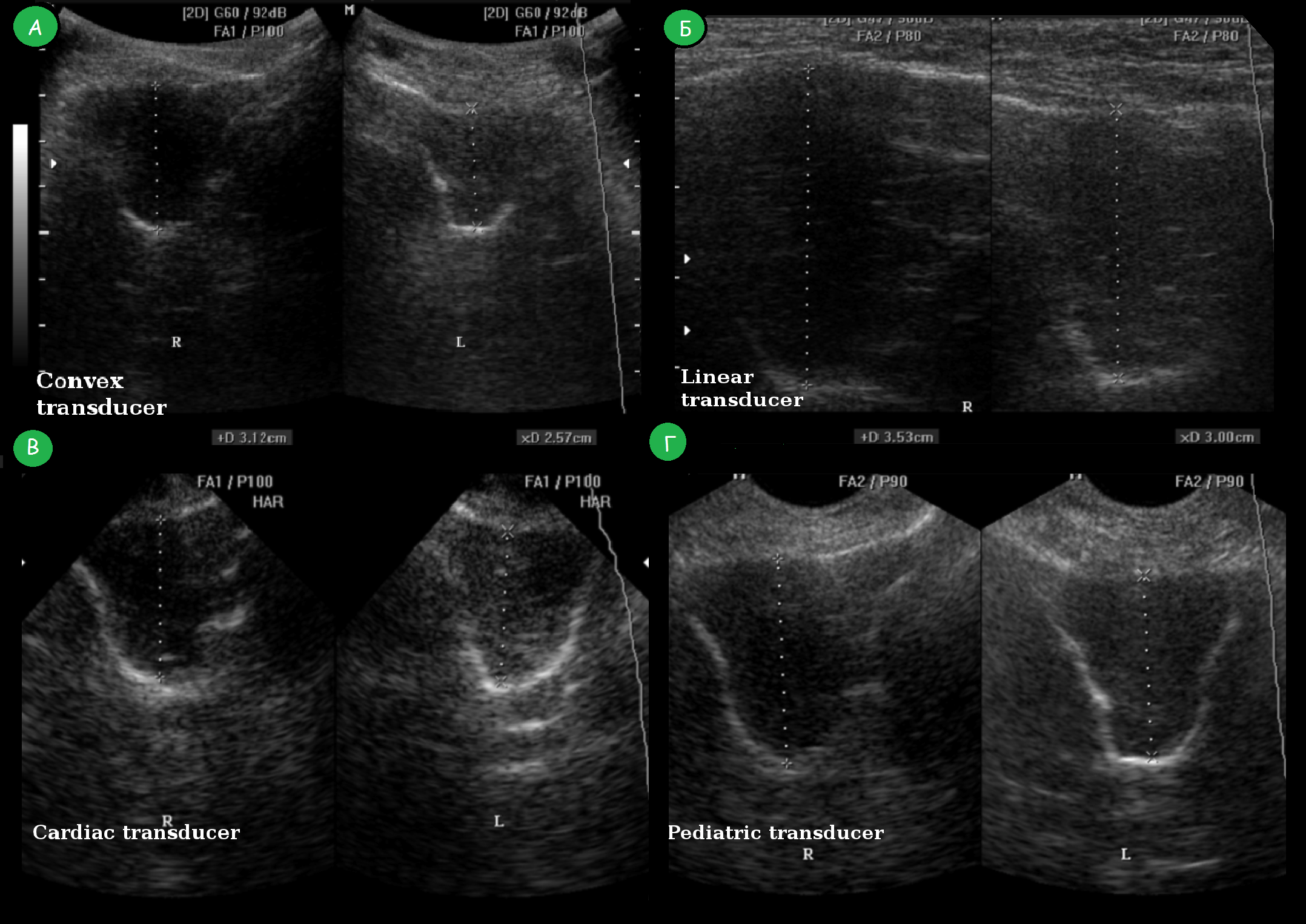 |
Исследование придаточных пазух носа лучше всего проводить в положении пациента сидя с легким наклоном головы вперед. Дополнительные положения с запрокидыванием головы назад, а также при наклоне вперед и в бок помогут отличить выпот от других патологических состояний.
Обследование верхнечелюстной и лобной пазух всегда проводится в поперечной и продольной плоскостях. Особенно важно сравнить результаты на правой и левой стороне. Для обследования верхнечелюстной пазухи датчик помещают под нижней стенкой орбиты, а затем сканируют параллельно нижнему краю орбиты сверху вниз. Обратите внимание, расстояние до задней стенки верхнечелюстной пазухи уменьшается при движении от орбиты до альвеолярного отростка. Затем датчик поворачивают и сканируют медиолатерально. Для исследования лобной пазухи датчик располагают на переносице.
| Фото. Положение датчика при УЗИ верхнечелюстной пазухи в поперечной (А) и продольной (Б) плоскостях. |
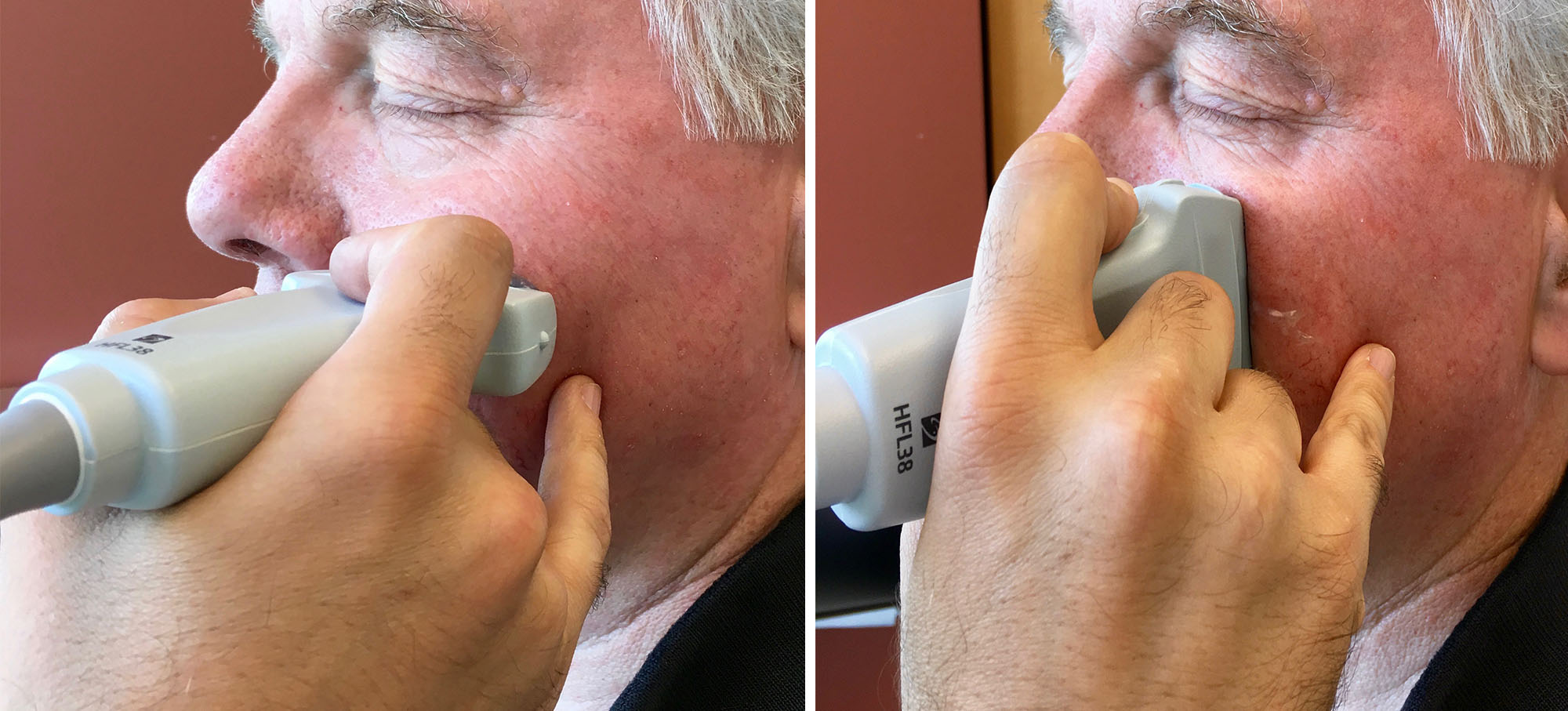 |
| Фото. На поперечном срезе (А) верхнечелюстная пазуха треугольной формы, задняя стенка имеет U- или V-образную конфигурацию. На продольном срезе (Б) верхнечелюстная пазуха прямоугольной формы. |
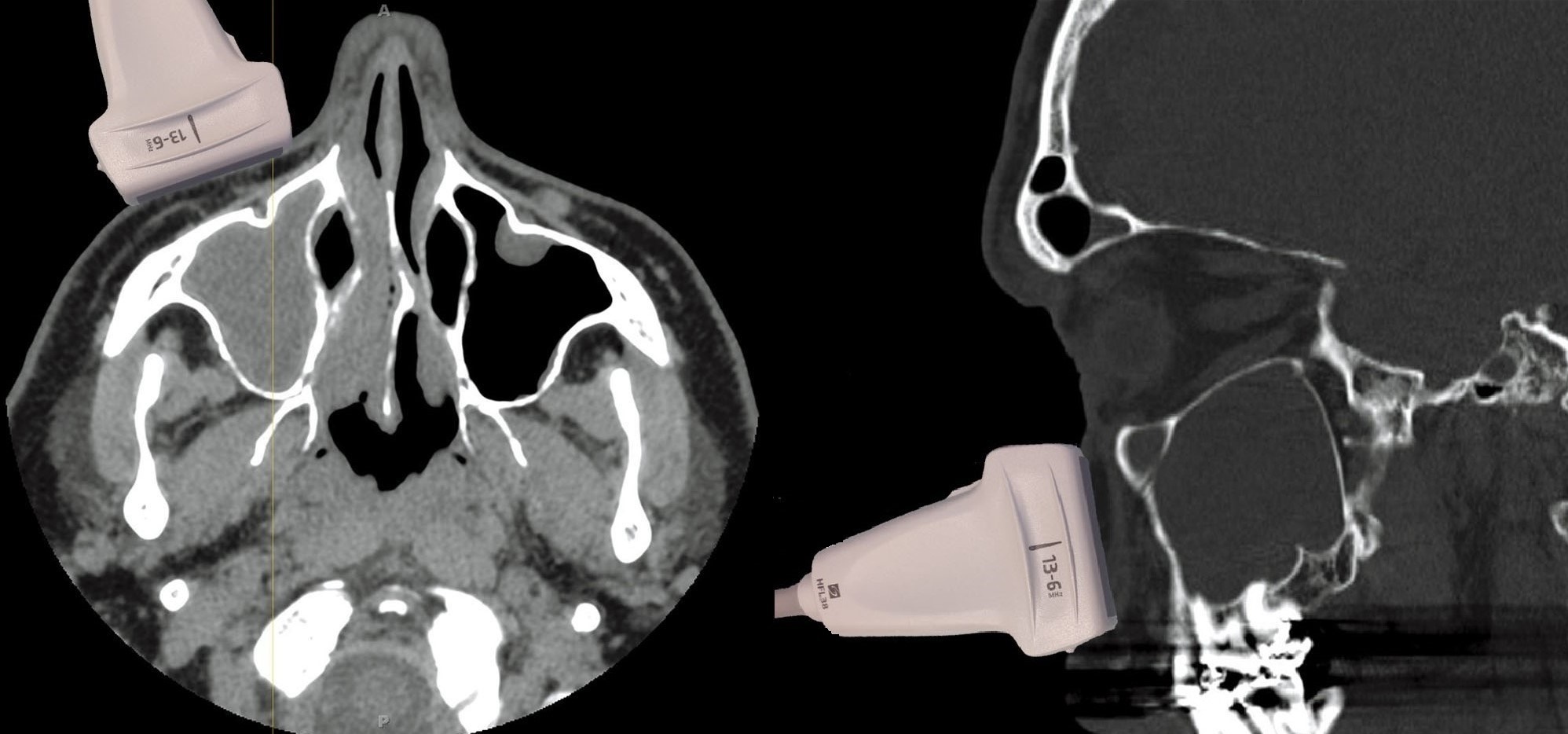 |
Из-за изменения импеданса между мягкими тканями и костью, а также между костью и воздухом, за передней стенкой воздушной пазухи происходит полное отражение ультразвуковых волн. Таким образом, при сканировании здоровой пазухи первый слой представлен кожей и подкожной клетчаткой, затем определяется тонкая непрерывная гиперэхогенная передняя стенка пазухи, за которой следуют тонкие параллельные эхо-линии от многократного отражения ультразвуковых волн обратно к датчику. Артефакт реверберации не следует путать с отражением задней стенки.
| Фото. Воздушная верхнечелюстная пазуха (А) на УЗИ очень напоминает изображение здорового легкого (Б). |
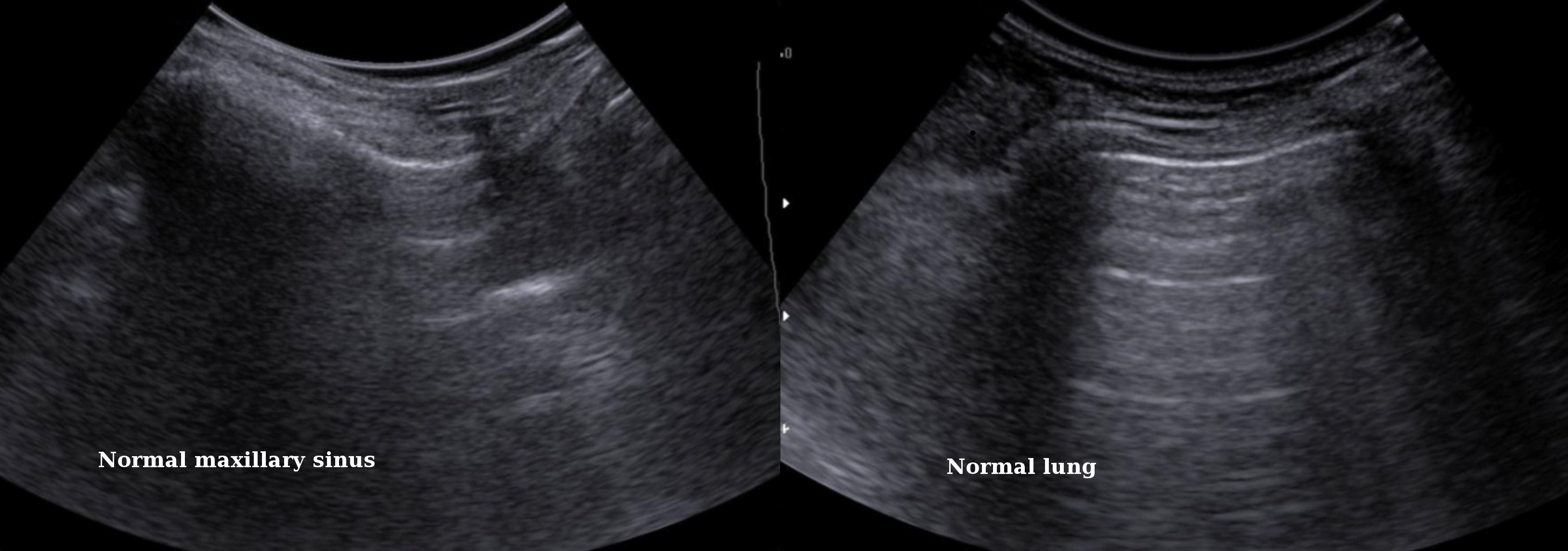 |
| Фото. Поперечный срез воздушной нижнечелюстной пазухи на УЗИ: А — видно только переднюю стенку с минимальным артефактом реверберации; Б, В — артефакт реверберации позади передней стенки более выражен; Г — зеркальную картинку с одиночной А-линией можно ошибочно принять за утолщение слизистой оболочки или заднюю стенку пазухи, но А-линия расположена не достаточно глубоко от передней стенки (в нашем случае всего 1,4 см). |
 |
Стенки пазухи видно только в случае патологических состояний. Когда пазуха заполнена жидкостью или утолщенной слизистой, или когда полипы находятся в непосредственном контакте с передней стенкой, ультразвуковые волны продолжаются в глубину и могут отражаться на задней и боковых стенках. Задняя стенка в верхнечелюстной пазухе у взрослых обычно отстоит на глубине около 40 мм, а в лобной пазухе — 20 мм.
Патология верхнечелюстной и лобной пазухи на УЗИ
Синуситом называют воспаление слизистой оболочки пазух носа вследствие инфекции или под воздействием аллергенов и других патогенных факторов. При остром воспаление слизистая отекает и появляется выпот. При хроническом процессе слизистая оболочка резко утолщена, могут присутствовать выпот, кисты или полипы.
Как трактовать данные УЗИ гайморовых пазух:
- Нормальная пазуха: мягкие ткани (кожа и подкожная клетчатка); гиперэхогенная передняя стенка с артефактом реверберации (А-линии) позади; задняя и боковые стенки не определяются.
- «Неполная синусограмма»: мягкие ткани (кожа и подкожная клетчатка); гиперэхогенная передняя стенка; хорошо видно яркий гиперэхогенный V- или U-образный контур задней стенки; боковые стенки не определяются; полость выглядит гипо- или анэхогенной. На УЗИ регистрируют «неполную синусограмму», если пазуха частично заполненная выпотом или слизистая концентрически утолщена. Когда слизистая заметно утолщена, задняя стенка определяется на расстоянии < 3,5 см у взрослых и < 2 см у детей.
Важно!!! Выпот, который не заполняет пазуху полностью, может стать видимыми при наклоне головы вперед и исчезнуть после выпрямления. Для стекания желеобразного экссудата теребуется некоторое время.
- «Полная синусограмма»: мягкие ткани (кожа и подкожная клетчатка); гиперэхогенная передняя стенка; U- или V-образный контур задней стенки и боковые стенки образуют четкий треугольник; полость выглядит гипо- или анэхогенной. На УЗИ регистрируют «полную синусограмму», если пазуха заполнена выпотом до краев. Ретенционная киста отличается от пазухи с выпотом тем, что задняя стенка представляется округлой и расстояние до нее < 3,5 см у взрослых и <2 см у детей
Важно!!! При оценке гайморовых пазух результаты УЗИ и рентгенографии совпадают в 80% случаев. Но иногда при нормальной УЗИ-картине определяется умеренное концентрическое утолщение слизистой оболочки на рентгенограмме, а при нормальных рентгенограммах — неполные синусограммы на УЗИ.
| Фото. А — Воздушная гайморова пазуха на УЗИ и КТ. Б — «Неполная синусограмма» на УЗИ соответствует уровню жидкости на КТ. В — «Полная синусограмма» на УЗИ соответствует тотальному затенению пазухи на КТ. |
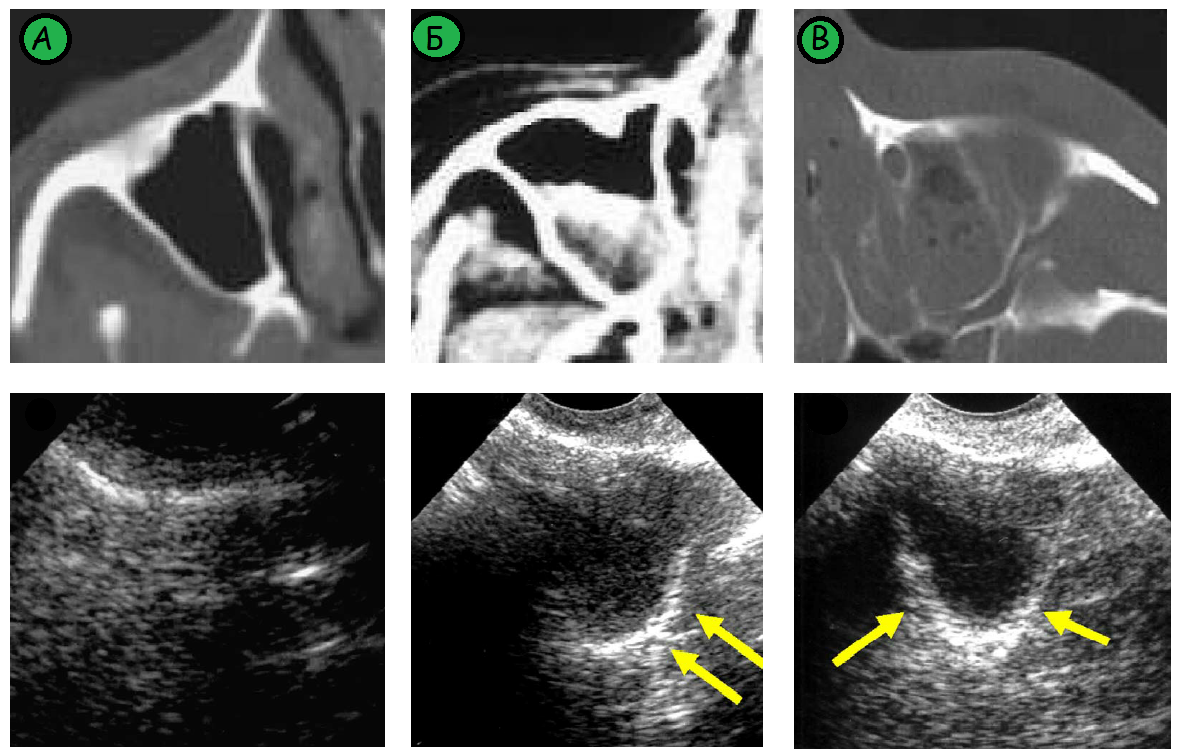 |
| Фото. Поперечный срез левой нижнечелюстной пазухи на УЗИ: хорошо видно V-образную заднюю стенку, расстояние от передней до задней стенки не менее 3,5 см, боковые стенки не определяются. Заключение: «Неполная синусограмма» указывает на уровень жидкости в левой нижнечелюстной пазухи. |
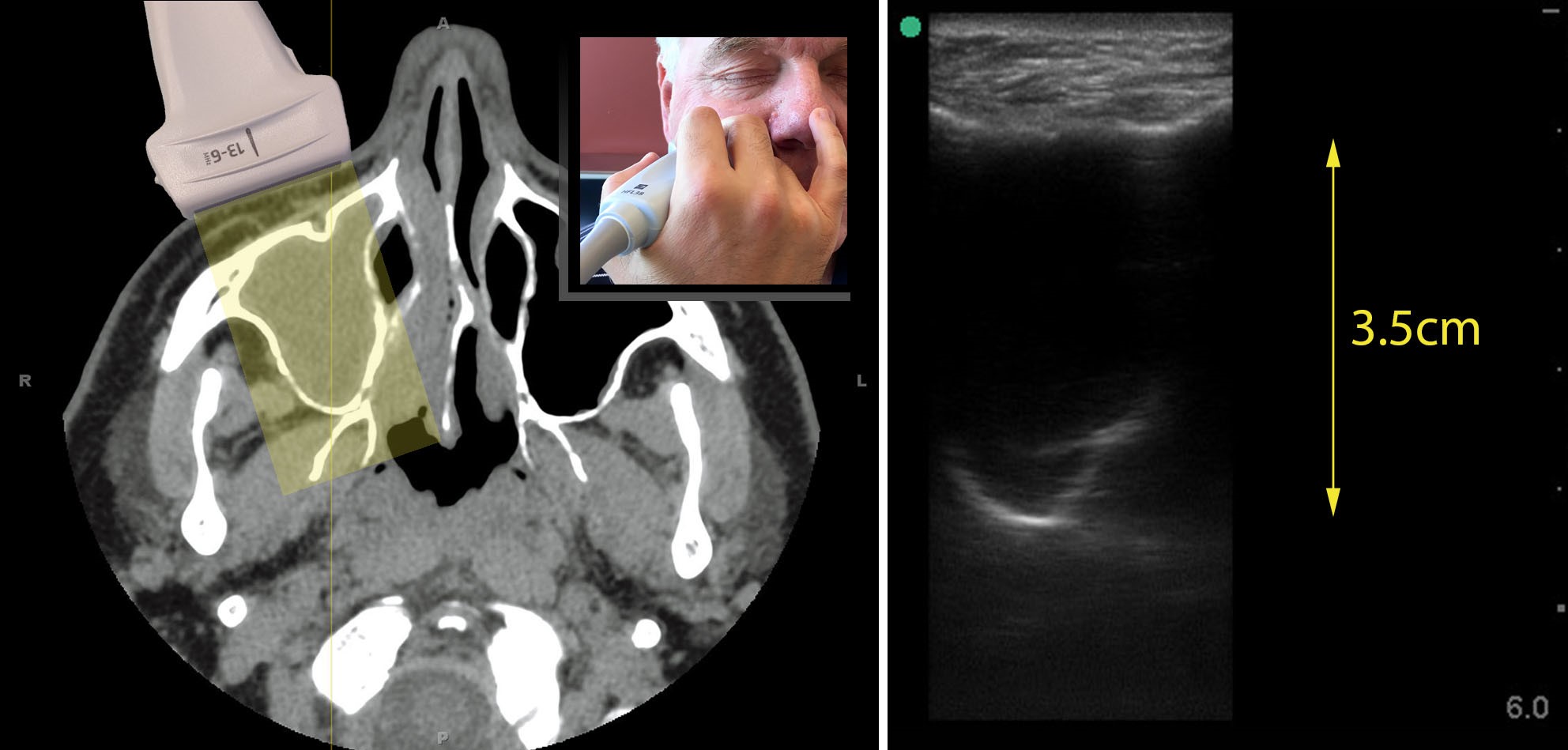 |
| Фото. При положительных поперечных срезах дополнительно используют продольные сечения. На продольных срезах задняя стенка определяется как прямая гиперэхогенная линия, длина которой указывает уровень жидкости в синусе. Продольные срезы помогают отдифференцировать артефакт реверберации. |
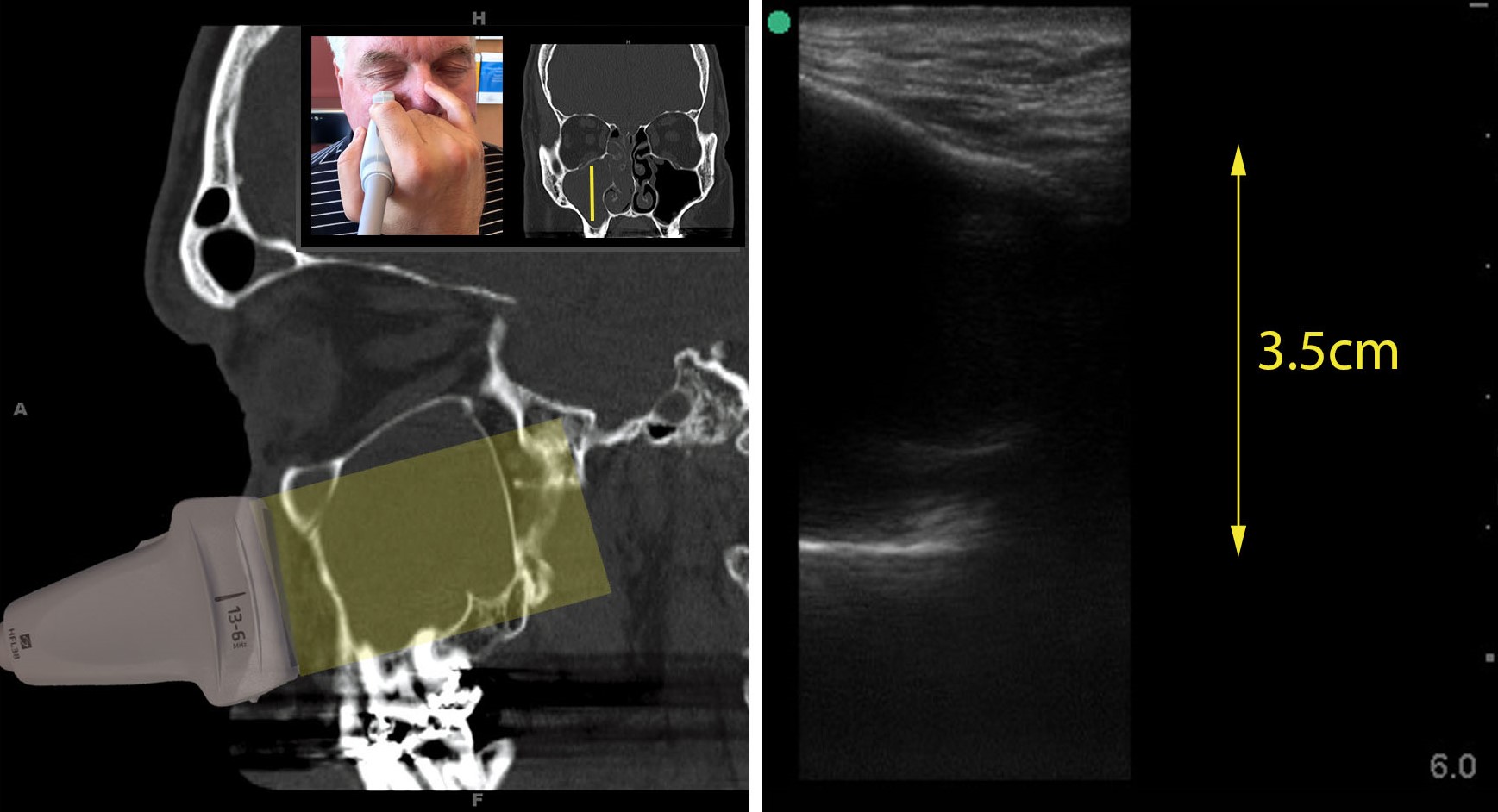 |
| Фото. На УЗИ поперечный срез гайморовой пазухи: А — Здоровая воздушная пазуха. Б, В — Задняя стенка пазухи видна только частично, что можно интерпретировать как небольшое количество жидкости или утолщение слизистой. Г — «Неполная синусограмма» с яркой V-образной задней стенкой указывает на уровень жидкости. |
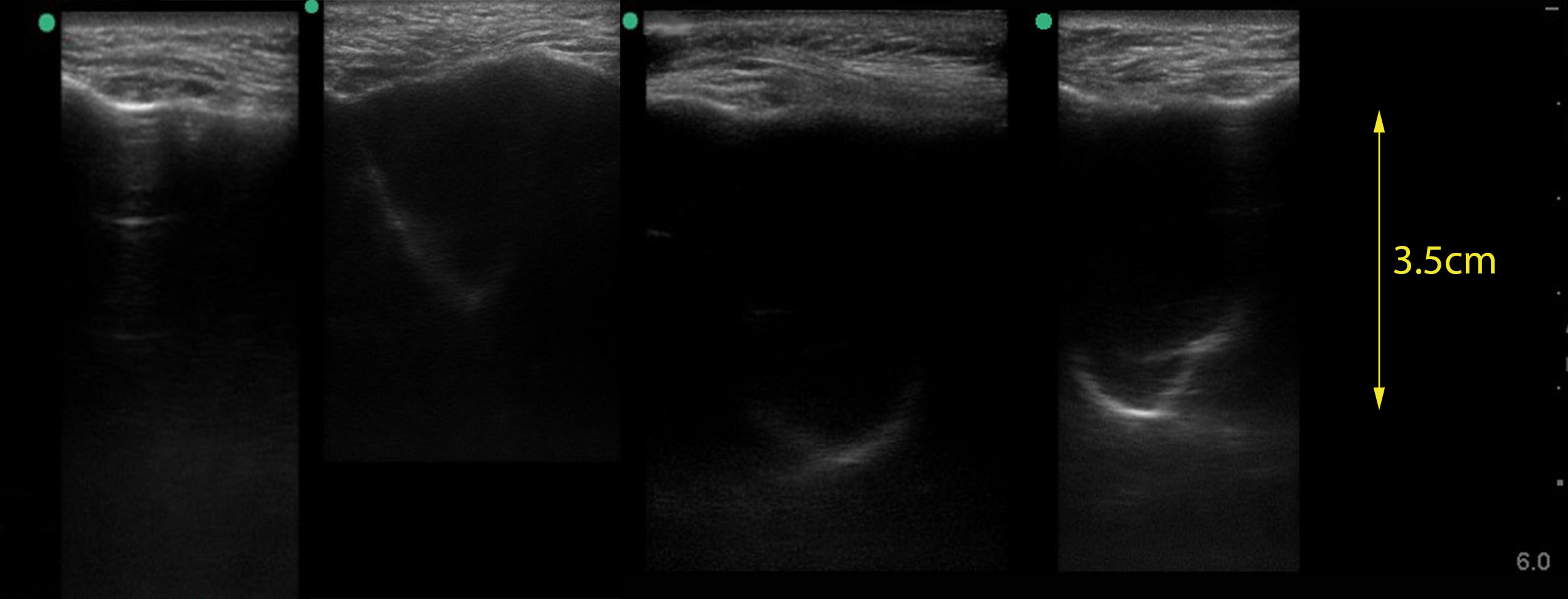 |
| Фото. Поперечный срез гайморовых пазух на УЗИ: Обратите внимание, что задняя стенка справа и слева определяется на разной глубине. «Неполная синусограмма» справа соответствует концентрическому утолщению слизистой, а слева — уровню жидкости. |
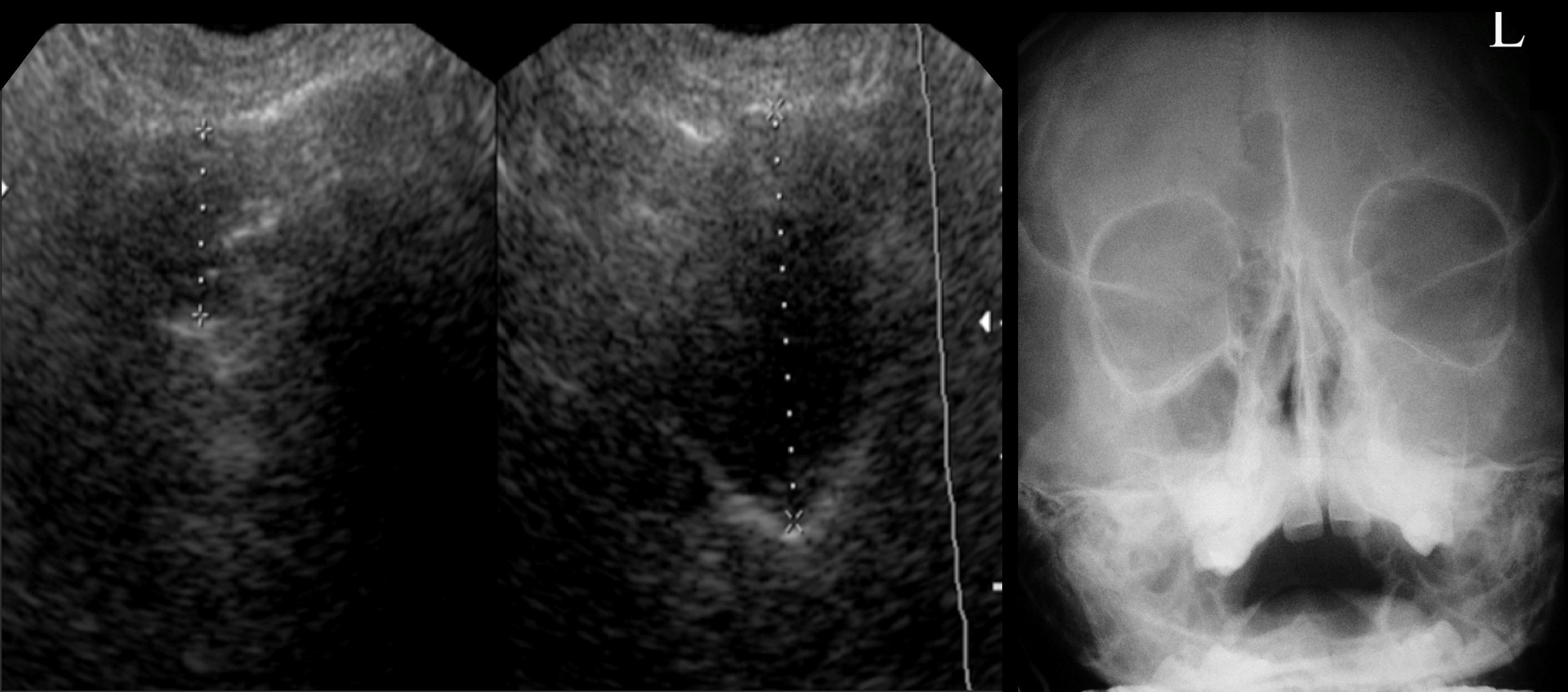 |
| Фото. На УЗИ слизистая гайморовых пазух заметно утолщена: передняя стенка (MSAW), боковая стенка правой (MSRW) и левой (MSLW) гайморовой пазухи, утолщенная слизистая (А), анэхогенный слой воздуха (В). |
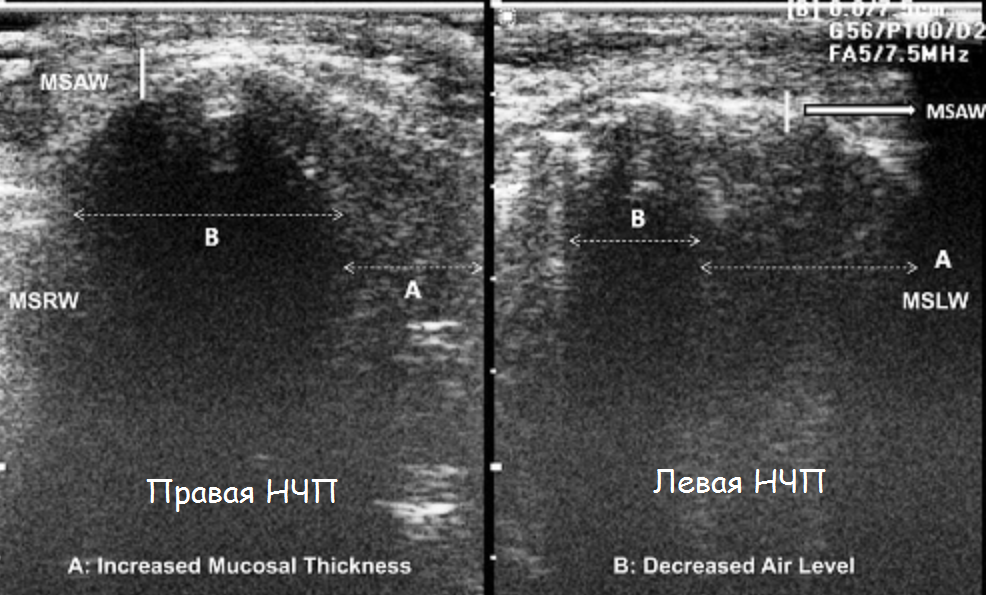 |
| Фото. У мужчины с аспирационной пневмонией и острым респираторным дистресс синдромом, который получает питание через зонд вставленный левую ноздрю, появилась лихорадка и гнойное отделяемое из носа. На УЗИ гайморовых пазух: справа хорошо просматриваются все стенки пазухи, полость (звездочка) почти анэхогенная; слева стенки не определяются, полость (звездочка) эхогенная. Заключение: «Полная синусограмма» указывает на то, что правая гайморова пазуха полностью заполнена экссудатом. При пункции получено гнойно-геморрагическое содержимое. Посев положительный на Candida albicans и Pseudomonas aeruginosa. |
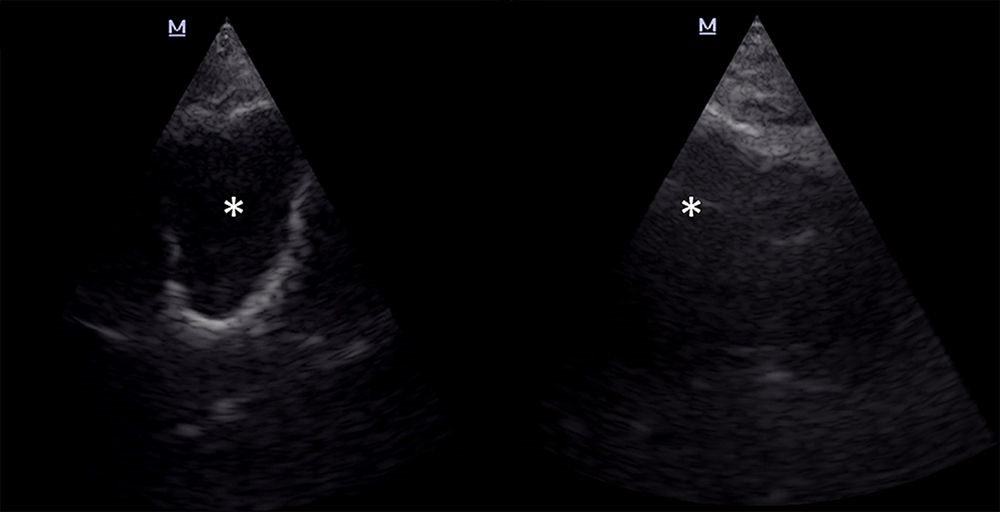 |
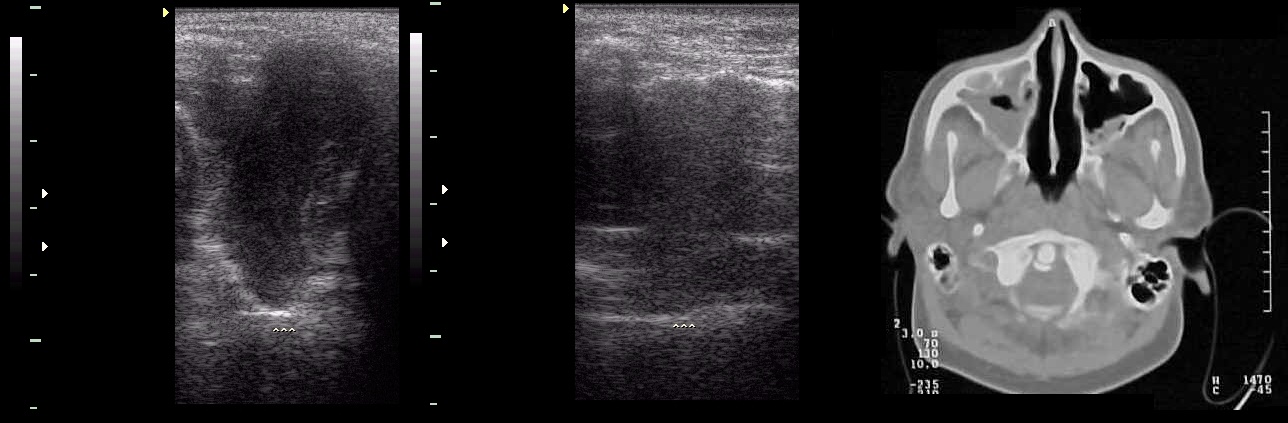
| Фото. Мужчина 37 лет с жалобами на головные боли в области лба. Левая гайморова пазуха на УЗИ: на поперечном срезе (А) хорошо видно заднюю и боковые стенки, вдоль боковых стенок определяется эхогенная полоса (вероятно, слизистая), полость гипоэхогенная; на продольном срезе хорошо видно эхогенную полосу (вероятно, слизистая) вдоль передней и задней стенки. Заключение: Эхо-признаки гипертрофии слизистой левой гайморовой пазухи. На КТ (В) слизистая левой нижнечелюстной пазухи заметно утолщена. |
 |
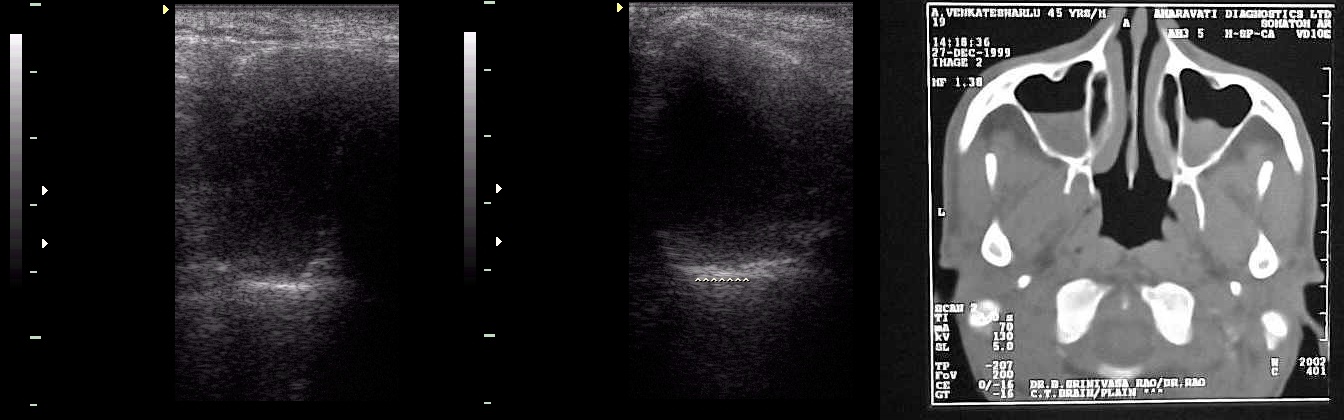
| Фото. Левая гайморова пазуха на УЗИ: на поперечном (А) и продольном срезах (Б) хорошо просматривается задняя стенка, но боковые стенки не видно. Заключение: «Неполная синусограмма» указывает на то, что гайморова пазуха частично заполнена экссудатом. На КТ жидкость в обоих верхнечелюстных пазухах. |
 |
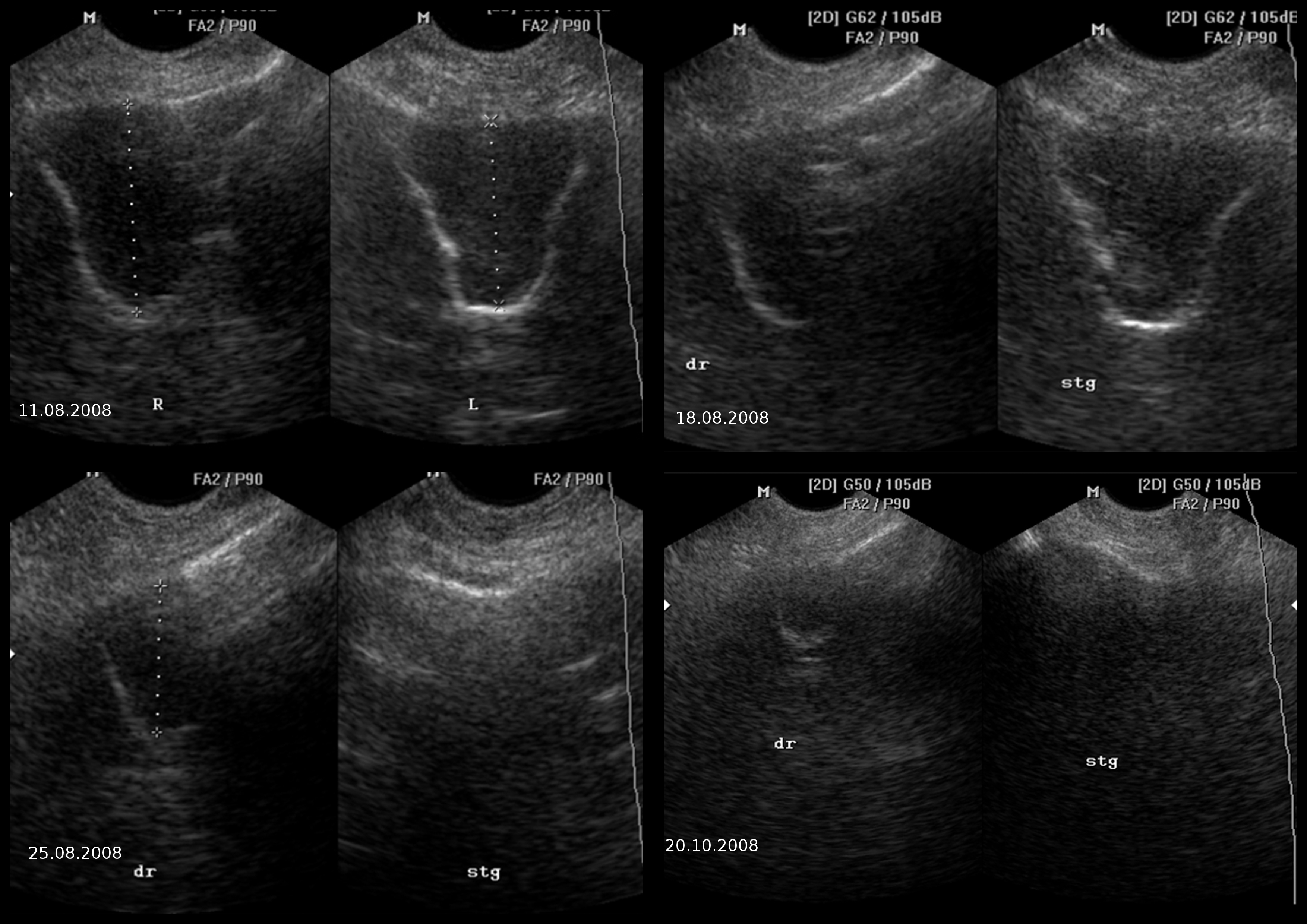
| Фото. При первичном осмотре на УЗИ определяется «полная синусограмма» обеих гайморовых пазух, что указывает на двусторонний гайморит. На фоне терапии на УЗИ положительная динамика. Однако даже спустя 2 месяца в правой гайморовой пазухе определяется контур задней стенки, что можно интерпретировать как утолщенную слизистую. |
 |
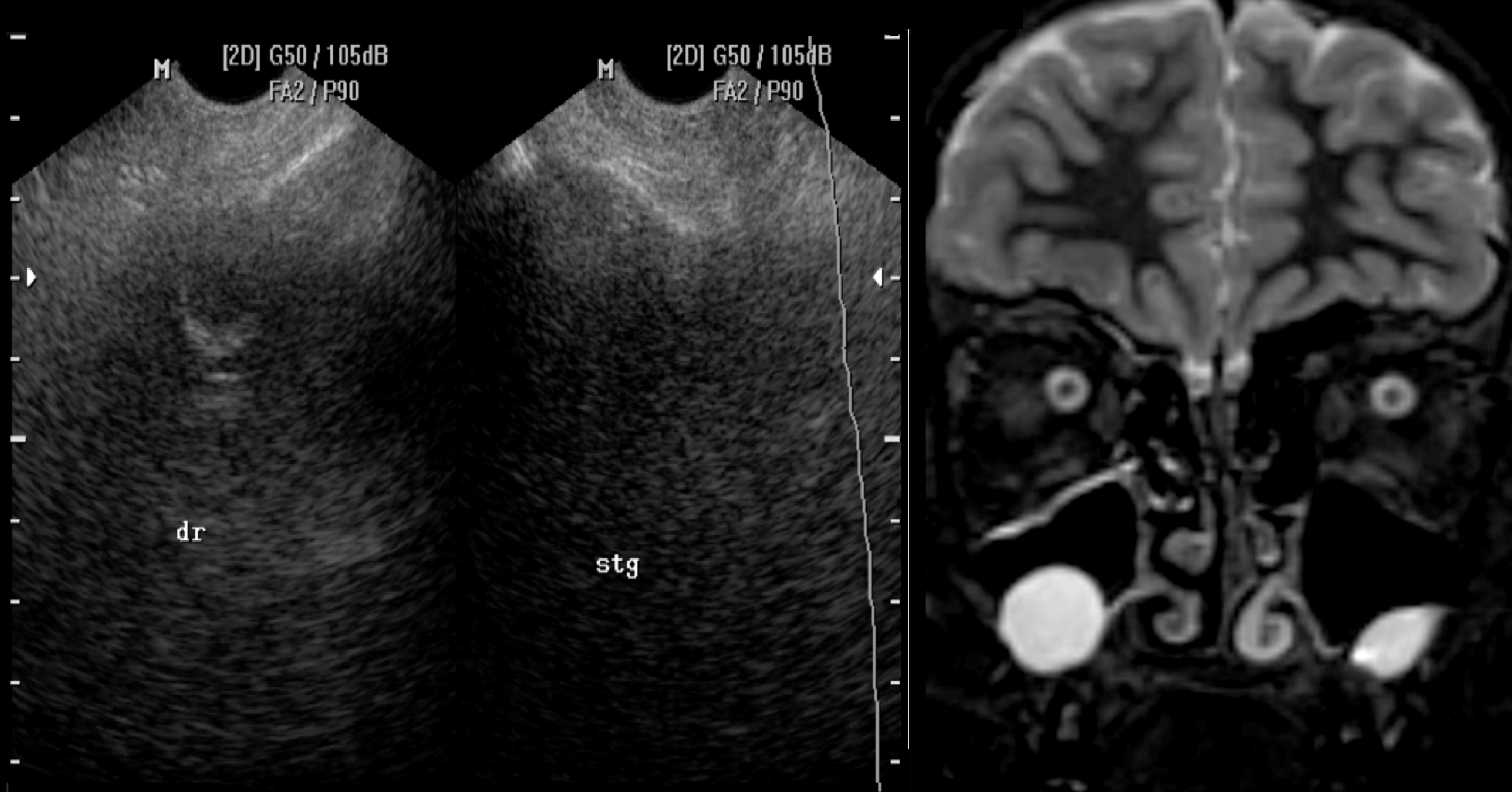
| Фото. Гайморовы пазухи на УЗИ и МРТ: «Неполная синусограмма» справа соответствует ретенционной кисте на МРТ, а нормальная УЗИ-картина слева соответствует небольшому уровню жидкости на МРТ. |
 |
| Фото. Лобные пазухи на УЗИ: слева гиперэхогенная передняя стенка, задней стенки не видно, полость эхогенная; справа гиперэхогенная передняя стенка, хорошо определяется задняя стенка, содержимое полости гипоэхогенное. Заключение: Эхо-признаки фронтита справа. На КТ определяется фронтит справа. |
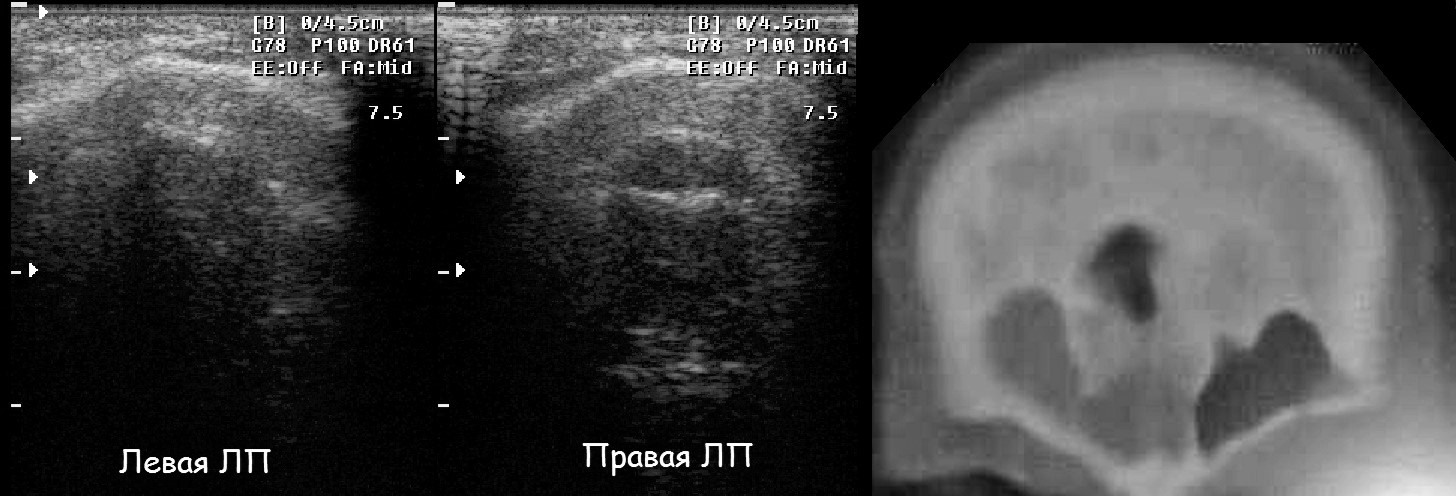 |
Видео. Датчик расположен поперечно между бровями. На УЗИ определяется толстая гиперэхогенная передняя стенка и плоско-изогнутая задняя на глубине 1,5 см. Заключение: Эхо-признаки фронтита. Важно!!! За эхо задней стенки можно ошибочно принять зеркальную картинку с одиночной А-линией.
Берегите себя, Ваш Диагностер!
Источник


