Вакцинация против бронхиальной астмы


Бронхиальная астма — широко распространенное и очень опасное заболевание. Приступы удушья, которые являются характерным признаком этой патологии, могут привести к смерти пациента, если ему не оказать своевременную помощь. Из-за этого людям приходится принимать лекарство или пользоваться ингалятором, что создает определенный дискомфорт.
Поэтому врачи разрабатывают новые методы борьбы с болезнью, и одним из них является прививка от астмы. Она позволяет существенно уменьшить частоту проявлений болезни и снизить риски для жизни больного. Стоит выяснить, по каким принципам проводят вакцинацию, и что собой представляет этот метод лечения.
Бронхиальная астма и причины ее возникновения

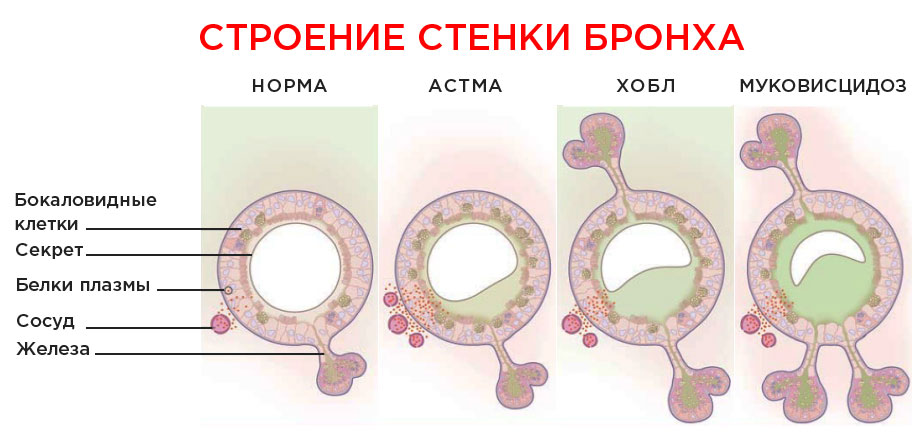
Чтобы понять, для чего нужны прививки при астме, необходимо выяснить, что представляет собой это заболевание. Бронхиальной астмой называется воспалительный процесс в дыхательных путях, отличающийся хроническим течением. Из-за него развивается гиперреактивность органов дыхания. Это делает бронхи особенно чувствительными к внешним воздействиям.
Воздух содержит различные органические и неорганические примеси, которые при попадании в дыхательные пути способны раздражать их. А при повышенной уязвимости органов вероятность возникновения астматической реакции увеличивается. Из-за раздражения просветы в бронхах сужаются, что провоцирует приступы удушья.
Точную причину возникновения болезни назвать сложно. Обычно бронхиальная астма возникает под влиянием нескольких факторов в совокупности. К числу основных относятся:
- Особенности строения дыхательной системы. При аномалиях в строении органов или нарушениях в их функционировании повышается вероятность развития чрезмерной чувствительности.
- Слабость иммунной системы. Эта особенность может стать причиной уязвимости организма к любым внешним воздействиям.
- Непереносимость отдельных веществ. Такие вещества называют аллергенами. При контакте с ними иммунная система начинает активную выработку гистамина, что и вызывает приступ.
- Содержание вредных примесей в воздухе. Большое количество раздражающих частиц, попадающих в дыхательные пути, оказывает негативное влияние.
Помимо этих, можно назвать и другие факторы, способны ослабить дыхательную систему. Их взаимодействие друг с другом усиливает риск развития заболевания.
Для бронхиальной астмы характерно чередование периодов ремиссии и обострений. Полностью избавиться от болезни пока не удается. Даже во время ремиссии воспалительный процесс в бронхах сохраняется и при неблагоприятном воздействии проявляется снова. Поэтому основной рекомендацией для больных является избегание травмирующих факторов. Частое соприкосновение с раздражителями может привести к осложнениям.
Методы лечения астмы

Полное избавление от бронхиальной астмы невозможно, поэтому терапия направлена на устранение обострений и предупреждение их повторного развития.
Поскольку сложности возникают под влиянием неблагоприятных обстоятельств, избежать их можно, минимизировав воздействие травмирующих факторов на организм. Проводится обследование пациента, чтобы выяснить, какие условия ведут к негативным реакциям. Этих обстоятельств астматики должны избегать. Также им положено принимать профилактические меры, связанные с отказом от вредных привычек и занятостью на опасном производстве, лечением инфекционных заболеваний, правильным питанием и т. д.
Медикаментозные методы лечения астмы используются для устранения приступов. Они подразумевают применение лекарственных средств, способствующих расширению просвета в бронхах (бета-адреномиметиков). Их рекомендуется использовать по мере необходимости и только по назначению врача.
При астме в тяжелой форме пациенту могут назначить гормональную терапию глюкокортикостероидами. Такие препараты характеризуются сильным действием, поэтому их прием допускается лишь с соблюдением инструкции.
В качестве дополнительных лекарств могут служить муколитические и отхаркивающие средства. Они способствуют выведению мокроты и увеличение пространства в бронхах.
Прививка от бронхиальной астмы является новым методом лечения, который применяют с осторожностью.
Аллерговакцина как один из способов лечения бронхиальной астмы

Большинство методов лечения этого заболевания позволяет устранять его проявления, но не влияет на причину. Решить проблему помогают прививки от бронхиальной астмы. Это относительно новый метод терапевтического воздействия, который не получил достаточного распространения. Вакцину продолжают совершенствовать и тестировать, хотя применение уже существующих препаратов демонстрирует хорошие результаты. Особенно эффективна эта мера в отношении астмы, которая имеет аллергическую природу.
Вакцина разработана на основе нановекторной ДНК и направлена против действия пылевых клещей и растительной пыльцы. Именно они наиболее часто провоцируют аллергическую и астматическую реакцию.
Для ее назначения основным показанием является наличие атопической бронхиальной астмы. Также врач может рекомендовать прививку в иных случаях, если считает это целесообразным.
Делают прививки после проведения аллергических проб, в ходе которых выявляют причину возникновения реакции.
Прививка против астмы у астматиков вызывает снижение чувствительности иммунитета к неблагоприятным воздействиям. Обследования, проводимые после процедуры, демонстрируют улучшения в состоянии органов дыхательной системы. Приступы удушья после прививки от астмы возникают значительно реже либо исчезают полностью. Сохраниться могут незначительные симптомы, не доставляющие дискомфорта.
Особенности вакцинации больных астмой

Иммунизацию при бронхиальной астме разрешается проводить всем пациентам в возрасте от 5 до 50 лет при наличии показаний. После этого возраста процедуру не проводят, поскольку велик риск осложнений из-за сопутствующих заболеваний, вызванных возрастными изменениями.
Принцип вакцинации заключается во введении в организм аллергенов в малой дозе. Такая процедура позволяет снизить чувствительность иммунной системы. В результате при соприкосновении с раздражителем обычная реакция не возникает либо проявляется слабее.
Вакцинирование при астме осуществляют всегда в сочетании с базисным лечением. Рекомендуется проводить его при патологии легкой и средней степени тяжести. Иногда прививку вакцинами против астмы делают пациентам с тяжелой формой болезни. В этом случае процедура проводится только в стационарных условиях. Врач должен оценить вероятность возможных осложнений и, если использование метода целесообразно, сделать прививку.
Для малышей и подростков ограничения не предусматриваются. Процедуру проводят в периоды ремиссии, продолжительность которых составляет от 1 месяца. Если в ходе тестов установлено, что приступы вызывает белок, входящий в состав препарата, осуществляют вакцинацию. Это делается длительным курсом, который занимает не меньше 12 недель. Вакцина стимулирует незначительную аллергическую реакцию и активирует защитные механизмы. На протяжении всего курса вакцинации осуществляется постепенное увеличение дозы используемого препарата.
Введение вакцины возможно разными способами. Чаще всего используется подкожный вариант. Также существуют препараты для перорального и сублингвального приема. Процедуру должен проводить специалист с достаточным уровнем опыта, поскольку неправильные действия могут вызвать у пациента анафилактический шок. В период использования вакцины больному следует соблюдать гипоаллергенную диету и внимательно следить за своим самочувствием, сообщая обо всех подозрительных симптомах врачу.
В заключение
Одним из методов лечения такой болезни, как бронхиальная астма, является проведение прививки. Способ подразумевает введение в организм препарата, созданного на основе белка, провоцирующего аллергическую реакцию. Это способствует стимуляции защитных сил, благодаря чему чувствительность к раздражителю снижается.
Вакцинация демонстрирует высокую эффективность, существенно ослабляя проявления болезни. Проводить процедуру можно только по рекомендации аллерголога и с участием квалифицированного специалиста.
Источник
Перевод Елены Загребельной (Фукуока, Япония)
Арумугхам Вину — инженер-электронщик, работающий
в Сан-Хосе (Калифорния). Начал изучать безопасность вакцин после того, как его сын получил тяжелую
пищевую аллергию и астму после прививок. Автор ряда публикаций о проблемах безопасности вакцин.
Е-mail vinucubeacc@gmail.com
Оригинал можно скачать здесь
Введение
В 1900-х годах было обнаружено, что инъекции аллергенов вызывают развитие аллергии на эти
аллергены1–3.
В 1911 году Уэллс и Осборн4
выяснили, что присутствие аллергенов в пище защищало от развития аллергии при последующем введении
этих аллергенов посредством инъекции.
Исследователи путают инъекции аллергенов с потреблением их в пищу
В своей недавней работе Гримшоу и др.5 описали возникшую в 1906 году концепцию первичного воздействия аллергена.
Речь идет о развитии аллергии при первой встрече с этим аллергеном. Они сообщают, что на основе
этой концепции ученые делают заключение, что первая встреча с аллергеном in utero и при
грудном кормлении приводит к развитию пищевой аллергии. Это заключение привело (в 1980-х годах) к
тому, что беременным и кормящим женщинам рекомендовали избегать аллергенов в питании. Было также
рекомендовано откладывать на более поздние сроки введение аллергенов в питание младенцев.
ОШИБКА 1. Появившаяся в 1906 году концепция первичной встречи с аллергеном возникла в
связи с инъекциями, а не с попаданием аллергена в организм другими путями, т. е. in utero,
при грудном вскармливании или через продукты питания.
Эта ошибка привела к двум последствиям.
a) Истинная причина аллергии, а именно инъекция аллергенов (посредством введения вакцин,
загрязненных пищевыми белками), не претерпела никаких изменений.
b) Защита детей от аллергии, которую им обеспечивало раннее попадание аллергенов к ним в
пищу, была утрачена из-за рекомендаций откладывать на более поздние сроки контакт с такими
аллергенами.
Результатом совокупности этих двух факторов стало еще более широкое распространение пищевой
аллергии.
Рекомендации избегать аллергенов во время беременности и грудного вскармливания сейчас
отменили5. Сейчас рекомендуется более
раннее введение аллергенов в питание младенцев6. Но эти шаги решают упомянутую выше проблему только половину.
ОШИБКА 2. Вопреки полученным в 1906 году результатам, инъекции аллергенов детям
продолжаются.
Результатом этого являются описанные в нижеследующих статьях эпидемии пищевой аллергии и астмы,
которые представляют угрозу для жизни, а также эпидемия ломающего всю человеческую жизнь аутизма.
Пищевая аллергия
Нарушение профессиональной этики комитетом Национальной
академии США в вопросе пищевой аллергии
Аутизм
Расстройства аутистического спектра: особый случай
вызванной прививками аллергии на коровье молоко?
Наукой доказано, что прививки вызывают развитие пищевой аллергии и астмы
Наукой доказано, что загрязненные пищевыми белками вакцины вызывают развитие пищевой
аллергии7 и астмы. С этим
основным фактом знакомят всех студентов, обучающихся в медицинских вузах.
Материалы лекций по медицинской иммунологии на медицинском факультете
Калифорнийского университета, Ирвайн, США
Морскую свинку можно сенсибилизировать путем внутримышечного введения какого-либо
антигена, например, овальбумина. Иммунная система свинки отреагирует выработкой антител против
овальбумина, включая (но не ограничиваясь) IgE. Часть этого IgE будет фиксироваться на тучных
клетках в различных тканях, включая ткани сосудистой системы и дыхательных путей. Через три недели
то же самое животное можно либо стимулировать внутривенной инъекцией овальбумина, либо подвергнуть
его воздействию овальбумин-содержащего аэрозоля. После внутривенной инъекции у животного быстро
разовьется сосудистый шок и оно погибнет через несколько минут (сочетание сужения малых вен и
расширения капилляров приводит к скоплению крови в периферическом кровообращении и резкому падению
кровяного давления). При воздействии аэрозоля животное так же быстро погибнет от бронхоспазма,
который служит экспериментальной моделью астмы человека (стр. 157).
Морские свинки считаются «экспериментальной моделью астмы человека», потому что их
реакция воспроизводит типичную реакцию человеческого организма.
В наши дни доктора делают младенцам множество прививок, используя загрязненные пищевыми белками
вакцины. Когда, как и следует ожидать, у детей потом развиваются пищевые аллергии и астма, доктора
по необъяснимым причинам утверждают, что они не знают, что же вызвало развитие этих
заболеваний! По столь же необъяснимым причинам они не информируют о произошедшем Систему сообщений о побочных
эффектах прививок (VAERS).
Аллергены в вакцинах согласно отчету Национальной академии медицины США
Отчет Национальной академии медицины США «Поиск пути к
безопасности при пищевой аллергии»
Врачи и пациенты с пищевыми аллергиями должны учитывать потенциальное воздействие
аллергенов вакцин, медикаментов и пищевых добавок (например, витаминов, пробиотиков), которые не
регулируются законами о маркировке продуктов. Кроме того, вспомогательные вещества (т. е. вещества,
которые добавляются в медикаменты для улучшения их различных характеристик) могут оказаться
пищевыми продуктами или их производными (Kelso, 2014). Сюда входят молочные белки, производные сои,
масла кунжута, арахиса, сои или рыбий жир, а также говяжий или рыбий желатин. В число медикаментов,
о которых идет речь, входят вакцины, анальгетики, а также медикаменты для внутреннего, наружного и
инъекционного применения. За исключением, вероятно, желатина, в целом реакции наблюдаются редко,
быть может, по той причине, что в окончательном продукте содержатся лишь небольшие остаточные
количества белка. Степень риска, связанного с каждым конкретным медикаментом, неизвестна.
В вакцинах также могут содержаться пищевые аллергены, такие как яичный белок или желатин (стр. 241,
«Аллергены в вакцинах, медикаментах и пищевых добавках»).
Прививки — причина астмы (возможно, не единственная)
Существуют по крайней мере два механизма, посредством которых прививки могут вызывать астму. Как
и в вышеописанной модели с морскими свинками, люди сенсибилизируются (посредством IgЕ) инъекциями
пищевых белков. При вдыхании находящихся в аэрозольном состоянии частиц пищевых продуктов у них
могут развиться симптомы астмы.
Аналогично вышеописанной модели с морскими свинками, люди могут быть сенсибилизированы
(посредством IgЕ) содержащимися в вакцинах антигенами, связанными с патогенами8–13. При вдыхании находящихся в аэрозольном
состоянии частиц патогенов (частиц вируса гриппа, частиц коклюшных бактерий, частиц менингококковых бактерий, дрожжей и т. д.),
у них возникнут симптомы астмы.
В отчете Института медицины США за 2011 год о побочных эффектах прививок14 делается ошибочный вывод, что вакцины
от гриппа не вызывают астму. Есть по крайней мере две причины утверждать, что он ошибочен.
- Для развития астмы в соответствии с таким механизмом нужно, чтобы после вакцинации прошло
несколько недель, так как именно столько времени требуется для того, чтобы произошла опосредованная
IgЕ сенсибилизация. - При таком механизме развития астмы для развития симптомов болезни необходим контакт пациентов с
находящимися в аэрозольном состоянии пищевыми белками или белками патогенов, которые спровоцировали
бы такие симптомы.
В рассмотренных в отчете Института медицины исследованиях эти два вышеприведенных условия не
принимались во внимание. Поэтому заключение Института медицины по этому поводу ошибочно.
О тех, кто не усваивает уроков истории…
Описание забытых и впоследствии заново «открытых» открытий в области медицины описаны
у Сильверстайна1. Но дело не только в
этом. Мы видим, что открытия остаются непонятыми, их неправильно интерпретируют или просто
игнорируют, что влечет за собой катастрофические последствия.
Что нужно делать
Следует немедленно удалить из вакцин все загрязняющие их белки15. Все необходимые для защиты от болезней и поэтому
содержащиеся в вакцинах белки следует тщательно изучить на предмет молекулярной мимикрии, которая
может привести к аллергиям и аутоиммунным заболеваниям.
Ссылки
1 Silverstein AM. Clemens Freiherr von Pirquet: Explaining immune
complex disease in 1906. Nat Immunol. 2000 Dec; 1(6):453–5.
2 Wells HG. Studies on
the Chemistry of Anaphylaxis. J Infect Dis. Oxford University Press; 1908; 5(4):449–83.
3 Wells HG. Studies on
the Chemistry of Anaphylaxis (III). Experiments with Isolated Proteins, Especially Those of the
Hen’ s Egg. J Infect Dis. Oxford University Press; 1911; 9(2):147–71.
4 Wells HG, Osborne TB.
The Biological Reactions of the Vegetable Proteins I. Anaphylaxis. J Infect Dis. 1911;
8(1):66–124.
5 Grimshaw K, Logan K,
O’Donovan S, Kiely M, Patient K, van Bilsen J, et al. Modifying the infant’s diet to
prevent food allergy. Arch Dis Child. 2017 Jan 18; 102(2):179 LP–186.
6 Du Toit G, Roberts G,
Sayre PH, Bahnson HT, Radulovic S, Santos AF, et al. Randomized trial of peanut consumption in
infants at risk for peanut allergy. N Engl J Med. 2015; 372(9):803–13.
7 Arumugham V. Evidence
that Food Proteins in Vaccines Cause the Development of Food Allergies and Its Implications for
Vaccine Policy. J Dev Drugs. 2015; 4(137):2.
8 Nakayama T, Kumagai T,
Nishimura N, Ozaki T, Okafuji T, Suzuki E, et al. Seasonal split influenza vaccine induced IgE
sensitization against influenza vaccine. Vaccine. 2015 Nov 9; 33(45):6099–105.
9 Davidsson A, Eriksson
JC, Rudblad S, Brokstad KA. Influenza specific serum IgE is present in non-allergic subjects. Scand
J Immunol. 2005 Dec; 62(6):560–1.
10 Ryan EJ, Nilsson L,
Kjellman NIM, Gothefors L, Mills KHG. Booster immunization of children with an acellular pertussis
vaccine enhances Th2 cytokine production and serum IgE responses against pertussis toxin but not
against common allergens. Clin Exp Immunol. 2000; 121(2):193–200.
11 Holt PG, Snelling T,
White OJ, Sly PD, DeKlerk N, Carapetis J, et al. Transiently increased IgE responses in infants and
pre-schoolers receiving only acellular Diphtheria–Pertussis–Tetanus (DTaP) vaccines
compared to those initially receiving at least one dose of cellular vaccine (DTwP) –
Immunological curiosity or canary i. Vaccine. 2016 Jul 29; 34(35):4257–62.
12 Smith-Norowitz T a,
Wong D, Kusonruksa M, Norowitz KB, Joks R, Durkin HG, et al. Long term persistence of IgE
anti-influenza virus antibodies in pediatric and adult serum post vaccination with influenza virus
vaccine. Int J Med Sci. 2011; 8(3):239–44.
13 Nenoff P, Müller
B, Sander U, Kunze G, Brker M, Haustein U-F. IgG and IgE immune response against the surface
glycoprotein gp200 of Saccharomyces cerevisiae in patients with atopic dermatitis. Mycopathologia.
2001; 152(1):15–21.
14 Clayton EW, Rusch E,
Ford A, Stratton K. Adverse Effects of Vaccines:: Evidence and Causality. National Academies Press;
2012.
15 Kuno-Sakai H, Kimura
M. Removal of gelatin from live vaccines and DTaP — an ultimate solution for vaccine related
gelatin allergy. Biologicals. 2003; 31(4):245–9.
Источник

- Главная
- Статьи
- Науки о жизни
- Биомедицина
- Вакцина от астмы
05
Апреля
2012
Бронхиальная астма – это хроническое воспалительное заболевание дыхательных путей, причиной которого в большинстве случаев является аномальная чувствительность к аллергенам окружающей среды. Такая гиперчувствительность приводит к развитию в бронхах и бронхиолах воспалительного процесса, нарушающего процесс дыхания пациента. Во всем мире от астмы страдают около 300 миллионов человек, при этом за последние 10 лет количество пациентов с этим заболеванием увеличилось вдвое. Ежегодно из-за астматических нарушений дыхания преждевременно погибает почти 250 000 человек.
Чаще всего астматикам назначают препараты, оказывающие симптоматическое действие, которые приносят временное облегчение, но не излечивают заболевание. Альтернативой является длительный протокол десенсибилизации – специфической иммунотерапии, заключающейся во введении постепенно повышающихся доз аллергена с целью снижения гиперчувствительности и выраженности симптомов при последующем воздействии. Однако эффективность такой терапии ограничена и сильно варьирует от пациента к пациенту.
Из разрабатываемых в настоящее время подходов к борьбе с аллергической астмой наиболее перспективным выглядит вакцинация. Французские исследователи из института INSERM и университета Нанта, работающие под руководством Бруно Питара (Bruno Pitard), разработали инновационную нановекторную ДНК-вакцину, действие которой направлено против одного из наиболее распространенных аллергенов, вызывающих реакцию у пациентов с астмой, – белка Derf1. Этот белок входит в состав организма пылевых клещей (Dermatophagoides farinae).

Активным компонентом вакцины является заключенный в плазмиду фрагмент ДНК кодирующий последовательность Derf1, прикрепленный к наносфере из синтетического полимера. При внутримышечном введении такой вакцины мышам с моделированной астмой в организме животных происходит запуск продукции белка Derf1. Это, в свою очередь, направленно стимулирует работу иммунной системы, что проявляется запуском специфической клеточной иммунной реакции против этого аллергена, а также синтеза направленных против него антител.

Результатом двукратного введения вакцины с интервалом в 3 недели было подавление гиперчувствительности к аллергену и, соответственно, снижение выраженности ассоциированной с заболеванием воспалительной реакции. При этом в ткани легких вакцинированных животных с астмой регистрировались более низкие уровни воспалительных цитокинов, чем в ткани легких невакцинированных животных группы контроля.
В настоящее время экспериментальная нановекторная ДНК-вакцина находится на этапе регулятивной доклинической разработки, после чего исследователи надеются перейти к клиническим исследованиям.
Статья Fanny BEILVERT et al. DNA/amphiphilic block copolymer nanospheres reduce asthmatic response in a mouse model of allergic asthma опубликована в журнале Human Gene Therapy.
Евгения Рябцева
Портал «Вечная молодость» https://vechnayamolodost.ru по материалам INSERM: Asthma: a vaccination that works using intramuscular injection.
05.04.2012
назад
Читать также:
26
Марта
2012
Не мешайте детям ползать в грязи!
«Гипотеза гигиены», согласно которой чрезмерная чистота окружающей среды в раннем возрасте чревата повышением риска развития аллергических и аутоиммунных заболеваний, получила научное подтверждение.
читать
20
Марта
2012
Добрый доктор Аскарид
Очередная публикация о том, что кишечные паразиты необходимы для поддержания нашего здоровья и что с их помощью можно вылечить многие болезни. Может быть, это не совсем антинаучная идея?
читать
21
Апреля
2011
Современные проблемы иммунологии, аллергологии и иммунофармакологии
Институт иммунологии и Российская ассоциация аллергологов и клинических иммунологов приглашают вас принять участие в работе XI Международного конгресса «Современные проблемы иммунологии, аллергологии и иммунофармакологии» (Москва, 5-8 июля 2011).
читать
06
Октября
2010
Аллергия на рак
Ученые вывели удивительную закономерность: аллергики редко пополняют ряды онкологических больных. Что это – простое совпадение или же у двух недугов гораздо больше общего, чем принято было считать?
читать
07
Июля
2010
Глисты против аллергии и аутоиммунных болезней?
Если эта гипотеза верна, то получается, что лечить аллергию и аутоиммунные заболевания можно, специально заражая пациента глистами?
читать
Источник