Ведение и лечение больных с бронхиальной астмой

4 мая отмечается Международный астма-день, который провозглашен Всемирной организацией здравоохранения /ВОЗ/ и проводится ежегодно в первый вторник мая по инициативе проекта «Международная инициатива против астмы».
Астма (от греч. asthma — удушье) ‑ это хроническое воспалительное заболевание органов дыхания, выражающееся в периодически наступающих приступах удушья различной силы и продолжительности. Возникновение приступа обусловлено спазмами мелких бронхов, набуханием их слизистых оболочек, и как следствие ‑ кашель и одышка.
Астма вызывает воспаление дыхательных путей, через которые кислород поступает в легкие, а воспаление становится причиной временного их сужения. Это происходит из‑за того, что дыхательные пути, чрезмерно реагирующие на разные раздражители, в ответ на раздражение сужаются и вырабатывают большое количество слизи, что нарушает нормальный ток воздуха при дыхании.
В России это заболевание называют «бронхиальной астмой», в западных странах известно как просто астма. Таким образом, астма и бронхиальная астма ‑ это одна и та же болезнь. Существует еще понятие «сердечная астма», но оно обозначает не самостоятельное заболевание, а приступы удушья на фоне сердечной недостаточности.
Для астмы характерны следующие симптомы: кашель, свистящее дыхание, нехватка воздуха (затрудненное дыхание) и ощущение сдавленности в области груди.
Бронхиальная астма является одним из самых распространенных аллергических заболеваний, и, кроме того ‑ заболеванием самым тяжелым и трудно поддающимся лечению.
По оценкам Всемирной организации здравоохранения, в настоящее время от астмы страдает 300 млн человек. Астма является самой распространенной хронической болезнью среди детей. По данным ВОЗ, каждое десятилетие число больных возрастает в полтора раза.
В России около 6 млн. человек больн бронхиальной астмой (данные на 2008 год, «Аргументы и факты», 30.01.2008). Т.е. примерно каждый 12‑й житель России страдает бронхиальной астмой, и число это постоянно растет. В поле зрения врачей попадает только один из шести ‑ семи больных, в основном при среднетяжелом и тяжелом течении астмы.
Астма бывает разной степени тяжести и встречается у людей всех возрастов, однако чаще всего она проявляется у детей.
Основополагающие причины астмы полностью не выяснены. Самыми значительными факторами риска развития астмы являются генетическая предрасположенность в сочетании с вдыхаемыми веществами и частичками, которые находятся в окружающей среде и могут провоцировать аллергические реакции или раздражать воздушные пути. Это такие вещества и частички, как аллергены внутри помещений (например, клещи домашней пыли в постельных принадлежностях, коврах и мягкой мебели, загрязнение воздуха, шерсть и перхоть животных); аллергены вне помещений (как цветочная пыльца и плесень); табачный дым, химические раздражающие вещества на рабочих местах, загрязнение воздуха. Другие провоцирующие факторы включают: холодный воздух, крайнее эмоциональное возбуждение, такое как гнев или страх, и физические упражнения. Астму могут спровоцировать и некоторые лекарственные препараты, такие как аспирин и другие нестероидные противовоспалительные лекарства, а также бета‑блокаторы (используемые для лечения гипертонии, болезней сердца и мигрени).
Для астмы характерны периодически повторяющиеся приступы удушья и свистящего дыхания, тяжесть и частота которых варьируются у разных людей. У людей, страдающих астмой, симптомы могут наступать несколько раз в день или в неделю, у некоторых людей приступы случаются во время физической активности или ночью. Коэффициент смертности при астме относительно низкий по сравнению с другими хроническими болезнями.
Ежегодно бронхиальная астма уносит жизни более 180 тыс. человек во всем мире. Наибольшему риску развития этой болезни подвержены дети. И хотя заболевание начинается в очень раннем возрасте, у 50‑80% детей диагноз ставится впервые лишь в 5 лет.
Несмотря на то, что бронхиальная астма известна медицине давно, только во второй половине XX века были сделаны крайне важные открытия, которые позволили ученым вплотную подойти к пониманию сути астмы, процессов, происходящих в организме при этом заболевании, а, следовательно, и методов его лечения.
Во‑первых, была установлена связь приступов астмы с выбросом в кровь человека особых веществ, отвечающих за аллергию (гистамин, лейкотриены), что позволило отнести астму к группе аллергических заболеваний. Во‑вторых, стала очевидна ведущая роль воспаления в развитии болезни. И в‑третьих, доказана генетическая предрасположенность к аллергии, в том числе и к бронхиальной астме.
В 1956 году был создан первый дозирующий аэрозольный ингалятор – медихалер. Это событие явилось революцией в доставке лекарственных препаратов непосредственно в легкие и послужило толчком для дальнейших работ над ингаляционными устройствами, в ходе которых были разработаны сухие порошковые ингаляторы, а позже – аэрозольные ингаляторы, не содержащие газ фреон.
В 1965 году, после того как был открыт кромогликат натрия, ученые создали новый лекарственный препарат интал, основным свойством которого являлось уменьшение реактивности дыхательных путей в ответ на воздействие ингаляционных аллергенов.
Это открытие показало, что контроль над бронхиальной астмой не сводится только к использованию бронхорасширяющих препаратов. Зародилась идея о возможности контроля воспаления, являющегося причиной развития бронхиальной астмы.
В 1969 году вышел первый избирательно работающий бронхорасширитель сальбутамол (вентолин).
Революцией в лечении бронхиальной астмы стало изобретение нового инструмента – бронхоскопа, с помощь которого стало возможным эндоскопически исследовать бронхи больных бронхиальной астмой и увидеть воспалительный процесс. Именно это явилось фундаментом для понимания развития бронхиальной астмы и разработки принципиально нового препарата для лечения астмы – первого ингаляционного глюкокортикостероида беклометазона дипропионата, выпущенного в 1972 году.
В 1991 году был разработан длительно действующий бронхорасширяющий препарат сальметерол, который способствовал улучшению контроля над бронхиальной астмой.
В начале 90‑х годов назрел революционный прорыв в лечении бронхиальной астмы. В 1995 году была опубликована Глобальная инициатива по диагностике и лечению бронхиальной астмы – GINA, которая предоставила врачам во всем мире руководство по ведению больных с бронхиальной астмой, основываясь на степени тяжести заболевания. Главным показателем эффективности терапии бронхиальной астмы является достижение контроля над заболеванием.
Клинические рекомендации по диагностике, лечению и профилактике астмы, выработанные специалистами GINA, адаптируются и распространяются в странах мира через публикации в профессиональных журналах, доклады на симпозиумах, семинарах и конференциях, привлечение средств профессиональной и массовой информации для повышения информированности людей. При этом в документах GINA отмечается, что во многих странах с низким и средним уровнем дохода астма не считается первоочередной проблемой здравоохранения, потому что в этих странах большее значение имеет борьба с другими, более частыми заболеваниями органов дыхания, в частности с туберкулезом и пневмонией.
Лечение бронхиальной астмы ‑ процесс длительный, требующий постоянного врачебного контроля и высокой ответственности больного.
В настоящее время считается доказанным, что адекватное лечение позволяет контролировать клинические проявления заболевания – симптомы нарушения сна, ограничения повседневной активности, нарушение функции легких, потребность в препаратах неотложной помощи.
Лекарства, используемые для лечения астмы, бывают двух видов: симптоматические (или препараты скорой помощи, снимают бронхоспазм) и препараты базисной терапии (глюкокортикоидные гормоны, назначаются для длительной профилактики обостренной астмы ‑ они уменьшают и подавляют аллергическое воспаление в бронхах).
Препараты для поддерживающей терапии принимают ежедневно и длительно, так как благодаря своему противовоспалительному действию обеспечивают контроль над клиническими проявлениями астмы. Препараты для облегчения симптомов принимают по потребности; эти лекарственные средства действуют быстро, устраняя бронхоспазм и купируя его симптомы. При этом растущее использование, особенно ежедневное, препаратов неотложной помощи указывает на ухудшение контроля астмы и потребность в пересмотре терапии.
Специалисты отмечают, что для успешного лечения астмы необходимо развитие сотрудничества между пациентом и медицинским работниками. Цель такого сотрудничества – дать возможность пациенту с астмой приобретать знания, навыки и уверенность в важности личного участия в лечении своего заболевания. Такой подход получил название управляемого самоведения. Образование населения в области бронхиальной астмы также может помочь – оно дает возможность гражданам распознать симптомы заболевания и их осложнения, побуждает обратиться за медицинской помощью и следовать программам лечения.
Лекарства не являются единственным способом борьбы с астмой. Также важно избегать контактов с веществами, провоцирующими астму, — стимуляторами, раздражающими дыхательные пути и приводящими к их воспалению. При медицинской поддержке каждый пациент с астмой должен узнать, каких провоцирующих веществ он должен избегать.
Лечение при бронхиальной астме должно быть строго индивидуальным с учетом варианта течения, фазы болезни, наличия осложнений, сопутствующих заболеваний, переносимости больным лекарственных средств и т.д.
Как отмечают специалисты, в лечении аллергической бронхиальной астмы хорошо зарекомендовала себя специфическая иммунотерапия лечебными аллергенами. В результате обследования выявляется аллерген, который является причиной страданий. Под кожу больного вводят небольшое количество лечебного аллергена, постепенно увеличивая дозу. Со временем чувствительность организма к аллергену снижается, и он реагирует на него не так бурно. Метод позволяет поддерживать у больных длительную ремиссию. Курс лечения занимает от 10‑12 дней до полугода.
Врачи рекомендуют пациентам с бронхиальной астмой избегать того, что провоцирует приступы удушья: вирусных заболеваний, резких запахов красок, духов, предметов бытовой химии, табачного дыма и прогулок в холодную и ветреную погоду. Они считают, что больным астмой полезен спорт ‑ особенно те виды, которые развивают дыхательный аппарат.
Современные методы терапии бронхиальной астмы существенно отличаются от тех, которые применялись пятьдесят лет назад. Астматики перешли от использования неселективных бронхорасширителей, принимаемых внутрь или через громоздкие ингаляционные устройства к новым симптоматическим и профилактическим методам терапии с использованием удобных ингаляторов.
Медики продолжают искать новые методы лечения астмы, они работают над созданием препаратов, устраняющих основную проблему астматиков ‑ избыточное образование слизи, которое приводит к нарушению дыхания.
Во многих коммерческих центрах для лечения бронхиальной астмы применяют гемопунктуру ‑ внутрикожное введение в рефлексогенные зоны активированной крови больного. Утверждается, что после гемопунктуры у больных нормализуется иммунологический статус, что ведет к уменьшению числа приступов и улучшению самочувствия пациентов.
Новый метод лечения астмы используют в университете города Гамильтон (Канада). Под легким наркозом и контролем рентгена в легкие пациента запускают тонкую антенну, излучающую радиоволны того же диапазона, что в микроволновых печах. Она на 10 секунд прогревает мышечные ткани бронхов до 65 градусов Цельсия. Опыты проводили на группе из 112 астматиков, половина которых получала только обычные лекарства, а другая половина ‑ еще и лечение микроволнами. В результате у пациентов экспериментальной группы за год было вдвое меньше приступов болезни, чем у лечившихся только лекарствами.
Как утверждают медики, пока действие всех известных на сегодня препаратов для лечения бронхиальной астмы направлено на снятие приступов удушья, а эффективный метод лечения будет найден тогда, когда установят причину возникновения заболевания. На сегодняшний день она неизвестна. Поэтому самое главное в лечении астмы ‑ это выявить аллерген и исключить контакт с ним, считают врачи.
Методы лечения, появившиеся в ХХI веке, позволяют добиться такого уровня контроля над бронхиальной астмой, которого и не могли представить себе врачи до 1960 года. Да и само понятие контроля над бронхиальной астмой было сформулировано только в 90‑х годах ХХ века. Эти изменения стали возможными в результате прогресса в понимании и разработки новых технологий в лечении, которые могут быть названы революцией в терапии бронхиальной астмы. Но, как и в любой другой области медицины, изменения терапии бронхиальной астмы в реальной клинической практике происходят медленно. Требуется время для того, чтобы новые идеи и подходы к лечению перешли из клинических испытаний в каждодневную практику и создали фундамент для дальнейших исследований.
Материал подготовлен на основе информации РИА Новости и открытых источников
Источник

Бронхиальная астма – это хроническое неинфекционное заболевание дыхательных путей воспалительного характера. Приступ бронхиальной астмы часто развивается после предвестников и характеризуется коротким резким вдохом и шумным длительным выдохом. Обычно он сопровождается кашлем с вязкой мокротой и громкими свистящими хрипами. Методы диагностики включают оценку данных спирометрии, пикфлоуметрии, аллергопроб, клинических и иммунологических анализов крови. В лечении используются аэрозольные бета-адреномиметики, м-холинолитики, АСИТ, при тяжелых формах заболевания применяются глюкокортикостероиды.
Общие сведения
За последние два десятка лет заболеваемость бронхиальной астмой (БА) выросла, и на сегодняшний день в мире около 300 миллионов астматиков. Это одно из самых распространенных хронических заболеваний, которому подверженные все люди, вне зависимости от пола и возраста. Смертность среди больных бронхиальной астмой достаточно высока. Тот факт, что в последние двадцать лет заболеваемость бронхиальной астмой у детей постоянно растет, делает бронхиальную астму не просто болезнью, а социальной проблемой, на борьбу с которой направляется максимум сил. Несмотря на сложность, бронхиальная астма хорошо поддается лечению, благодаря которому можно добиться стойкой и длительной ремиссии. Постоянный контроль над своим состоянием позволяет пациентам полностью предотвратить наступление приступов удушья, снизить или исключить прием препаратов для купирования приступов, а так же вести активный образ жизни. Это помогает поддержать функции легких и полностью исключить риск осложнений.
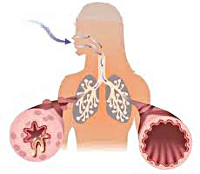
Бронхиальная астма
Причины
Наиболее опасными провоцирующими факторами для развития бронхиальной астмы являются экзогенные аллергены, лабораторные тесты на которые подтверждают высокий уровень чувствительности у больных БА и у лиц, которые входят в группу риска. Самыми распространенными аллергенами являются бытовые аллергены – это домашняя и книжная пыль, корм для аквариумных рыбок и перхоть животных, аллергены растительного происхождения и пищевые аллергены, которые еще называют нутритивными. У 20-40% больных бронхиальной астмой выявляется сходная реакция на лекарственные препараты, а у 2% болезнь получена вследствие работы на вредном производстве или же, например, в парфюмерных магазинах.
Инфекционные факторы тоже являются важным звеном в этиопатогенезе бронхиальной астмы, так как микроорганизмы, продукты их жизнедеятельности могут выступать в качестве аллергенов, вызывая сенсибилизацию организма. Кроме того, постоянный контакт с инфекцией поддерживает воспалительный процесс бронхиального дерева в активной фазе, что повышает чувствительность организма к экзогенным аллергенам. Так называемые гаптенные аллергены, то есть аллергены небелковой структуры, попадая в организм человека и связываясь его белками так же провоцируют аллергические приступы и увеличивают вероятность возникновения БА. Такие факторы, как переохлаждение, отягощенная наследственность и стрессовые состояния тоже занимают одно из важных мест в этиологии бронхиальной астмы.
Патогенез
Хронические воспалительные процессы в органах дыхания ведут к их гиперактивности, в результате которой при контакте с аллергенами или раздражителями, мгновенно развивается обструкция бронхов, что ограничивает скорость потока воздуха и вызывает удушье. Приступы удушья наблюдаются с разной периодичностью, но даже в стадии ремиссии воспалительный процесс в дыхательных путях сохраняется. В основе нарушения проходимости потока воздуха, при бронхиальной астме лежат следующие компоненты: обструкция дыхательных путей из-за спазмов гладкой мускулатуры бронхов или вследствие отека их слизистой оболочки; закупорка бронхов секретом подслизистых желез дыхательных путей из-за их гиперфункции; замещение мышечной ткани бронхов на соединительную при длительном течении заболевания, из-за чего возникают склеротические изменения в стенке бронхов.
В основе изменений бронхов лежит сенсибилизация организма, когда при аллергических реакциях немедленного типа, протекающих в виде анафилаксий, вырабатываются антитела, а при повторной встрече с аллергеном происходит мгновенное высвобождение гистамина, что и приводит к отеку слизистой бронхов и к гиперсекреции желез. Иммунокомплексные аллергические реакции и реакции замедленной чувствительности протекают аналогично, но с менее выраженными симптомами. Повышенное количество ионов кальция в крови человека в последнее время тоже рассматривается как предрасполагающий фактор, так как избыток кальция может провоцировать спазмы, в том числе и спазмы мускулатуры бронхов.
При патологоанатомическом исследовании умерших во время приступа удушья отмечается полная или частичная закупорка бронхов вязкой густой слизью и эмфизематозное расширение легких из-за затрудненного выдоха. Микроскопия тканей чаще всего имеет сходную картину – это утолщенный мышечный слой, гипертрофированные бронхиальные железы, инфильтративные стенки бронхов с десквамацией эпителия.
Классификация
БА подразделяется по этиологии, тяжести течения, уровню контроля и другим параметрам. По происхождению выделяют аллергическую (в т. ч. профессиональную БА), неаллергическую (в т. ч. аспириновую БА), неуточненную, смешанную бронхиальную астму. По степени тяжести различают следующие формы БА:
- Интермиттирующая (эпизодическая). Симптомы возникают реже одного раза в неделю, обострения редкие и короткие.
- Персистирующая (постоянного течения). Делится на 3 степени:
- легкая — симптомы возникают от 1 раза в неделю до 1 раза в месяц
- средняя — частота приступов ежедневная
- тяжелая — симптомы сохраняются практически постоянно.
В течении астмы выделяют обострения и ремиссию (нестабильную или стабильную). По возможности контроля над пристпуами БА может быть контролируемой, частично контролируемой и неконтролируемой. Полный диагноз пациента с бронхиальной астмой включает в себя все вышеперечисленные характеристики. Например, «Бронхиальная астма неаллергического происхождения, интермиттирующая, контролируемая, в стадии стабильной ремиссии».
Симптомы бронхиальной астмы
Приступ удушья при бронхиальной астме делится на три периода: период предвестников, период разгара и период обратного развития. Период предвестников наиболее выражен у пациентов с инфекционно-аллергической природой БА, он проявляется вазомоторными реакциями со стороны органов носоглотки (обильные водянистые выделения, непрекращающееся чихание). Второй период (он может начаться внезапно) характеризуется ощущением стесненности в грудной клетке, которое не позволяет дышать свободно. Вдох становится резким и коротким, а выдох наоборот продолжительным и шумным. Дыхание сопровождается громкими свистящими хрипами, появляется кашель с вязкой, трудно отхаркиваемой мокротой, что делает дыхание аритмичным.
Во время приступа положение пациента вынужденное, обычно он старается принять сидячее положение с наклоненным вперед корпусом, и найти точку опоры или опирается локтями в колени. Лицо становится одутловатым, а во время выдоха шейные вены набухают. В зависимости от тяжести приступа можно наблюдать участие мышц, которые помогают преодолеть сопротивление на выдохе. В периоде обратного развития начинается постепенное отхождение мокроты, количество хрипов уменьшается, и приступ удушья постепенно угасает.
Проявления, при которых можно заподозрить наличие бронхиальной астмы.
- высокотональные свистящие хрипы при выдохе, особенно у детей.
- повторяющиеся эпизоды свистящих хрипов, затрудненного дыхания, чувства стеснения в грудной клетке и кашель, усиливающийся в ночной время.
- сезонность ухудшений самочувствия со стороны органов дыхания
- наличие экземы, аллергических заболеваний в анамнезе.
- ухудшение или возникновение симптоматики при контакте с аллергенами, приеме препаратов, при контакте с дымом, при резких изменениях температуры окружающей среды, ОРЗ, физических нагрузках и эмоциональных напряжениях.
- частые простудные заболевания «спускающиеся» в нижние отделы дыхательных путей.
- улучшение состояние после приема антигистаминных и противоастматических препаратов.
Осложнения
В зависимости от тяжести и интенсивности приступов удушья бронхиальная астма может осложняться эмфиземой легких и последующим присоединением вторичной сердечно-легочной недостаточности. Передозировка бета-адреностимуляторов или быстрое снижение дозировки глюкокортикостероидов, а так же контакт с массивной дозой аллергена могут привести к возникновению астматического статуса, когда приступы удушья идут один за другим и их практически невозможно купировать. Астматический статус может закончиться летальным исходом.
Диагностика
Диагноз обычно ставится клиницистом-пульмонологом на основании жалоб и наличия характерной симптоматики. Все остальные методы исследования направлены на установление степени тяжести и этиологии заболевания. При перкуссии звук ясный коробочный из-за гипервоздушности легких, подвижность легких резко ограничена, а их границы смещены вниз. При аускультации над легкими прослушивается везикулярное дыхание, ослабленное с удлиненным выдохом и с большим количеством сухих свистящих хрипов. Из-за увеличения легких в объеме, точка абсолютной тупости сердца уменьшается, тоны сердца приглушенные с акцентом второго тона над легочной артерией. Из инструментальных исследований проводится:
- Спирометрия. Спирография помогает оценить степень обструкции бронхов, выяснить вариабельность и обратимость обструкции, а так же подтвердить диагноз. При БА форсированный выдох после ингаляции бронхолитиком за 1 секунду увеличивается на 12% (200мл) и более. Но для получения более точной информации спирометрию следует проводить несколько раз.
- Пикфлоуметрия. Измерение пиковой активности выдоха (ПСВ) позволяет проводить мониторинг состояния пациента, сравнивая показатели с полученными ранее. Увеличение ПСВ после ингаляции бронхолитика на 20% и более от ПСВ до ингаляции четко свидетельствует о наличии бронхиальной астмы.
Дополнительная диагностика включает в себя проведение тестов с аллергенами, ЭКГ, бронхоскопию и рентгенографию легких. Лабораторные исследования крови имеют большое значение в подтверждении аллергической природы бронхиальной астмы, а так же для мониторинга эффективности лечения.
- Анализа крови. Изменения в ОАК — эозинофилия и незначительное повышение СОЭ — определяются только в период обострения. Оценка газового состава крови необходима во время приступа для оценки тяжести ДН. Биохимический анализ крови не является основным методом диагностики, так как изменения носят общий характер и подобные исследования назначаются для мониторинга состояния пациента в период обострения.
- Общий анализ мокроты. При микроскопии в мокроте можно обнаружить большое количество эозинофилов, кристаллы Шарко-Лейдена (блестящие прозрачные кристаллы, образующиеся после разрушения эозинофилов и имеющие форму ромбов или октаэдров), спирали Куршмана (образуются из-за мелких спастических сокращений бронхов и выглядят как слепки прозрачной слизи в форме спиралей). Нейтральные лейкоциты можно обнаружить у пациентов с инфекционно-зависимой бронхиальной астмой в стадии активного воспалительного процесса. Так же отмечено выделение телец Креола во время приступа – это округлые образования, состоящие из эпителиальных клеток.
- Исследование иммунного статуса. При бронхиальной астме количество и активность Т-супрессоров резко снижается, а количество иммуноглобулинов в крови увеличивается. Использование тестов для определения количества иммуноглобулинов Е важно в том случае, если нет возможности провести аллергологические тесты.
Лечение бронхиальной астмы
Поскольку бронхиальная астма является хроническим заболеванием вне зависимости от частоты приступов, то основополагающим моментом в терапии является исключение контакта с возможными аллергенами, соблюдение элиминационных диет и рациональное трудоустройство. Если же удается выявить аллерген, то специфическая гипосенсибилизирующая терапия помогает снизить реакцию организма на него.
Для купирования приступов удушья применяют бета-адреномиметики в форме аэрозоля, для того чтобы быстро увеличить просвет бронхов и улучшить отток мокроты. Это фенотерола гидробромид, сальбутамол, орципреналин. Доза в каждом случае подбирается индивидуально. Так же хорошо купируют приступы препараты группы м-холинолитиков – аэрозоли ипратропия бромида и его комбинации с фенотеролом.
Ксантиновые производные пользуются среди больных бронхиальной астмой большой популярностью. Они назначаются для предотвращения приступов удушья в виде таблетированных форм пролонгированного действия. В последние несколько лет препараты, которые препятствуют дегрануляции тучных клеток, дают положительный эффект при лечении бронхиальной астмы. Это кетотифен, кромогликат натрия и антагонисты ионов кальция.
При лечении тяжелых форм БА подключают гормональную терапию, в глюкокортикостероидах нуждается почти четверть пациентов, 15-20 мг Преднизолона принимают в утренние часы вместе с антацидными препаратами, которые защищают слизистую желудка. В условиях стационара гормональные препараты могут быть назначены в виде инъекций. Особенность лечения бронхиальной астмы в том, что нужно использовать лекарственные препараты в минимальной эффективной дозе и добиваться еще большего снижения дозировок. Для лучшего отхождения мокроты показаны отхаркивающие и муколитические препараты.
Прогноз и профилактика
Течение бронхиальной астмы состоит из череды обострений и ремиссий, при своевременном выявлении можно добиться устойчивой и длительной ремиссии, прогноз же зависит в большей степени от того, насколько внимательно пациент относится к своему здоровью и соблюдает предписания врача. Большое значение имеет профилактика бронхиальной астмы, которая заключается в санации очагов хронической инфекции, борьбе с курением, а так же в минимизации контактов с аллергенами. Это особенно важно для людей, которые входят в группу риска или имеют отягощенную наследственность.
Источник


