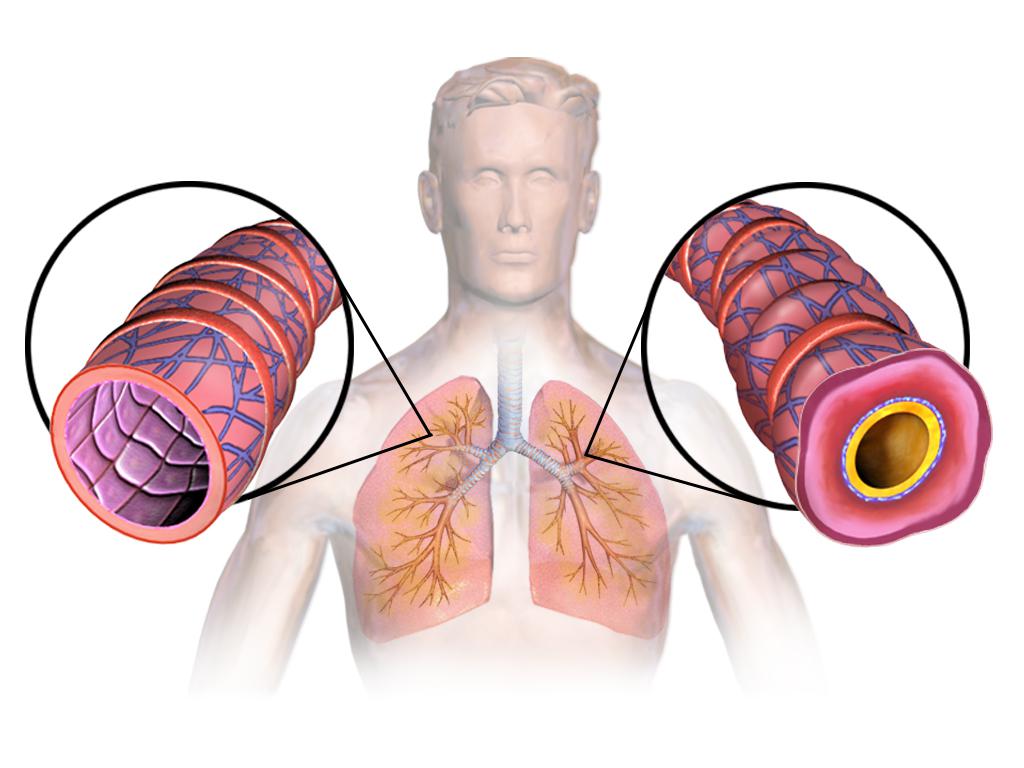
Верификация диагноза бронхиальная астма что это

— [ Страница 3 ] —
Нами выявлен недостаточный уровень и неадекватность проводимой базисной противовоспалительной терапии. Следует подчеркнуть, что только 33,7% больных ранее получали средства базисной противовоспалительной терапии. При этом ингаляционные глюкокортикостероиды назначались только у 15,6% больных. Достаточно часто, вне зависимости от степени тяжести заболевания, использовались препараты кромоглициевой кислоты (у 18,0%).
Следует отметить, что нами также отмечено нерациональное проведение бронхолитической терапии у пациентов призывного возраста: значительное количество подростков и юношей (37,9%) не использовали 2-адреномиметики для купирования острого приступа удушья. При этом ими чаще использовались препараты метилксантинового ряда или H1-блокаторы гистаминовых рецепторов, обладающие низкой терапевтической эффективностью и неоптимальным профилем безопасности (Hartert T.V., 1996).
Несмотря на то, что, согласно современным данным (Горячкина Л.А., 2005; Ревякина В.А., 2004; Хаитов Р.М., 2006) специфическая иммунотерапия (СИТ) является единственным методом патогенетической терапии бронхиальной астмы, предупреждающим нарастание тяжести заболевания, расширение спектра сенсибилизации, и позволяющим существенно сократить объем медикаментозной терапии, в нашем исследовании этот вариант лечения получали только 12% больных. При этом у всех пациентов отмечался хороший эффект проводимой СИТ.
Хорошо известно, что аллергический ринит является фактором риска развития бронхиальной астмы и своевременное лечение аллергического ринита может служить профилактикой дальнейшего развития бронхиальной астмы (ARIA, 2002). У 84,0% нами обследованных больных бронхиальная астма сочеталась с аллергическим ринитом, который характеризовался также преимущественно легким течением, что согласуется с результатами других исследователей, изучавших сочетанные формы аллергопатологии в этом возрастном периоде (Балаболкин И.И. и соавт., 2002; Shamssain M.H., 2002). Нами был выявлен низкий уровень диагностики и лечения этого заболевания: только 15% подростков ранее наблюдались по поводу аллергического ринита.
Согласно современным международным согласительным документам (GINA, 2006), регламентирующим вопросы диагностики бронхиальной астмы, критериями верификации диагноза является выявление синдрома обратимой бронхиальной обструкции или синдрома бронхиальной гиперреактивности в сочетании с характерной клинической картиной, лабораторными данными и, обычно — с наличием атопии.
По результатам нашего исследования выявление обструктивных изменений ФВД, обратимых в тесте с бронхолитиком, как на амбулаторном, так и на стационарном этапе, позволило подтвердить диагноз бронхиальной астмы у 206 пациентов (у 62,8 %).
Выявление бронхиальной гиперреактивности по результатам тестов с физической нагрузкой и фармакологическими агентами позволило, в сочетании с другими данными, верифицировать диагноз бронхиальной астмы у 52 больных. Таким образом, общая чувствительность данных тестов составила 53,6%.
Анализ результатов тестирования с физической нагрузкой показал, что положительные результаты этой пробы отмечались у 23 (у 34,3%) пациентов, которые указывали на триггерную роль физического усилия в возникновении приступов затрудненного дыхания. При этом, чувствительность этого исследования оказалась сходной как при проведении теста с использованием тредмила, так и при осуществлении пробы по протоколу свободного бега (36,1% и 33,7%, соответственно). Наряду с диагностически значимым снижением показателя ОФВ1 в случаях положительных результатов теста с физической нагрузкой отмечалось также снижение других показателей функции внешнего дыхания, при этом наиболее часто выявлялось изменение ПОС — в 89,9% случаев, а также показателей МОС50, МОС75 и СОС25-85.
Анализ результатов бронхоконстрикторных ингаляционных тестов с фармакологическим агентами показал, что тестирование с раствором гистамина имеет большую чувствительность при выявлении синдрома бронхиальной гиперреактивности (74,3%) по сравнению с таковой при ингаляционной пробе с гипертоническим раствором хлорида натрия (45,5%); p<0,001.
Следует отметить, что положительные результаты ингаляционного теста с гипертоническим раствором чаще выявлялись у пациентов с легким персистирующим течением бронхиальной астмы, в отличие от ингаляционной пробы с гистамином, результаты которой у пациентов с интермиттирующим течением заболевания в большинстве случаев также являлись положительными (у 64,4%).
Нами также проведен анализ изменений показателей функции внешнего дыхания в случаях положительных результатов ингаляционных тестов с фармакологическими агентами. При этом, кроме диагностически значимого снижения ОФВ1, в подавляющем большинстве случаев также отмечалось значительное (более 20%) изменение других «скоростных», показателей спирометрии, а также значений, характеризующих дыхательные объемы. При этом наибольшую информативность имели изменения показателей ПОС — у 93,5%, значений МОС50, МОС75 – у 98,3% обследованных подростков и юношей. Реже отмечалось снижение показателей ЖЕЛ и ФЖЕЛ, у 77,2% и у 74,1% соответственно,
Анализ полученных данных аллергологического обследования позволил подтвердить атопическую этиологию заболевания у 90,9% подростков и юношей. В подавляющем большинстве случаев выявлялась специфическая гиперчувствительность к бытовым аллергенам (у 97,4%), реже — к аллергенам пыльцы растений (у 47,2%), эпидермальным аллергенам (у 12,4%).
Ингаляционные провокационные тесты в 73,9% случаях проводились с аллергеном домашней пыли, в 26,1% — с аллергеном D. pteronyssinus. У 70 больных отмечены положительные результаты пробы. В целом в нашем исследовании чувствительность данного теста для выявления бронхиальной астмы составила 60,9%. Анализ случаев положительных результатов ингаляционных провокационных проб с аллергенами показал, что информационная значимость изменений показателей ФВД была различной: в 76,2% случаев выявлялось диагностически значимое снижение ОФВ1, при этом подобные изменения ПОС фиксировались у 68,5% подростков и юношей. Следует отметить, что у большинства пациентов также отмечалось снижение показателей МОС25, 50, 75 более 15% от исходных величин. Наименьшей информативностью для оценки результатов обладали субъективные данные: у 34,4% пациентов в случаях положительных результатов жалобы на наличие затрудненного дыхания отсутствовали. При этом аускультативные симптомы в виде сухих свистящих хрипов были отмечены у всех пациентов. Следует отметить, что среди больных, которым были проведены ИПП с аллергеном, не было случаев развития тяжелой бронхообструкции, требовавших назначения противовоспалительной терапии. Субъективные жалобы и объективные изменения, в отдельных случаях возникавшие после ингаляции аллергена, легко купировались назначением бронхолитиков. Это демонстрирует безопасность ИПП с бытовыми аллергенами при диагностике бронхиальной астмы у подростков и юношей призывного возраста.
Таким образом, по результатам проведенного этапного обследования диагноз бронхиальной астмы верифицирован у 95,6% пациентов. При этом, на амбулаторном этапе диагноз удалось установить у 36,2% подростков. У 63,8% пациентов диагноз был верифицирован на основании результатов обследования в условиях стационара.
Наибольшую информационную значимость, как на амбулаторном, так и на стационарном этапе имели результаты теста с 2-адреномиметиком. В ходе проводимого обследования более чем у половины всех пациентов (у 206 человек; у 62,8%) были зафиксированы эпизоды бронхиальной обструкции, в том числе и по результатам динамического наблюдения в условиях стационара, которые сопровождались характерными изменениями ФВД, обратимыми в тесте с бронхолитиком, что позволило установить диагноз бронхиальной астмы.
Следует отметить достаточно высокую информационную значимость ИПП с аллергенами: положительные результаты данного исследования, проведенного у больных с выявленной гиперчувствительностью и с нормальными показателями ФВД, были значимыми для верификации диагноза бронхиальной астмы у 21,3% подростков.
В тоже время, при отрицательных или сомнительных результатах аллергологического обследования наиболее информативны были тесты, направленные на выявление бронхиальной гиперреактивности: проба с дозированной физической нагрузкой, которая позволила диагностировать бронхиальную астму у 7,0% больных и ингаляционные тесты с гистамином или гипертоническим раствором хлорида натрия (у 8,8%).
Статистический анализ зависимости степени тяжести бронхиальной астмы и диагностического теста, верифицировавшего заболевание (табл. 3), показал, что проведение пробы с бронхолитиком имеет наибольшую информационную значимость для выявления персистирующей бронхиальной астмы, как амбулаторно, так и в условиях стационара. В то время как при верификации бронхиальной астмы интермиттирующего течения положительные результаты ИПП с аллергенами могут иметь информационную значимость почти в половине случаев (у 47,9%).
Таблица 3.
| Степень тяжести бронхи-альной астмы | Всего чел, n=328 (%) | Стацио-нарный этап n=209 (%) | Тест с 2-адрено-мимети-ком, чел (%) | ИПП с аллерге-ном, чел (%) | Тест с физ. нагруз-кой, чел (%) | Тест с фарма-кологи-ческими агентами, чел (%) |
| Все пациенты, чел (%) | 206 (62,8) | 70 (21,3) | 23 (7,0) | 29 (8,8) | ||
| Персистирующее тяжелое течение | 11 (3,4) | — | 13 (100,0) | — | — | — |
| Персистирующее средне-тяжелое течение | 51 (15,5) | 15 (7,1) | 15 (100,0) | — | — | — |
| Персистирующее легкое течение | 147 (44,8) | 100 (47,8) | 52 (52,0)** | 25 (25,0)* | 17 (17,0)* | 6 (6,0)* |
| Интермиттирующее течение | 119 (36,3) | 94 (44,9) | 20 (21,3)** | 45 (47,9)* | 6 (6,4)* | 23 (24,5)* |
| Примечание: = 69,995; P < 0,0001; *P< 0,05; **P < 0,0001 | ||||||
Информационная значимость тестов, направленных на верификацию БА в зависимости от степени тяжести диагностированного заболевания
В нашем исследовании проведение тестов для выявления бронхиальной гиперреактивности с фармакологическими агентами чаще позволяло верифицировать диагноз в группе пациентов с интермиттирующей бронхиальной астмой (у 24,5%), а проба с физической нагрузкой – бронхиальную астму легкого персистирующего течения (у 17,0%).
Таким образом, на основании оценки информационной значимости тестов, направленных на верификацию диагноза бронхиальной астмы, нами разработан алгоритм диагностических мероприятий, в соответствии с которым определена этапность их выполнения при проведении экспертизы бронхиальной астмы у подростков и юношей призывного возраста (рис. 1).
Рисунок 1.
Алгоритм верификации бронхиальной астмы у подростков и юношей призывного возраста


Выводы
1. Уровень диагностики бронхиальной астмы интермиттирующего и легкого персистирующего течения у подростков и юношей призывного возраста в настоящее время остаётся недостаточным.
2. Клиническими особенностями бронхиальной астмы у подростков и юношей призывного возраста является преобладание легкого персистирующего или интермиттирующего течения заболевания.
3. Наибольшую информационную значимость при выявлении персистирующей бронхиальной астмы различной степени тяжести имеет ингаляционный тест с 2-адреномиметиком, а тест с физической нагрузкой наиболее информативен при диагностике персистирующей бронхиальной астмы легкого течения в случае отрицательных результатов аллергологического обследования.
4. Бронхоконстрикторные тесты с фармакологическими агентами имеют высокую информационную значимость при диагностике интермиттирующей бронхиальной астмы, при этом ингаляционный тест с гистамином обладает большей чувствительностью по сравнению с ингаляционным тестом с гипертоническим раствором натрия хлорида, однако, с учетом различных механизмов индукции бронхообструкции, обосновано их сочетанное применение.
5. При диагностике бронхиальной астмы интермиттирующего течения у пациентов с выявленной специфической гиперчувствительностью наивысшую информационную значимость имеет ингаляционный провокационный тест с аллергеном.
6. На основе результатов исследования аллергологического статуса, сравнительной оценки информационной значимости и уровня безопасности бронхомоторных тестов, научно обоснован алгоритм диагностики легких форм бронхиальной астмы у подростков и юношей призывного возраста, обеспечивающий рациональную последовательность диагностических мероприятий, направленных на верификацию диагноза.
ПРАКТИЧЕСКИЕ РЕКОМЕДАЦИИ
1. При диагностике бронхиальной астмы у подростков и юношей призывного возраста необходимо учитывать особенности клинического течения заболевания, связанные с преобладанием его легких форм, что определяет необходимость углубленного обследования в условиях стационара.
2. При проведении медико-социальной экспертизы бронхиальной астмы у подростков и юношей призывного возраста целесообразно использовать алгоритм, предполагающий 2-х этапный подход к процессу диагностики, включающий в себя тесты, направленные на выявление синдрома обратимой бронхиальной обструкции, углубленное аллергологическое обследование, и, при необходимости, – исследование бронхиальной гиперреактивности в бронхоконстрикторных тестах.
3. При определении последовательности диагностических мероприятий рационально выделять группы пациентов с учетом информационной значимости верифицирующих бронхиальную астму тестов в различных клинических ситуациях:
— I группа: больные с наличием обструктивных изменений ФВД, у которых выявление обратимости бронхиальной обструкции в тесте с бронхолитиком является наиболее информативно значимым для подтверждения диагноза бронхиальной астмы;
— II группа: пациенты с легким течением бронхиальной астмы, нормальными показателями ФВД, требующие проведения тестов, верифицирующих диагноз, в условиях стационара. В зависимости от наличия у больных специфической гиперчувствительности, можно выделить подгруппы:
— IIа — пациенты с выявленной специфической гиперчувствительностью: тестом выбора для подтверждения бронхиальной астмы является ингаляционная провокационная проба с аллергеном;
— IIб – пациенты, у которых не получены достоверные объективные данные о наличии специфической гиперчувствительности: для верификации диагноза бронхиальной астмы необходимо проведение тестов для выявления бронхиальной гиперреактивности (в случае указаний на триггерную роль физической нагрузки — теста с дозированной физической нагрузкой).
Список работ, опубликованных по теме диссертации
- Лунцов А.В., Шайхутдинова А.М., Барейчева О.А., Салеева Л.Е. Диагностика атопической бронхиальной астмы // Материалы VII научно-практичес
Источник

Бронхиальная астма считается тяжелым заболеванием дыхательной системы. Симптомы этого недуга можно спутать с проявлениями других болезней, поэтому нередко врачу не удается установить правильный диагноз с первого раза, особенно в начале возникновения воспаления бронхов.
Рассеять все сомнения и подтвердить предположения можно только после сбора анамнеза пациента, получения результатов анализов и диагностических процедур. Только в этом случае врач сможет поставить диагноз и выбрать эффективную тактику лечения.
Диагноз бронхиальной астмы считается точным, если в формулировке отображены все классификационные признаки. В частности, это касается формы болезни, фазы, ее степени тяжести. Если есть осложнения, то их также обязательно указывают.
Бронхиальная астма
Наиболее распространенным недугом органов дыхательной системы является хроническое заболевание бронхов, которое называется астмой. Характерный признак этой болезни – воспаление дыхательных путей, что влечет за собой их гиперреактивность.
Характерные симптомы БА – непродуктивный сухой кашель и одышка. При клиническом диагнозе «бронхиальная астма» важно не допустить приступа удушья, который развивается по причине бронхоспазма и сужения дыхательных путей.
Астматический приступ чаще всего развивается в ночное время. Его начало можно заподозрить по появлению одышки, кашля, хрипоты и свистящих звуков во время дыхания. Как правило, он протекает по-разному, может пройти через несколько минут или несколько дней.
Важность правильной формулировки диагноза БА
Формулировка диагноза при бронхиальной астме составляется четко и грамотно. Это требование стоит соблюдать по нескольким причинам.
- Во-первых, от правильности диагноза зависит правильность выбора курса лечения. Только при корректном лечении уменьшается риск развития тяжелой стадии болезни.
- Во-вторых, врач изучает данные анамнеза и результаты клинических обследований пациента. При формулировании точного диагноза врач отделяет бронхиальную астму от других заболеваний со схожей симптоматикой.
- В-третьих, заполнение документации с четкой формулировкой диагнозов дает возможность вести статистику заболеваний и смертности.
- Заполняя документацию, врачам необходимо учитывать, что четкие сведения о болезни необходимы для решения финансовых вопросов страховой медицины. От диагноза зависит объем бесплатной медицинской помощи.
- Понятно расписанный диагноз с указанием всех подробностей течения болезни необходим, если пациент переходит в другой стационар или желает проконсультироваться у другого врача.
Также не стоит забывать о том, что четкий диагноз в амбулаторной карте или истории болезни является показателем качественной работы врача.
Критерии классификации

При бронхиальной астме в формулировке диагноза указываются такие характеристики, как форма болезни, ее стадия, фаза и осложнения. Необходимость классификации объясняется тем, что данное хроническое заболевание может протекать по-разному, и в зависимости от этого выбираются методы лечения.
Как и при любой другой болезни, при постановке диагноза пациентам с заболеваниями дыхательных путей врачи пользуются документом МКБ. В этой классификации отдельные виды БА выделяются, исходя из двух критериев:
- природа происхождения;
- тяжесть протекания.
Многие опытные специалисты считают недостаточным такое деление, поэтому стараются применять иной подход к классификации недуга. Особое внимание уделяют таким пунктам:
- степень тяжести болезни до лечения;
- реакция организма на проводимую терапию;
- контроль течения болезни: есть ли шансы добиться ремиссии или уменьшить число приступов;
- есть ли связь между особенностями течения БА и ее причинами;
- по какой причине развиваются осложнения.
Этиологическая классификация болезни

Чтобы лечение было максимально эффективным, важно выявить истинную причину развития недуга. Например, если устранить провоцирующие факторы аллергической астмы, то удастся добиться стойкой ремиссии.
В зависимости от причины возникновения выделяют три формы болезни:
- Аллергическая БА. Как правило, причиной приступа и частого сухого кашля является внешний раздражитель, например, пищевой или респираторный аллерген. Зачастую приходится сталкиваться с воздействием нескольких раздражителей. К числу летучих аллергенов можно отнести бытовую пыль, растительную пыльцу, табачный дым, частички кожи животных и прочее. Вначале развивается аллергический ринит, трахеит, синусит или ларингит. Позже на фоне этих заболеваний появляется бронхиальная астма.
- При развитии инфекционно-зависимой формы болезни под воздействием болезнетворных микроорганизмов изменяется проходимость бронхов. Больного тревожат такие симптомы, как сухой кашель, одышка, приступы удушья. Спровоцировать развитие болезни могут грибки, бактерии и вирусы. Они же становятся причиной часто повторяющихся обострений.
- Астма смешанного течения. В таком случае дыхательные просветы сужаются не только при взаимодействии с аллергеном, но и под воздействием внешних факторов. Зачастую недуг смешанного течения развивается из-за плохой экологии, неблагоприятных климатических условий, а также на фоне воздействия химических раздражителей, пагубных привычек и стрессов.
Рассматривая примеры формулировки диагноза бронхиальной астмы, нужно заметить, что при необходимости выделяют особые формы заболевания смешанного генеза:
- профессиональная БА возникает при контакте с определенными химическими веществами на рабочем месте. По причине гиперреактивности бронхов у человека развиваются частый кашель и приступы удушья. В группу риска входят люди, работающие в библиотеках, парикмахерских, зоомагазинах, аптеках, хлебопекарнях и др.;
- БА физического напряжения. В этом случае бронхоспазм происходит при физической работе или после нее. Можно точно определить эту проблему, если исключить другие причины. Многие специалисты считают, что этот фактор не является причиной развития самой болезни, он только провоцирует возникновение симптомов БА.
Классификация по тяжести течения

Для назначения эффективного лечения врач должен установить степень тяжести недуга. Это делается после выявления причины патологических изменений в бронхах.
Когда диагностируют астму, в диагнозе обязательно указывают степень тяжести. Чтобы дать характеристику, врач оценивает определенные параметры:
- Частота приступов днем и ночью.
- Особенности течения и длительность приступа.
- Влияние обострений БА на качество жизни пациента.
- Показатели внешнего дыхания.
В результате проведения такой оценки определяют тип течения заболевания:
- интермиттирующая БА – приступы могут происходить днем примерно раз в неделю, а ночью – максимум два раза в месяц. Обострение заболевания длится недолго, при этом симптомы могут не беспокоить на протяжении нескольких месяцев или лет;
- персистирующая БА бывает легкой, средней степени тяжести или тяжелой. Для болезни характерны частые приступы, возникающие в любое время суток. Обострения длятся долго, при этом ухудшается эмоциональное и физическое состояние больного. Двигательная активность и сон также нарушены.
Уровень контроля заболевания
Для выбора подходящей методики лечения и ее корректировки врач должен принимать во внимание реакцию организма пациента на терапию, применявшуюся ранее.
Если медицинские препараты были подобраны правильно, то у пациентов с заболеванием средней тяжести и тяжелым течением отмечается улучшение показателей внешнего дыхания.
По уровню контроля БА бывает:
- хорошо контролируемой;
- частично контролируемой;
- неконтролируемой.
В случае если заболевание не поддается контролю, и симптомы прогрессируют, врач обязан определить, по какой причине это происходит. Для этого пересматриваются такие факторы:
- изменился ли образ жизни больного;
- устранен ли аллерген;
- выполняет ли пациент врачебные рекомендации;
- ограничено ли влияние провоцирующих факторов (чрезмерные физические нагрузки, грязный воздух, курение);
- учащались ли приступы при инфекционных заболеваниях;
- есть ли обострение какой-либо болезни хронического течения.
Особые формы бронхиальной астмы

В отдельную категорию, которая не попадает в классификацию, специалисты относят кашлевую форму заболевания. По-другому ее называют скрытой формой.
Характерным симптомом является сухой или влажный кашель, который также может быть симптомом других заболеваний дыхательных путей. По этой причине недуг тяжело распознать на ранней стадии развития.
В медицине также существует такое понятие, как аспириновая астма. Она обнаруживается у астматиков в 6% случаях. Патогенез данной формы заболевания полностью не изучен, известно только, что оно связано с непереносимостью ацетилсалициловой кислоты и салицилатов.
Фазы течения

Исходя из того, как часто проявляются симптомы гиперреактивности бронхов и с какой периодичностью происходят приступы, БА подразделяют на такие фазы:
- обострение болезни;
- ремиссия (она считается стойкой, если произошло исчезновение симптомов минимум на два года)
В зависимости от наличия осложнений, БА может быть осложненной или неосложненной.
Обоснования для постановки диагноза при астме

Диагноз «бронхиальная астма» на догоспитальном этапе ставится на основании жалоб пациента и анамнеза болезни. Обоснование для диагноза дают результаты клинических анализов и диагностических обследований, проводимых при подозрениях на развитие бронхиальной астмы.
Если обнаруживаются такие симптомы астмы, как приступы удушья, одышка, кашель, хрипы и свисты при дыхании, то это будет поводом для направления пациента к специалисту узкого профиля – пульмонологу.
Так как заболевание может протекать с разными сопутствующими симптомами, не обойтись без консультации аллерголога, гастроэнтеролога и кардиолога. Только при проведении комплексной диагностики диагноз «бронхиальная астма» может быть подтвержден.
Одним из проверенных методов выявления болезни является процедура спирометрии. При ее проведении можно обнаружить нарушения функций органов дыхания. Во внимание принимается тот факт, что при БА сужаются бронхиальные просветы, из-за чего нарушается поступление воздуха в легкие. В результатах спирометрии описываются важные параметры, которые дают возможность пульмонологу поставить точный диагноз. Особое внимание специалист обращает на объем форсированного выдоха и на форсированную жизненную емкость легких.
Немаловажным моментом в диагностике заболевания является простукивание грудной клетки. Выполняя такие действия, пульмонолог может услышать высокие звуки. Это говорит о том, что легкие астматика переполнены воздухом. Кроме того, поводом для постановки предварительного диагноза считается наличие хрипов при вдохе и выдохе. Но только опытный специалист сможет их классифицировать.
В перечень диагностических процедур может входить рентгенография бронхов. Она назначается, если у доктора имеются сомнения по поводу правильной постановки диагноза. Посредством проведения рентгенографии грудной клетки можно увидеть патологические изменения в бронхах и легких. В некоторых случаях достаточно пройти флюорографию.
Подтвердить развитие бронхиальной астмы также можно результатами анализов крови, мочи и мокроты, выводящейся во время приступа кашля. Подтвердить предварительный диагноз поможет факт наличия в крови антител типа IgE. Чтобы результаты исследований были максимально точными, накануне пациенту необходимо воздержаться от употребления алкоголя и приема лекарств.
Если возникает необходимость пройти дополнительное обследование и сдать анализы после посещения врача, то это нужно сделать в кратчайшие сроки. В худшем случае клиническая картина будет смазана. Быстрое диагностирование бронхиальной астмы увеличивает шансы на скорейшее выздоровление.
Схема формулировки диагноза бронхиальной астмы

Все врачи придерживаются общего правила формулировки диагноза «бронхиальная астма». В обязательном порядке указывается форма недуга, степень тяжести, фаза и наличие определенных осложнений, если они выявлены.
Пример правильной формулировки диагноза бронхиальной астмы выглядит так:
- бронхиальная астма атопической формы, средняя тяжесть, фаза затихающего обострения. Сопутствующий диагноз: рецидивирующая крапивница;
- бронхиальная астма инфекционно-зависимой формы, течение тяжелое, фаза обострения. Осложнения: гнойный бронхит, эмфизема легких, 2 степень легочной недостаточности.
Также можно встретить такую формулировку:
- аллергическая бронхиальная астма, поддается частичному контролю, находится в стадии обострения. Дополнительно – ринит легкого течения, конъюнктивит;
- эндогенная бронхиальная астма, неконтролируемая, в стадии тяжелого обострения. Фоновый диагноз: неэрозивная форма гастроэзофагеальной рефлюксной болезни.
В заключение
Точно поставить клинический диагноз бронхиальной астмы только на основании жалоб пациента невозможно. Многие симптомы могут указывать на развитие других недугов дыхательной системы.
Например, тяжелое дыхание, кашель и хрипы могут прослушиваться при бронхите, а симптомы воспаления также выявляются и при пневмонии. Чтобы сделать правильные выводы, врач назначает дополнительные методы обследования, дающие возможность поставить диагноз методом исключения других болезней.
Источник