Вич и гайморит лечение
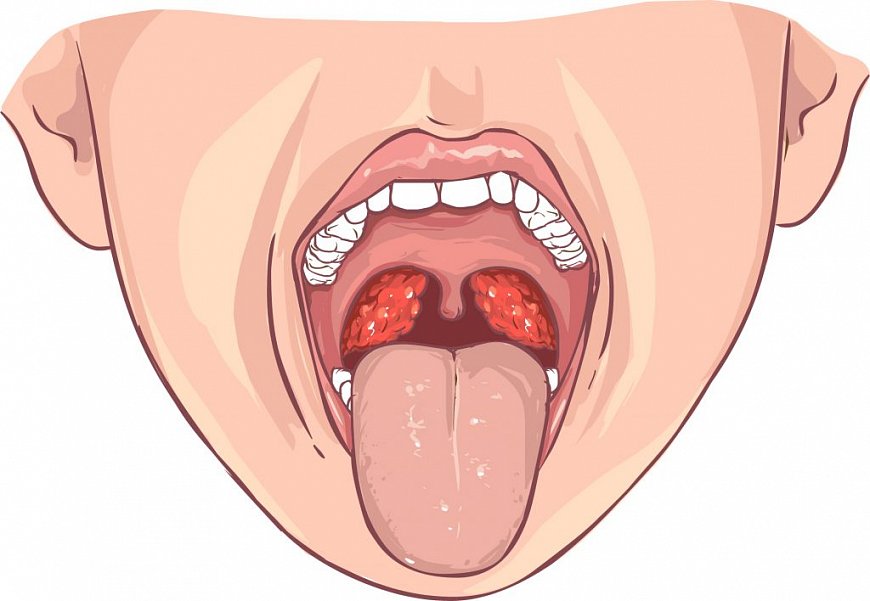
Пожалуй, каждому знакома ситуация, когда неожиданно начинают донимать симптомы ринита, мешая вести привычный образ жизни, работать и отдыхать. Обычно мы не относимся с должным вниманием к подобным признакам, полагая, что просто слегка простыли. Люди не задумываются о том, как лечить гайморит, пока заболевание не начнет проявлять себя в полную силу.
Гайморит – это опасное заболевание, характеризующееся воспалительным процессом верхнечелюстных гайморовых пазух в острой или хронической форме. Воспаление может поразить только одну либо сразу обе пазухи. На начальных этапах от заболевания можно избавиться консервативным путем, а более запущенный гайморит требует оперативного вмешательства.
Причины появления
Чаще всего гайморит провоцирует инфекция, проникающая в полость носа через кровоток или воздушно-капельным путем. Всего выделяют несколько главных патологий, способных препятствовать нормальному дыханию носом, и, из-за которых начинается воспаление.
К ним относятся: неправильное строение перегородки носа, ринит обыкновенный, ринит вследствие увеличения раковин носа. Состояния, часто встречающиеся у детей – это хронический аденоидит, болезни носоглотки аллергической природы.
Еще одна из распространенных причин, по которой проявился гайморит, – это ослабленная иммунная система. К значительному снижению иммунитета могут привести воспалительные процессы в запущенной стадии, наличие хронических заболеваний, гельминты в организме, аллергические реакции и прочее.
Иммунная система также страдает из-за позднего лечения острых респираторных или вирусных заболеваний, а также при назначении неподходящей терапии. Вследствие этого у больного возникают осложнения, одним из которых и является гайморит.
Довольно часто при сдаче контрольного бак посева из носа на плановом медосмотре в анализе обнаруживают стафилококковую палочку, которая может долгое время находиться в верхней глотке человека.
Носители данной бактерии, как правило, даже не догадываются об этом, ведь болезнетворная палочка никак себя не проявляет. В этом случае человек не задумывается еще о том, как вылечить гайморит. Однако стафилококк начинает свое активное действие, как только человек простужается или заболевает какой-либо инфекцией.
Современная медицина выделяет следующие причины гайморита, по которым возможно появление воспаления:
- механические повреждения пазух носа;
- активизация в носоглотке вредоносных бактерий и вирусов;
- не до конца вылеченный ринит;
- простуда в запущенной стадии;
- влажность воздуха в жилом помещении, не соответствующая норме;
- наличие сквозняков в доме;
- контакт с опасными химикатами и их испарениями во время работы;
- кариес, неправильный уход за ротовой полостью;
- контакт слизистой носа с агрессивной средой;
- воздействие низких температур на организм;
- осложнения после гриппа или ОРВИ;
- ослабленный иммунитет может спровоцировать гайморит и его симптомы;
- неправильная работа желез, через которые выделяется секрет;
- врожденные аномалии в строении носа и соседних органов;
- травма перегородки носа вследствие удара;
- воспаленные аденоиды или полипы (преимущественно у детей);
- сильная аллергия на внешние факторы;
- туберкулез, появление плесневых грибков на слизистых, онкологические заболевания;
Это важно! Слишком частое применение носовых капель с целью устранения насморка – одна из причин увеличения количества слизистых выделений в пазухах носа. На фоне данного процесса и начинает развиваться воспаление.
Любое лекарственное средство, которое попадает на слизистую носа – это невероятно сильный раздражитель. Использование неправильно подобранного препарата или самолечение может привести к аллергической реакции, а также спровоцировать носовое кровотечение.
Гайморит у взрослых: симптомы
Чтобы вовремя распознать заболевание, необходимо знать, как проявляется гайморит. Симптомы гайморита, которые первыми возникают у человека, – это болевые ощущения в области носа, а также справа и слева от носовых крыльев, которые быстро становятся более интенсивными.
Болевой синдром практически не ощущается по утрам, но нарастает ближе к ночи. Нередки случаи, когда пациент не мог показать, где конкретно у него болит – дискомфорт присутствовал по всей голове. Если речь идет об одностороннем воспалении, то у человека будет болеть определенная сторона, а если о двухстороннем, то сразу обе.
В зависимости от вида гайморита, признаки бывают разными. Чтобы точнее определиться с видом болезни, необходимо знать основные симптомы и лечение гайморита.
Еще один способ, как распознать гайморит – заметить, что у пациента меняется голос. Он становится более грубым и больной начинает «гундосить».
Очень часто проявляются такие симптомы гайморита у подростков. Дыхание носом затруднено, нередко наблюдается заложенность. Иногда больные жалуются, что у них поочередно закладывает то левую, то правую часть носа.
Верным симптомом, конечно же, является насморк. Выделяющаяся слизь может иметь прозрачный либо желто-зеленый оттенок. Последнее является признаком наличия гноя в носовых пазухах. При заложенном носе данный симптом может отсутствовать.
Симптомы гайморита у взрослых предполагают признак, свойственный всем пациентам с гайморитом – повышенная температура тела. Отметка градусника часто превышает 38˚С. Такого рода температура появляется у людей, болеющих острой стадией воспаления носа. При хроническом же процессе фиброзный синдром наблюдается редко.
На фоне остальных признаков, больные чувствуют общее недомогание, слабость, быструю утомляемость, нарушение аппетита и сна. Согласно статистике, признаки гайморита у женщин появляются чаще, нежели у мужчин. Такое заболевание, как гайморит, сопровождается следующими симптомами:
- выделение из носа слизи с гнойными примесями;
- чувство заложенности в носу;
- снижение мозговой активности;
- ощущение давления на переносицу;
- отсутствие полноценного сна;
- невозможность носового дыхания;
- нарушение работоспособности;
- частая утомляемость;
- нарастание температуры тела вплоть до 40˚С;
- обильный затяжной ринит;
- слабость и озноб;
- вялость и общие признаки недомогания;
- кашлевой синдром;
- болезненность носа и других областей (десен, глазных яблок, зубов);
- сильные мигрени, особенно при наклонах или поворотах головой;
- отсутствие аппетита или полный отказ от еды;
Помните, что для каждого вида гайморита симптомы могут отличаться.
Способы лечения
Успешное лечение возможно только в том случае, если пациент понимает всю серьезность ситуации. Независимо от вида и стадии, признаки гайморита у взрослых поддаются лечению при помощи препаратов, которые назначает лечащий врач после консультации.
К рекомендациям относятся также промывания носовых пазух. Их необходимость возникает только в том случае, если больного беспокоят интенсивные гнойные выделения, а также повышенный болевой синдром. Речь пойдет о том, как лечат гайморит в больнице.
В борьбе с воспалением или для усиления эффективности терапии возможно лечение с помощью лазера. Это отличный пример того, как избавиться от гайморита навсегда. Если говорить о том, как долго лечится гайморит, то общий терапевтический курс может длиться от 14 дней до 2 месяцев.
Эффективное лечение гайморита носа предполагает ряд комплексных мер, направленных на восстановление дренирования и купирования основного очага расположения инфекции в пазухах.
Острый гайморит, как правило, лечится консервативным путем. Главной задачей в таком случае является восстановление нормального оттока секрета из носовых пазух. Это обязательно нужно сделать, прежде, чем лечить гайморит у взрослых и детей.
Как острый, так и хронический гайморит, можно попробовать вылечить консервативным путем (с применением антибиотиков или без них), подобранных врачом-отоларингологом.
- лечение гайморита у взрослых в острой форме может занять до нескольких месяцев времени;
- при явной интоксикации организма возможна антибактериальная терапия путем внутримышечного введения;
- снять отечность слизистой помогут сосудосуживающие капли в нос;
- немаловажная роль в лечении и устранении проявлений болезни отводится физиотерапевтическим процедурам;
- положительный эффект наблюдается также при использовании антибиотиков в форме аэрозолей;
- цель лазерной терапии при гайморите у взрослых – избавление пациента от последствий воспалительного процесса и увеличение эффективности от приема медикаментов;
- вымывание гноя из придаточных пазух целесообразно только в том случае, если больной жалуется на невыносимую боль и заложенность носа.
- крайний метод лечения гайморита, который поможет вылечить гайморит навсегда – это прокол одной или обеих носовых пазух и вымывание их содержимого при помощи антисептиков, а также других подходящих растворов. По окончании процедуры больному местно вводят антибиотик.
- острый гайморит зачастую лечится исключительно консервативно (без применения хирургических методов). После этого симптомы пройдут.
Антибиотикотерапия
Если вас интересует, как вылечить гайморит при высокой температуре, то для снятия жара и понижения температуры тела больному прописывают специальный режим, а также противотемпературные средства. Если температура повышается до 38˚С и более, то пациенту будут назначены такие жаропонижающие и анестезирующие препараты:
- Аспирин (или ацетилсалициловая кислота) – по полтаблетки трижды в день;
- Анальгин, содержащий амидопирины, – по четверти таблетки дважды в день;
- Парацетамол в соответствии с инструкцией;
- Сульфадимезин и ему подобные – по полтаблетки до 5 раз в день;
- Антибиотики.
Наиболее высокие результаты при борьбе с гайморитом можно получить, если системно применять несколько антибактериальных средств новейшего поколения. К ним относятся:
- Аугментин;
- Азитромицин;
- Цефалоспорин.
Если на антибиотики пенициллиновой группы у больного возникла аллергическая реакция, их заменяют на макролиды или препараты тетрациклиновой группы. Учтите, что последние никогда не назначаются в детском возрасте.
Данные препараты показывают высокую эффективность, если гайморит был вызван микоплазмой или хламидиями. Прибегать к антибиотикам хочется не всегда, поэтому каждому необходимы профилактические меры, как гайморита, так и других заболеваний.
На данный момент медицине известен большой ряд антибактериальных препаратов, как лечить гайморит местно. К ним относятся такие спреи, как изофра или биопарокс.
Их применение дает возможность увеличить концентрацию антибиотика в очаге поражения, а также снизить риски негативного воздействия препарата на организм.
Антибиотики – самый верный путь для того, кто интересуется вопросом, как быстро вылечить гайморит. Курс антибактериальной терапии способствует подавлению присутствующей инфекции и угнетению действий болезнетворных микроорганизмов.
Микробы перестают размножаться в слизистой носа. Возможно также использование местных капель, стимулирующих выработку иммунитета.
В терапии гайморита у взрослых, лечение и антибиотик должен подбираться индивидуально. На выбор влияет вид инфекции, обнаруженной в носовой полости, а также чувствительность возбудителя болезни к компонентам препарата.
Этот анализ – первое, что делать при гайморите обязательно. Назначать себе антибиотик самостоятельно нельзя по причине того, что обычный человек не сможет подобрать себе правильное лекарство.
В таком случае вы потратите уйму времени и денег, но не получите желаемого результата. Наиболее известный анализ для оценки реакции возбудителя на антибиотик имеет название «тест Грама». Для этой цели используют также данные микроскопического мазка.
Если в организме происходит острый гнойный процесс, то все вышеперечисленные препараты используются для введения строго вовнутрь (внутримышечным или внутривенным путем).
Не менее эффективным является и воздействие обеззараживающими и антибактериальными растворами в саму пораженную полость. Они оказывают разжижающее действие на слизь и гнойные массы, позволяя им беспрепятственно выйти наружу.
Оценить эффект от введения в организм антибиотика можно уже в первые двое суток после приема лекарства. Так, можно понять целесообразность препаратов, которыми лечится гайморит и что делать дальше.
В случае положительной динамики больной начинает чувствовать себя гораздо лучше, у него нормализуется температура тела, спадает озноб. Всегда следует помнить о том, что прекращение терапии на 3-й или 4-й ее день недопустимо.
Так, вы можете только спровоцировать рецидив, во время которого проявления болезни значительно усилятся. Узнать о том, сколько лечится гайморит в вашем случае, можно только у специалиста.
Местная терапия
Способы местного лечения гайморита состоят из комплекса мер, которые помогают скопившемуся экссудату скорее покинуть носовые пазухи. Для этого необходимо добиться разжиженного его состояния.
Применение сосудосуживающих спреев для носа назначается с целью восстановления дренажа естественным путем. Всем известно, что воспалительный процесс в носу сопровождается отеком слизистой оболочки.
Из-за этого выход из пазухи закрывается, а внутри нее начинает скапливаться гной. В таком случае полное выздоровление невозможно до тех пор, пока нормальная вентиляция пазухи не будет достигнута. Чтобы этого не произошло, необходима регулярная профилактика болезней носа.
Чтобы снизить отечность и вернуть выходное отверстие в нормальное состояние, чаще всего применяются следующие назальные препараты:
- Отилин;
- Називин;
- Длянос.
Снять отек слизистых оболочек при помощи данных средств удается достаточно быстро. Они оказывают благотворное влияние на состояние носовых оболочек и способствуют естественному их очищению. Использовать же сосудосуживающие препараты разрешается не дольше 5-7 дней.
При нарушении этого правила возрастают риски атрофии оболочек носа. Не стоит пренебрегать данной информацией даже тем, кто интересуется, как быстро вылечить гайморит.
В том случае, если гайморит имеет аллергический характер, для его лечения подбираются соответствующие средства. Выделяют следующие наиболее популярные антигистаминные препараты, чтобы ринит прошел:
- Астемизолом;
- Цетиризин;
- Лоратидином;
- Акривастином.
Физиотерапевтические процедуры
Для полного излечения от воспалительного процесса в верхнечелюстных пазухах носа довольно часто применяется физиотерапия. Самые распространенные процедуры – это прогревание синей лампой и соллюкс. Они целесообразны в самом начале заболевания, когда мы лечим гайморит или ринит на первых порах.
Они проводятся от 2 до 5 раз в день по 10 минут каждая. Облучение должно быть интенсивным ровно настолько, чтобы больной ощущал приятное (но не жгучее!) тепло в области носа.
К более действенным процедурам относят терапию УВЧ, воздействие динамическим током и прочее. Данные меры могут применяться и как профилактика болезней носоглотки.
В наиболее сложных случаях, когда у больного наблюдаются редкие виды гайморита, присутствуют постоянные гнойные выделения, а лечение не дает положительной динамики, специалист проводит прокол пораженной пазухи носа с дальнейшим ее промыванием.
В ту же пазуху вводят препараты для местной терапии. К ним относятся такие средства для лечения гайморита:
- Хинозол;
- Диоксидин;
- Октенисепт.
От них гайморит проходит в считанные дни.
Если корень заболевания заключается в проблемах с носовой перегородкой или в зубном кариесе, то терапию необходимо начинать с избавления от первоначальной причины.
Здесь становится актуальным вопрос, какой врач лечит гайморит в таком случае? – Конечно же, узкий специалист. Устранить очаг инфекции следует в любом случае, независимо от характера воспаления.
Внимание! В большинстве случаев специалист предлагает, как и чем лечить гайморит альтернативными путями.
Итак, что такое гайморит? Он относится к разряду скрытых болезней, ведь его симптомы зачастую идентичны с привычными всем заболеваниями наподобие ОРВИ, насморка или простуды. Именно поэтому во время патологического процесса не так легко заметить первые симптомы гайморита.
В данном случае задача пациента – вовремя обнаружить у себя первые признаки гайморита и сказать об этом специалисту. Последний же должен назначить больному его лечение, дабы в короткие сроки устранить симптомы начинающегося заболевания.
Только квалифицированный врач знает все о гайморите. В домашних условиях также возможно применение различных средств, но только после консультации с врачом, у которого проходите лечение. И конечно же, лучше заниматься профилактикой гайморита, чем его лечить.
Source: LechiOtit.ru
Источник

ВИЧ-инфекция является медленно прогрессирующим инфекционным заболеванием, которое передается контактным путём. Для этого заболевания характерно специфическое поражение иммунной системы и развитие тяжелой формы приобретенного иммунодефицита (СПИД), при котором развиваются вторичные (оппортунистические) инфекции, возникают злокачественные опухоли и аутоиммунные процессы, которые часто приводят к смерти больного.
Причины возникновения и течение болезни
Причиной развития синдрома приобретенного иммунного дефицита (СПИДа) является ретровирус, который обозначается как вирус иммунодефицита человека (ВИЧ). Известны следующие пути передачи ВИЧ инфекции: через кровь, в том числе и при инъекциях, через слизистую оболочку при половом контакте, а также от матери к ребенку через плаценту. Клинические проявления заражения СПИДом могут занимать период от 7 до 11 лет, но в некоторых случаях заболевание развивается и через 3 года.
Причиной развития заболевания являются нарушения гуморального и клеточного иммунитета. При ВИЧ инфекции поражается субпопуляция Т-хелперов, также страдают и другие лимфоидные клетки и клетки нервной системы.
При попадании ретровируса в организм он поражает клетки, и они теряют способность контролировать проникающие в организм возбудители грибковых, вирусных, бактериальных и других видов вторичной инфекции, а также малигнизированные (злокачественные) клетки. Происходит нарушение функции В-лимфоцитов, что снижает способность воспроизводить вируснейтрализующие антитела. Из-за того, что в организме циркулирует слишком большое количество иммунных комплексов, развиваются патологические аутоиммунные процессы.
На начальной стадии заболевания организм ещё способен вырабатывать вируснейтрализующие антитела, которые могут подавлять свободно циркулирующие вирусы, но они не могут оказывать влияние на провирусы (вирусы, находящиеся в клетках). Примерно через 5-7 лет защитные возможности иммунной системы истощаются, а в крови накапливаются свободные вирусы и вторичные инфекции, которые имеют эндогенный (внутренний) источник. Все это приводит к активации собственной микрофлоры: микобактерий туберкулеза из очагов Гона, возникновение саркомы Капоши. В результате активизации вируса герпеса различных типов развивается инвазивный (проникающий внутрь тканей) рак шейки майки, развиваются манифестные (явные) формы грибковой и цитомегаловирусной инфекции.
Цитопатическое (разрушительное) действие ВИЧ поражает клетки крови, нервной, костно-мышечной, сердечно-сосудистой, эндокринной и других систем организма. Это приводит к полиорганной недостаточности, которая характеризуется разнообразными клиническими проявлениями и постоянным прогрессированием ВИЧ заболевания.
На всех стадиях развития ВИЧ-инфекции отмечаются открытые проявления различных СПИД-индикаторных заболеваний лор-органов. Исключением является инкубационный период заболевания.
Клиническая картина
Из-за того что к ВИЧ-инфекции присоединяются грибковые, вирусные, бактериальные вторичные инфекции, клинические проявления заболевания очень разнообразны. У ВИЧ-инфицированных одним из ранних проявлений заболевания считаются поражения полости рта и слизистых оболочек лор-органов.
Развитие патологических изменений можно разделить на следующие периоды:
- Инкубационный;
- Первичная острая ВИЧ-инфекция;
- Латентный;
- Генерализованная лимфаденопатия (увеличение лимфатических узлов);
- СПИД-ассоциированный комплекс, который иначе называют пре-СПИД;
- Клинически развившееся заболевание СПИД, которое проявляется вторичными инфекциями и опухолями.
Обычно инкубационный период протекает без каких либо проявлений, но уже через 3-6 недель после заражения у 30-50% пациентов развивается острая первичная ВИЧ-инфекция. Клинические проявления неспецифичны и очень напоминают грипп или инфекционный мононуколеоз (острое вирусное заболевание). У пациентов наблюдается повышение температуры до 39 градусов Цельсия, увеличение лимфатических узлов, ангина, диарея (понос), миалгия (боль в мышцах), артралгия (боль в суставах), спленомегалия (увеличение селезенки), гепатомегалия (увеличение печени). Отмечается лимфопения (снижение числа лимфоцитов в крови), а иногда и тромбоцитопения (снижение количества тромбоцитов). Все признаки ВИЧ-инфекции быстро проходят, и только у некоторых пациентов остается генерализированная лимфаденопатия.
В латентном периоде заболевания в крови пациентов появляются антитела к ВИЧ, титры которых нарастают постепенно. Наблюдается увеличение лимфатических узлов, которое в большей степени касается задних шейных, затылочных и ретроманибулярных (нижнечелюстных). На протяжении длительного периода генерализованная лимфаденопатия может являться единственным проявлением болезни.
Друзья! Своевременное и правильное лечение обеспечит вам скорейшее выздоровление!
В период активного развития вторичных инфекций и онкологических опухолей ВИЧ-инфекция переходит в клинически развернутое заболевание, которое в условиях наступившего иммунодефицита вызывает условно-патогенная флора. Наиболее часто при поражении ЛОР-органов вторичными инфекциями встречается кандидоз (грибковая инфекция) пищевода и глотки. В случае если возникает стойкий фарингомикоз у молодых людей, которые раньше не болели и не лечились ранее кортикостероидами, антибиотиками и цитостатиками, лор-врач должен проверить возможность развития у пациента ВИЧ-инфекции.
Нередко грибковые заболевания глотки и пищевода сочетаются с лимфаденопатией, кожной экземой и такими микотическими поражениями как актиномикоз (поражение лучистыми грибками) лица и шеи. В некоторых случаях возникает кандидозный сепсис.
Самой тяжелой вторичной инфекцией СПИД, которая развивается на фоне практически полного подавления иммунной системы организма, является пневмоцистная интерстициальная пневмония. Ею поражается примерно 2/3 больных СПИДом. Поражения среднего уха встречаются гораздо реже.
При отсутствии других причин иммунодепрессии, герпетическая сыпь, которая поражает слизистые оболочки глотки и ротовой полости, а также кожи, может являться важным симптомом развития СПИДа. Чаще всего развивается простой герпес, но в некоторых случаях возникает опоясывающий лишай. Простой герпес обычно начинается с лица, но может приобрести диссеминирующий (распространяющийся) характер. Опоясывающий лишай чаще всего характеризуется геперемическими высыпаниями в наружном слуховом проходе и резкими болями в пораженной половине лица, а также поражением VII и VIII пар черепных нервов.
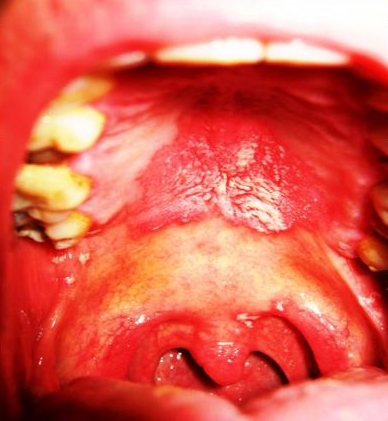
У больных СПИДом встречается заболевание, которое называют «волосатой лейкоплакией». Оно представляет собой утолщение слизистой оболочки, которое имеет белый цвет и сморщенную неровную поверхность. Локализуется по краю языка и на слизистой оболочке щек. Вызывается папилломавирусом или вирусом Эпштейна-Бара.
На фоне резкого снижения иммунитета и активизации патогенных инфекций возникают различные гнойные заболевания лор-органов, которые могут быть как острыми, так и хроническими. Достаточно часто у больных СПИДом возникают фурункулы и карбункулы, которые локализуются в области шеи и головы. Их лечение мало результативно, а течение заболевания очень продолжительно.
Почти у 20% больных СПИДом выявляются опухоли. Чаще всего встречается саркома Капоши – это опухоль кровеносных сосудов злокачественного характера. При этом заболевании сначала появляются пятна на коже головы и шеи, которые потом превращаются в бляшки или папулы, сливаются и в результате образуются инфильтраты. Чаще всего местом их локализации являются ушные раковины и заушные складки, а также твердое и мягкое небо ротовой полости, слизистая щек, миндалины, гортань. В случае если узлы саркомы Капоши локализуются в желудочно-кишечном тракте, то часто возникают кровотечения.
Достаточно редко, но все же встречаются среди больных СПИДом пациенты с экстранодальной неходжкинской лимфомой. Это злокачественное новообразование поражает лимфатические узлы и чаще всего её первичной локализацией является шея. Опухоль может развиться в глотке, в полости носа, в верхнечелюстной пазухе, на твёрдом и мягком нёбе.
Диагностика
Диагностику ВИЧ-инфекции нужно проводить не клинически, а в условиях лаборатории. Наличие вторичных или сопутствующих заболеваний позволяют реально оценить тяжесть состояния пациента и необходимость в его госпитализации в стационар. Для того чтобы подтвердить диагноз ВИЧ-инфекции используют различные методы: вирусологический, молекулярно-генетический, серологический и многие другие.
Антитела в ВИЧ обычно появляются в срок от 2 недель до 3 месяцев с момента заражения, но в некоторых случаях этот срок может достигать 6 месяцев. Тщательное изучение анамнеза в большинстве случаев позволяет выявить причины иммунодефицита. В случае если у пациента выявлен иммунодефицит, то обязательно нужно провести обследование на ВИЧ-носительство.
Лечение
Цель лечения этого заболевания – подавление вируса с помощью активной антиретровирусной терапии, а также профилактика и лечение сопутствующих синдромов и вторичных инфекций. В нашей стране для лечения СПИДа применяют следующие лекарственные препараты:
- нуклеозидные ингибиторы обратной транскриптазы — абакавир, зидовудин, ламивудин, диданозин, ставудин, фосфазид;
- ненуклиозидные ингибиторы обратной транскриптазы — невирапин;
- ингибиторы протеазы — атазанавир, индинавир, лопинавир/ритонавир, ампренавир,саквинавир, ритонавир, дарунавир;
- ингибиторы фузии — энфувиртид.
Прогноз
Крайне неблагоприятный, потому что препаратов, которые могли бы полностью излечить ВИЧ-инфекцию, пока просто не существует как в России, так и во всём мире.
Источник

